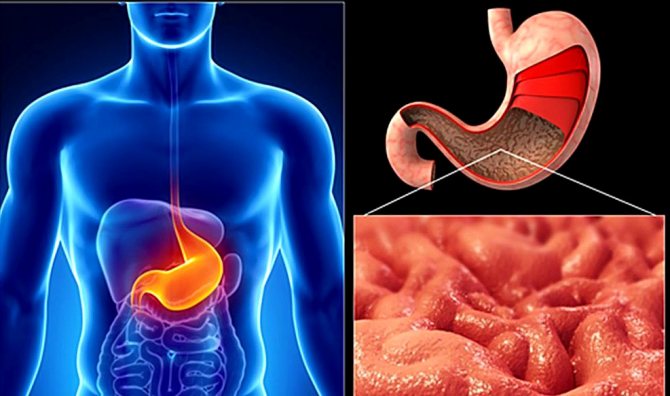
Гастрит: какой бывает
Хронический гастрит может сопровождаться диспепсическим и/или болевым синдромом. Иногда заболевание протекает латентно
Что мы знаем о самом распространенном заболевании – гастрите? У одних людей он становится причиной для самостоятельного обращения к врачу, у других – случайное открытие во время проведения фиброгастродуоденоскопии.
Неоднозначно отношение к гастриту и у врачей: одни уверены в том, что длительно протекающий гастрит может стать причиной перерождения клеток желудка, то есть привести к раку желудка, другие же – отмахиваются, указывая на то, что гастрит есть практически у всех и он совершенно не опасен. Кому верить?
Чтобы разобраться в этом неоднозначном заболевании, давайте поговорим о его видах.
Гастрит может быть:
- бактериальный (причина – наличие бактерий Helicobacter pylori);
- связанный с приемом нестероидных противовоспалительных препаратов (в связи с широким распространением таких препаратов, как«Аспирин», «Диклофенак», «Ибупрофен» и т.д. его количество возрастает);
- следствием рефлюкса (заброса) содержимого двенадцатиперстной кишки;
- следствием стрессового воздействия (чаще всего это поверхностный гастрит, то есть более легкий по течению).
Отсюда становится ясно, насколько важно соблюдать рекомендации врача по организации режимно-диетических мероприятий. В данном случае под режимом мы подразумеваем разумную физическую нагрузку, способную частично нивелировать последствия стрессовых воздействий, регулярный и достаточный сон.
Организация правильного своевременного питания (хотя бы примерно в одно и то же время) будет способствовать формированию правильного пищевого поведения и нормализации моторики желудочно-кишечного тракта. Затем уже мы переходим к медикаментозному лечению. Первое место по значимости в лекарственной терапии отводится четкому выполнению всех назначений врача, как по кратности приема препаратов (количество раз в день), так и по длительности их приема (количество дней лечения). К сожалению, пациенты одинаковые во всем мире, все они допускают идентичные ошибки: пока есть боль или другие симптомы, пациент помнит о приеме препаратов, как только становится лучше – постепенно забывает.
Чтобы понимать насколько это опасно, давайте рассмотрим вариант гастрита, возникшего в ответ на прием противовоспалительных препаратов. Эти препараты обладают не только противовоспалительным характером действия, но еще и обезболивающим. Поэтому часто пациенты ничего не ощущают, либо появляется временный дискомфорт.
В статье Минушкина О.Н. и Топчия Т.Б. рассматриваются современные подходы к терапии хронического гастрита, что вызывает интерес у специалистов в области гастроэнтерологии. Врачи отмечают, что традиционные методы лечения, такие как применение антисекреторных средств и антибиотиков, продолжают оставаться актуальными, однако новые исследования открывают дополнительные возможности для улучшения состояния пациентов.
Авторы подчеркивают важность индивидуального подхода к каждому случаю, учитывая не только клинические проявления, но и сопутствующие заболевания. Врачи также акцентируют внимание на значении диетотерапии и коррекции образа жизни, что может существенно повысить эффективность лечения.
Кроме того, обсуждаются перспективы применения пробиотиков и других новых препаратов, которые могут изменить подход к терапии хронического гастрита. В целом, статья подчеркивает необходимость дальнейших исследований в этой области для оптимизации лечения и улучшения качества жизни пациентов.
Профилактика
Профилактика хронического гастродуоденита предполагает создание условий для рационального питания, оптимизации режима дня и уровня физических и психоэмоциональных нагрузок, санации очагов инфекции, паразитоза.
При заболевании гастродуоденальной зоны очень важно соблюдать принципы возрастного питания, оберегать ребёнка от физических и эмоциональных перегрузок. Вторичная профилактика включает адекватную и своевременную терапию, наблюдение и регулярные консультации детского гастроэнтеролога.
Теперь вы знаете основные клинические рекомендации о хроническом гастродуодените, методы диагностики и способы лечения.



Клинические признаки и симптомы
Эзофагогастродуоденоскопия является золотым стандартом в диагностике хронического гастрита
Хронический гастрит может сопровождаться диспепсическим и/или болевым синдромом. Иногда заболевание протекает латентно. Часто оно характеризуется ощущением тяжести в надчревной области после еды, чувством переедания, переполнения желудка.
Статья Минушкина О.Н. и Топчия Т.Б. привлекла внимание специалистов в области гастроэнтерологии благодаря своему глубокому анализу хронического гастрита и современным подходам к его терапии. Авторы предлагают новые методы лечения, основанные на последних исследованиях, что вызывает интерес у врачей и пациентов. В публикации рассматриваются как традиционные, так и инновационные подходы, что позволяет расширить горизонты в лечении данного заболевания. Многие гастроэнтерологи отмечают, что работа содержит ценные рекомендации, которые могут быть полезны в клинической практике. Кроме того, статья способствует повышению осведомленности о хроническом гастрите и его последствиях, что особенно важно в условиях растущей заболеваемости. В целом, работа Минушкина и Топчия воспринимается как значимый вклад в гастроэнтерологию, открывающий новые возможности для улучшения качества жизни пациентов.
Начальная классификация заболевания
Первый раз виды заболевания систематизировались в 1973 г. Они были поделены на три группы:
- А – аутоимунный, при котором слизистая была поражена в области желудка.
- В – инфекционный, причиной которого являлся микроорганизм Хеликобактер Пилори.
- С – токсико-химический, возникающий на переливании содержимого 12-ти перстной кишки в желудок или вследствие приема медикаментов, разъедающих слизистую.
Была создана общая классификация разной формы (хронической, отсрой), с определением видов патологии, причин ее возникновения, симптомов, протекания заболевания.
Диагноз и рекомендуемые клинические исследования
Эзофагогастродуоденоскопия является золотым стандартом в диагностике хронического гастрита. Диагноз «гастрит» может считаться правомочным при оценке биоптатов желудка, которые берутся из различных отделов желудка, т.е. морфологическом подтверждении диагноза. Гиперемия слизистой желудка является субъективным признаком и лишь косвенным образом свидетельствует о наличии гастрита. Также проводят различные диагностические тесты для выявления Helicobacter pylori, которые подразделяются на инвазивные (биопсия, уреазный тест, посев биоптата) и неинвазивные (серологические методы, дыхательный тест, ПЦР-диагностика).
Хьюстонская классификация
В 1996 г. Сиднейская классификация была усовершенствована и стала называться Хьюстонской. Она почти не отличается от своего прототипа, имеет более полное описание видов. Хьюстонская классификация была дополнена еще несколькими формами гастрита желудка:
- атрофическим мультифокальным (смесь А и В типов);
- гигантским гипертрофическим, возникающий при болезни Менетрие;
- гранулематозным, появляющимся вследствие патологии Вегенера, Крона, из-за инородных тел в желудке;
- рядом инфекционных, вызванных разными факторами, кроме Хеликобактер Пилори.
Хьюстонская классификация является более совершенной, но имеет серьезный минус. В ней нет категории по уровню кислотности. Гастриты, классификация по Хьюстонскому варианту:
- Неатрофический вызывает микроорганизм Хеликобактер Пилори. В старых классификациях этот вид назывался антральным, поверхностным, с повышенной активностью секреции, типом В.
- Атрофический аутоимунный связан с защитными методами организма, направленными на слизистую. В прежних классификациях вид именовался диффузным, типом А.
- Постоянный атрофический мультифокальный может вызывать не только Хеликобактер Пилори, но и неправильное питание, воздействие агрессивной окружающей среды. В начальных списках воспаление слизистой называлось смешанным из типов А и В.
Клинические рекомендации
Лечение при хроническом гастрите проводят комплексное, дифференцированное и строго индивидуальное. Необходимо соблюдение режима, диеты, употребление минеральных вод. При хроническом гастрите с секреторной недостаточностью (атрофическом гастрите) назначают спазмолитические ЛС (папаверин, дротаверин), метоклопрамид, седативные ЛС (отвары корня валерианы, травы пустырника). Показаны настои из лечебных трав (семя укропа, мята перечная, цветки ромашки, тысячелистник).
Лечение беременных, страдающих хроническим гастритом с сохраненной или повышенной секреторной функцией, проводится так же, как и больных язвенной болезнью. При выраженной секреторной недостаточности проводят восполнение дефицита соляной кислоты и пепсина (бетаин/пепсин, сычужные ферменты).
При эрозии слизистой оболочки желудка и двенадцатиперстной кишки традиционно применяют невсасывающиеся антациды. При применении данных ЛС болевой синдром обычно купируется за 2—6 суток. Вопрос об эрадикации Helicobacter pylori следует по возможности отложить до окончания сроков беременности.
Антациды
Антацидные средства используют для уменьшения агрессивного влияния соляной кислоты. Они нейтрализуют ее избыток, не влияя при этом на физиологические условия переваривания пищи, снижают протеолитическую активность пепсина. Оказывают обволакивающее, адсорбирующее действие, способствуют заживлению эрозий, покрывая их защитной пленкой, что приводит к уменьшению боли при контакте поверхности эрозии с желудочным соком или другими раздражителями.
К таким препаратам относятся:
- Фосфалюгель;
- Алмагель;
- Маалокс;
- Вентер;
- Гастал;
- Гевискон;
- Ренни.
Как действующие вещества они содержат соли алюминия, висмута, магния или кальция. Выпускаются в форме таблеток, суспензий, гелей.
Хронический гастрит: клинические рекомендации
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного, по меньшей мере, 1 раз в неделю, отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного, по меньшей мере, 1 раз в неделю, отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянный характер, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации и не сопровождаются признаками дисфункции желчного пузыря или сфинктера Одди. Синдром боли в эпигастрии может сочетаться с постпрандиальным дистресс-синдромом.
В свою очередь, наличие постпрандиального дистресс-синдрома можно предполагать в тех ситуациях, когда у больного, по меньшей мере несколько раз в неделю, после еды, при приеме обычного объема пищи возникают чувство переполнения в эпигастрии или раннее насыщение. При этом постпрандиальный дистресс-синдром может сочетаться с тошнотой и синдромом боли в эпигастрии,
Код по МКБ Х : К30 — Диспепсия
2.3. Функциональная диспепсия и хронический гастрит
К сожалению, значительное число практических врачей (в частности, врачей-терапевтов, к которым прежде всего обращаются больные с симптомами диспепсии) до сих пор не приняли концепцию о ФД, предпочитая пользоваться в своей работе «проверенным» диагнозом хронический гастрит. («Мы знаем о ФД, — говорят обычно поликлинические врачи, — Но у нас нет таких больных. У нас все больные с хроническим гастритом»).
Между тем, оба приведенных выше заболевания не противоречат друг другу и могут сочетаться (а на практике — почти всегда сочетаются) у одного и того же больного. Диагноз «хронический гастрит» – это диагноз м о р ф о л о г и ч е с к и й, не имеющий, как было многократно показано, какого-либо клинического эквивалента и протекающий чаще всего бессимптомно.
Диагноз функциональной диспепсии — это диагноз к л и н и ч е с к и й, который отражает наличие у больного определенных клинических симптомов, возникающих не в результате сопутствующих хронических воспалительных изменений слизистой оболочки желудка, а вследствие нарушений желудочной секреции, гастродуоденальной моторики, висцеральной чувствительности, нередко обусловленных нервно-психическими факторами. Правильное понимание практическими врачами взаимоотношений между хроническим гастритом и функциональной диспепсией остается чрезвычайно важным для выработки последующей тактики обследования и лечения таких больных.
Диагноз «хронический гастрит» в настоящее время практически перестал существовать в зарубежной гастроэнтерологии как клинический диагноз. В западноевропейских странах этим термином сейчас пользуются только морфологи, характеризуя выраженность структурных изменений слизистой оболочки желудка (часто в связи с инфекцией Helicobacter pylori [HP]) и их прогрессирование. Если же говорить о гастроэнтерологах-клиницистах, то они в своих работах при обнаружении соответствующих клинических симптомов применяют в аналогичных ситуациях термин «функциональная диспепсия», несмотря на наличие у таких пациентов эндоскопически и гистологически подтвержденных признаков хронического гастрита.
Обследование по международному протоколу (стандарт)
Обязательные лабораторные исследования:
- Общий анализ крови (при отклонении от нормы повторять каждые десять дней) 1-кратное исследование
- Группы крови
- Уреазный тест (CLO-тест и др.)
- Резус-фактора
- Общего анализа мочи
- Ретикулоциты
- Анализа кала на скрытую кровь
- Сахара крови
- Гистологическое исследование биоптата
- Железа сыворотки крови
- Цитологическое исследование биоптата
Обязательные инструментальные исследования по международному протоколу (стандарту) 1-кратное исследование
- УЗИ желчных путей и поджелудочной железы, печени
Двукратное исследование
- Эзофагогастродуоденоскопия с прицельной биопсией и щеточным цитологическим исследованием
Дополнительные исследования проводятся в случае подозрения на злокачественную язву.
Консультации специалистов по показаниям.
Лечение гастрита проходит в домашних условиях при постоянном наблюдении у врача-гастроэнтерологии.
Цель лечения: эрадикация бактерий HP.
Назначается стол №1, прописывается приём антибиотиков из пенициллиновой группы.
Схемы эрадикации HP при лечении гастрита
1-ая линия схемы:
Схема лечения гастрита № 1. Трёхкомпанентная терапия, рассчитанная на две недели: два раза в день приём омепрозола, амоксицилина (1000 мг), кларитромицина (500 мг). Омепрозол заменяем на омез или зероцид, кларитромицин — на джозамицин или нифурател.
Схема лечения гастрита № 2. 4-хкомпонентная терапия, рассчита на две недели, является дополнением первого варианта. В качестве дополнения добавляется один препарат — висмут трикалия дицитрат (240 мг), который пропивается также два раза в день.
Схема лечения гастрита №3. Амоксицилин (1000 мг), нифурател (400 мг), висмута трикалия дицитрат (240 мг). Принимать комплекс по два раза в день, на протяжении двух недель.
Схема лечения гастрита № 4. Усечённая схема назначается пожилым больным.
4А. Омепрозол, амоксицилин (1000 мг), висмут трикалия дицитрат (240 мг). Приём на протяжении двух недель, 2 раза в день.
4Б. Висмут трикалия дицират. Принимать на протяжении двадцати восьми дней, четыре раза в день, в дозировке по 120 мг.
Схема лечения гастрита № 5. В случае появления аллергических реакций на антибиотики, оставляется омепрозол или любой другой ИПН, добавляется двухразовый приём натощак 30%-го водного раствора прополиса, в дозировке 100 мл.
2-ая линия схемы
Схема лечения гастрита № 1. Чётырёхкомпонентная схема: ИПН, четыре приёма по 120 мг висмута трикалия децитрата,три приёма метронидазола (500 мг), четыре приёма тетрациклина (500 мг). Курс длится две недели.
Схема лечения гастрита № 2. ИПН, четыре приёма висмута трикалиядицитрата (120 мг), четыре приёма амоксицилина (500 мг), четыре приёма фуразолидона (100 мг). Длительность приёма две недели.
Схема лечения гастрита № 3. ИПН, 4 приёма висмута трикалия дицитрата (120 мг), четыре приёма амоксициллина (500 мг), два приёма рифаксимина (400 мг).
3-я линия схемы
Проводится по 2-ой линии при отсутствии результата от эрадикации бактерии.
Диетический стол при лечении гастрита
Для эффективного лечения гастрита одновременно с одной из схем назначается диетический стол №1.
Он основан на щадящих продуктах и блюдах, для уменьшения воспаления слизистой и заживления язв: отварное или приготовленное на пару мясо, рыба. Можно потреблять каши, некоторые овощи и фрукты в сыром виде.
Жареные блюда запрещены из-за своих грубых свойств. Можно употреблять запеченные, но без корочки блюда. Острые специи исключены, соль допускается в минимальном количестве.
Температура еды должна быть средней. Горячие и холодные блюда и напитки запрещены.
Приём пищи должен быть через каждые два часа, пять-шесть раз в течении дня. Перед сном выпивается стакан молока.
Супы готовятся из протёртых овощей на воде, с добавлением геркулеса или риса. Можно готовить супы-пюре или молочные супы.
Противопоказано варить супы на мясных бульонах, а также окрошку, борщ и любые другие обычные супы на жирном бульоне, с добавлением специй и поджарки.
Из хлебобулочных изделий можно вчерашнюю выпечку из пшеничной муки. Изделия из ржаной муки и свежая выпечка запрещена.
В качестве мясных блюд разрешается к употреблению диетическое нежирное мясо: куриная грудка без кожи, нежирная говядина и баранина, индейка, крольчатина.
Мясо нужно пропустить через мясорубку и готовить на пару. Из субпродуктов разрешаются печень и язык.
Исключаются мясные колбасы, копчёные деликатесы, консервированное мясо, утятину, гусятину, мясные обрезки с сухожилиями.
Разрешена нежирная рыба, которую можно приготовить цельным куском на пару или сделать котлеты. Жирная, солёная и консервированная рыба запрещена.
Из молочной продукции можно употреблять всё, кроме кислых и твёрдых продуктов.
Из яиц готовят омлет либо варят всмятку.
Из круп разрешены: гречневая, овсяная и манная, из которых готовят молочные супы, каши или паровые биточки. Запрещены перловка, пшено, фасоль, горох, некоторые виды макарон.
Разрешены некислые овощи и фрукты, которые нужно перетереть и приготовить на пару или съесть в сыром виде.
Хронический гастрит: клинические рекомендации по диагностике и лечению

Из чего исходили создатели Римских критериев функциональных расстройств желудочно-кишечного тракта, когда при характеристике клинических симптомов, отмечающихся у таких больных, они стали применять вместо термина «хронический гастрит» термин «функциональная диспепсия» [50]? Из того, что хронические воспалительные изменения слизистой оболочки желудка сами по себе не служат – вопреки прежним представлениям — причиной возникновения диспепсических жалоб.
Хотя хронический гастрит и обнаруживается у большинства больных функциональной диспепсией, он столь же часто выявляется у лиц, не предъявляющих никаких жалоб [32], а уменьшение активности хронического гастрита после проведения эрадикации НР лишь в небольшом проценте случаев приводит к исчезновению симптомов диспепсии [52]. В свою очередь, эффективность лечения больных функциональной диспепсией антисекреторными препаратами не зависит от характера сопутствующих гастритических изменений [58]. Не случайно поэтому ни одна из трех современных классификаций хронического гастрита («Сиднейская», 1990; «Хьюстонская», 1994; классификация OLGA, 2008) не содержат раздела, касающегося оценки клинических проявлений.
Произошедшая в клинической гастроэнтерологии замена диагноза «хронический гастрит» диагнозом «функциональная диспепсия» имеет как свои плюсы, так и определенные минусы. К положительным сторонам этой замены можно отнести правильное понимание природы диспепсических жалоб, отмечающихся у пациентов с хроническим гастритом, что безусловно способствует оптимизации проводимого лечения и улучшению его результатов; к отрицательным – отказ от оценки имеющихся у больных функциональной диспепсией морфологических изменений слизистой оболочки желудка.
Что дает врачу и больному диагноз «хронический гастрит»? Этот диагноз несет информацию о морфологических процессах в слизистой оболочке желудка с позиций их значения как предраковых изменений.
Диагноз «хронический гастрит» в настоящее время практически перестал существовать в зарубежной гастроэнтерологии как клинический диагноз
В настоящее время хорошо изучена последовательность структурных изменений слизистой оболочки желудка, развивающихся при ее колонизации НР (т.н. каскад Korrea) [12]. У больных, инфицированных НР, возникает хронический поверхностный гастрит. В дальнейшем у этих пациентов постепенно (с частотой 1-3% ежегодно) начинают прогрессировать атрофические изменения, сопровождающиеся кишечной метаплазией и приводящие в конечном итоге к развитию дисплазии эпителия – предракового состояния, способствующего развитию аденокарциномы кишечного типа.
Из 100% больных с НР-ассоциированным хроническим гастритом у 10% больных на фоне атрофических изменений развивается дисплазия эпителия, а у 1-2% пациентов – рак желудка. Показано, что колонизация слизистой оболочки желудка НР повышает риск развития рака желудка кишечного типа (некардиального) в 4-6 раз и 60-90% всех случаев рака желудка обусловлены именно этой инфекцией. Проведение эрадикационной терапии у больных хроническим гастритом дает возможность приостановить прогрессирование (а в ряде случаев — даже вызвать обратное развитие) атрофических изменений и предотвратить возникновение рака желудка.
В настоящее время широко применяется косвенная диагностика атрофических изменений слизистой оболочки фундального и антрального отделов желудка с помощью определения сывороточных маркеров: пепсиногена и гастрина-17 (т.н. «Гастропанель»). Обнаружение низкого уровня сывороточного пепсиногена.
Причины инфильтрации лимфоцитов
Функция внутриэпителиальных лимфоцитов заключается в сборе и передаче информации о свойствах пищи, поступающей в желудок, клеткам иммунной системы, которые обладают цитотоксическим действием в отношении бактерий, поступающих с пищей. По какой причине лимфоциты ошибочно распознают собственные клетки органа, как опасные и атакуют их, нарушая, разрушая строение тканей – неизвестно.
Эти процессы выделены в группу аутоиммунных (искаженного иммунитета) заболеваний. Существуют гипотезы, по которым факторами вызывающими лимфоцитарный гастрит являются:
- бактерия Хеликобактер, способная прикрепляется к желудочному эпителию, создавать собственные колонии, повреждать и создавать хроническое воспаление и вызвать активную реакцию на них лимфоцитов;
- нарушение обменных процессов в организме, задержка выведения шлаков, токсинов;
- гормональные сбои, приводящие к патологическим проявлениям;
- осложнения инфекционных и вирусных патологий.
Проявлению одной из вышеуказанных причин, подвержены люди, которые: часто болеют простудными заболеваниями, принимают самостоятельно, без назначения врача лекарства, чем ранят слизистую желудка, нарушают ее защитные барьеры, страдают гастритами, не купируют их медикаментозно, пренебрегают правилами здорового питания. Так, они попадают в группу риска.
Вопрос-ответ
Что означает OLGA 2 степень?
OLGA 1 – начальная стадия хронического гастрита с минимальной атрофией слизистой оболочки желудка. OLGA 2 – умеренная атрофия слизистой оболочки желудка. OLGA 3 – выраженная атрофия слизистой оболочки желудка.
Чем лучше всего лечить хронический гастрит?
Из медикаментозных средств для лечения хронического гастрита применяют ингибиторы протонной помпы (омепразол, эзомепразол, рабепразол, пантопразол и т. п.), прокинетики, если есть явления желудочно-пищеводного рефлюкса (домперидон, итоприда гидрохлорид и т. п.), антациды (маалокс, фосфолюгель и т. п.).
Какое лечение антрального гастрита является наилучшим?
Комбинирование антибиотиков с препаратами, блокирующими кислотность, для лечения гастрита, вызванного инфекцией H. Pylori. Инъекции витамина B12, особенно если гастрит связан с пернициозной анемией, которая может быть вызвана дефицитом витамина B12.
Какое из проявлений хронического атрофического гастрита является предраковым?
Хронический атрофический гастрит относится к предраковым состояниям желудка. На фоне данного заболевания часто развиваются такие предраковые изменения, как кишечная метаплазия и дисплазия слизистой желудка, а также гиперпролиферация эпителия желудка, способствующая развитию опухоли.
Советы
СОВЕТ №1
Изучите основные симптомы хронического гастрита, такие как боль в животе, изжога и нарушения пищеварения. Это поможет вам своевременно обратиться к врачу и начать лечение.
СОВЕТ №2
Обратите внимание на свой рацион. Употребление легкой, сбалансированной пищи и избегание острых, жирных и кислых продуктов может значительно улучшить ваше состояние.
СОВЕТ №3
Регулярно проходите медицинские обследования и следуйте рекомендациям гастроэнтеролога. Это позволит контролировать состояние вашего желудка и предотвратить обострения заболевания.
СОВЕТ №4
Изучите новые методы терапии, описанные в статье, и обсудите их с вашим врачом. Возможно, некоторые из них могут быть полезны в вашем конкретном случае.