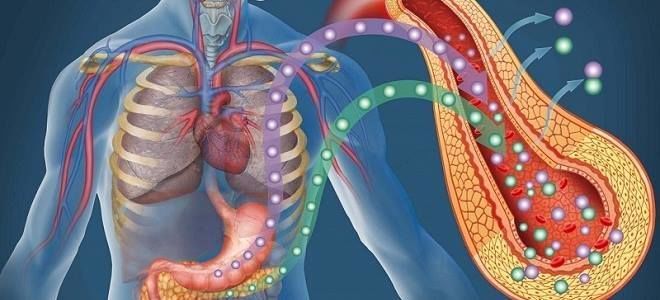
Гиперфункция и гипофункция поджелудочной железы, независимо от причины появления, представляют опасность для здоровья. Сбои в работе связаны с расстройством секреторной деятельности органа. Особенно тяжело протекает сахарный диабет — состояние с нарушенным синтезом или выработкой инсулина, которое развивается при гипофункции поджелудочной железы, приводит к тяжелым поражениям многих органов и систем, изменяет образ жизни больного и длительно лечится.
В процессе терапии может возникнуть другое нарушение, когда количество вырабатываемых гормонов резко увеличивается. При гиперфункции поджелудочной железы нередко развивается жизнеопасное состояние, если количество синтезируемых гормональных веществ становится критично высоким. В таких случаях необходимо оказание неотложной помощи.
Гипофункция поджелудочной
Гипофункция поджелудочной железы проявляется следующими симптомами:
- быстрая утомляемость,
- слабость во всем теле,
- человек резко худеет или поправляется.
Его мучают постоянные головные боли и частое мочеиспускание, жажда. Следствием гипофункции поджелудочной может стать диабет, так как понижается уровень инсулина. Этот гормон вырабатывается поджелудочной железой и контролирует уровень в крови глюкозы.
Проявляется гипофункция довольно часто и очень распространена. Но врачи умеют справиться с этим недугом. От того, насколько скоро вы обратитесь к специалисту, зависит ваше здоровье. Поэтому медлить с походом в больницу опасно.



Врачи отмечают, что гиперфункция поджелудочной железы может проявляться различными симптомами, среди которых наиболее распространены боли в животе, особенно в верхней его части, тошнота и рвота. Эти симптомы часто сопровождаются нарушениями пищеварения, такими как диарея или запоры. Причинами данного состояния могут быть различные факторы, включая хронический панкреатит, злоупотребление алкоголем, а также некоторые эндокринные расстройства. Важно отметить, что гиперфункция может привести к избыточной продукции инсулина, что в свою очередь может вызвать гипогликемию. Врачи подчеркивают необходимость своевременной диагностики и лечения, чтобы избежать серьезных осложнений и улучшить качество жизни пациентов.
Симптомы
Симптомы данного недуга тесно связаны с гипогликемическим синдромом. Когда болезнь обостряется, она дает о себе знать следующими клиническими проявлениями:
- Нейровегетативные нарушения – аритмия сердца, покраснение кожи лица, скачки артериального давления, обильно выделяющийся пот;
- Проблемы концентрации внимания по утрам;
- Также может возникать психомоторное перевозбуждение, повторение однообразных движений;
- Разного вида нарушения сознания (при наиболее тяжелых случаях — коматозное состояние);
- Ретроградная амнезия.
В периоды между обострениями патология проявляет себя следующей симптоматикой:
- Неврологические нарушения – паралич мышц лица, нарушения глотания, снижение чувствительности верхней части глотки, появление патологических сухожильных рефлексов, нарушение чувства вкуса;
- Деградация памяти, мышления, профессиональных качеств.
При условии, что гиперфункция спровоцирована опухолевым процессом, возникают также следующие симптомы:
- Парезы (уменьшение силы при привычных движениях);
- Нарушения стула (понос), абдоминальные боли;
- Лишний вес.
Однако гиперфункция этого органа не обладает безусловной монополией на обозначенные симптомы, они свойственны и ряду иных заболеваний, поэтому при возникновении подобной неприятной симптоматики желательно как можно скорее попасть в профессиональную клинику и пройти полагающиеся диагностические процедуры.
Лишний вес является частым спутником гипофункции


Гиперфункция поджелудочной железы
Гиперфункция поджелудочной обусловлена чрезмерной выработкой инсулина. В крови наблюдается резкое падение уровня глюкозы. Что приводит к:
- потери сознания,
- общей слабости,
- проявлениям апатии,
- судорогам в конечностях,
- постоянной сонливости.
Эти симптомы люди часто относят к общей усталости, перенапряжению и не спешат навестить врача. Ведь все перечисленные симптомы ярко себя не проявляют.
Игнорировать проблему нельзя. Иногда лучше перестраховаться, чем надолго устроиться на больничной койке.
Гиперфункция поджелудочной чаще развивается у женщин. На это влияют особенности женского организма и гормональной системы.
Гиперфункция поджелудочной железы вызывает множество обсуждений среди людей, страдающих от этого состояния. Основные симптомы включают частые приступы боли в животе, особенно в верхней его части, а также тошноту и рвоту. Многие отмечают, что после еды ощущают дискомфорт и вздутие. Причины гиперфункции могут быть разнообразными: от хронического панкреатита до злоупотребления алкоголем и неправильного питания. Некоторые пациенты связывают свое состояние с эмоциональным стрессом, который также может влиять на работу железы. Важно отметить, что своевременная диагностика и консультация врача могут помочь избежать серьезных осложнений и улучшить качество жизни. Люди, столкнувшиеся с этой проблемой, часто делятся своим опытом в поисках эффективных методов лечения и рекомендаций по изменению образа жизни.
Особенности лечебной тактики
Приступ острой гипогликемии можно снять внутривенным введением глюкозы. Обычно состояние стабилизируется даже после того, как больной съест или выпьет что-то сладкое. Лечебная тактика направлена на поддержание стабильного уровня глюкозы в крови.
При обнаружении опухоли проводится хирургическое вмешательство. Для подавления секреции инсулина назначают Oктpeoтид, Диaзoкcид. Повысить показатели сахара в крови поможет Глюкагон. Так как заболевание вызывает нарушение в работе поджелудочной железы, не обойтись без ферментативных препаратов, так как Фестал и Панкреатин.
Лечение также включает в себя корректировку рациона питания. Лучше отказаться от жирного и жареного. Предпочтение лучше отдать овощам, фруктам и продуктам, богатым углеводами. Итак, гиперфункция – это редкий патологический процесс, который чаще всего диагностируется у женщин.
Заболевание вызывает избыточное выделение инсулина, что, в свою очередь, понижает глюкозы в крови. Состояние гипогликемии вызывает головокружение, слабость, тремор, сильное чувство голода. В тяжелых случаях человек может впасть в коматозное состояние. Состояние требует проведения комплексного обследования и проведения адекватной лечебной терапии.
Лечение
Пациентам с гиперфункцией поджелудочной железы назначают внутривенные инъекции глюкозы или раствора глюкозы. Можно уколы заменить продуктами, в которых велико содержание глюкозы. К ним относят:
- сахар,
- финики,
- мед,
- мармелад,
- яблочное повидло,
- пряники,
- овсянку,
- перловку,
- изюм,
- гречку.
Поскольку провоцировать гиперфункцию поджелудочной железы могут новообразования в самом органе либо в мозгу, то возможно хирургическое вмешательство. Если по каким-либо причинам операцию проводить нельзя, врач предложит медпрепараты, которые будут подавлять выработку инсулина.
1
Возможные осложнения
Осложнения возникают при несвоевременном или некачественном лечении. При прогрессировании заболевания могут возникать:
- проблемы в работе сердечно-сосудистой системы;
- болезни или нарушении функции почек;
- ухудшение зрения или заболевания глаз;
- нарушения в нервной системе;
Патологии поджелудочной железы могут привести к проблемам с почками
- ухудшение кровообращения, в особенности ног. Это приводит к диабетической стопе и гангрене;
- диабетическая кома.
Необходимое обследование
Для изучения размеров и структуры вилочковой железы у детей используется УЗИ. У взрослых чаще применяется компьютерная или магнитно-резонансная томография. Чтобы оценить функции тимуса, рекомендуют:
- анализ крови с развернутой формулой;
- исследование количества Т-лимфоцитов и их типов;
- иммунологические тесты – уровень иммуноглобулинов, В-лимфоцитов;
- определение гормонов – кортизол и кортикотропин, паратиреоидный, тиреотропный и тироксин, соматотропин.
Терапия дисфункций надпочечников
При нарушении функций надпочечников очень важно своевременно обращаться к специалистам. В любом случае больному рекомендуется придерживаться здорового образа жизни и избегать стрессов. А для решения проблемы используются гормональные препараты, которые могут вводиться инъекционно или орально.
При положительной динамике развития недуга они заменяются более щадящими, и принимать лекарственные препараты данной группы необходимо на протяжении всей жизни, поскольку заставить орган нормализовать выработку гормонов невозможно.
Конкретный вид гормона и его концентрацию может определить только врач после тщательных обследований пациента, оценив степень необходимости помощи железам внутренней секреции. Помимо гормональной терапии проводится лечение сопутствующих болезней. Если не устранить причину появлении дисфункции, успешного развития заболевания не возможно прогнозировать.
А если появляется острая форма течения недуга, то необходимо срочно обращаться к врачам, иногда даже есть необходимость в оперативном вмешательстве. Если больной озадачен признаком нарушения работы органа, то стоит незамедлительно обращаться к специалистам.
Полезное видео
Смотрите на видео о вилочковой железе:
В организме большую роль играют гормоны вилочковой железы (тимуса). Их действие направлено на снижение тревожности, улучшение памяти и т. д. Какие гормоны вилочкой железы и эпифиза самые важные?
При показаниях возможно удаление вилочковой железы. Преимущественно операция показана при гиперплазии тимуса, кистах, доброкачественных и злокачественных образованиях. Требуется подготовка больного до хирургического вмешательства.
Восстановление больного после удаления вилочковой железы проходит не всегда гладко. Например, у него может развиться миастения, пневмония, кровотечения. Последствия тяжелее у детей до 10 лет.
Основные функции вилочковой железы сводятся к выработке защитных клеток организма. Ее строение у детей и взрослых отличается. Особенно важна роль в развитии ребенка, его иммунных реакциях на инфекции, патологии. Нарушение работы приводит к снижению иммунитета.
Возникает гипоплазия тимуса как врожденная патология у новорожденного. Если у ребенка железа уменьшена, он может погибнуть в возрасте до двух лет. Для детей рекомендуется пересадка органа или прием специальных препаратов при умеренной гипоплазии.
Щитовидная железа – важный элемент эндокринной системы человека. Любая патология этого органа отразится на состоянии всех органов и систем. Существуют понятия: гипофункция и гиперфункция щитовидной железы. Эти термины означают основные виды нарушений работы щитовидки. Важно своевременно распознавать эти состояния, искать причину возникшей патологии и адекватно лечить.
Диагностика
При подозрении на гипер и гипофункции щитовидной железы следует провести комплекс исследований. Для начала осуществляется исследование органа с помощью ультразвука. По результатам УЗИ становятся очевидными узловые образования или же диффузное увеличение щитовидной железы. Врачи обращают внимание на эхогенность. При снижении этого параметра думают о гипотиреозе, при повышенной эхогенности, как правило, обнаруживают гипертиреоз или же тиреотоксикоз.
Следующий шаг – определение тиреоидного профиля. Натощак у пациента из вены берут кровь на следующие показатели:
- Тиреотропный гормон или ТТГ.
- Тироксин (Т4) – свободная фракция и общее содержание.
- Трийодтиронин (активная форма Т4).
- Антитела к ТПО, к ТГ, к ТТГ для исключения аутоиммунного характера патологии щитовидки.
При снижении функции органа обнаруживается увеличение ТТГ совместно с уменьшением уровня Т3, Т4. Тиреотоксикоз подразумевает уменьшение ТТГ и рост Т3, Т4.
Лечением занимается эндокринолог. Мониторирование состояния пациента и коррекция доз назначенных препаратов – удел терапевтов и врачей общей практики.
Причины изменений работы тимуса
Низкая активность вилочковой железы бывает врожденной и приобретенной. В первом случае ее вызывает недоразвитие органа или его патологическое разрастание (гиперплазия, тимомегалия). Как уменьшенный, так и увеличенный орган у детей сопровождается снижением образования гормонов и нарушением созревания Т-лимфоцитов – клеток иммунитета.
Причинами таких болезней могут быть:
- генетическая предрасположенность;
- невынашивание беременности, токсикоз;
- резусная несовместимость плода и матери;
- наличие сахарного диабета;
- вирусные инфекции;
- алкоголизм, наркомания, курение, применение токсичных медикаментов;
- облучение.
Приобретенные формы тимомегалии провоцируют родовые травмы, тяжелые инфекционные болезни, дыхательная недостаточность, а также избыток белка при кормлении искусственными смесями.
Гиперфункция проявляется избыточной активностью тимуса. Ее непосредственной причиной является опухоль – тимома, особенно те виды, которые способны продуцировать гормоны. Чаще всего они расположены в кортикальном (наружном) слое органа и имеют склонность к злокачественному перерождению.
Точный механизм их появления полностью не установлен, предполагается, что они могут появиться еще в период внутриутробного развития.
Провоцирующими факторами для их роста бывают:
- вирусные, бактериальные инфекции;
- действие радиации, в том числе и лучевая терапия;
- травма грудной клетки;
- нарушения работы щитовидной железы, надпочечников, гипофиза;
- аутоиммунные болезни с образованием антител к собственным тканям.
А здесь подробнее о гормонах вилочковой железы.
Вопрос-ответ
Что происходит при гиперфункции поджелудочной железы?
При истинном гиперинсулинизме, который сопровождается гиперфункцией поджелудочной железы, со временем наступает истощение эндокринной части органа. Вторичный дефицит инсулина в сочетании с ожирением и метаболическим синдромом в разы повышает риск развития сахарного диабета 2-го типа.
Что происходит, когда поджелудочная железа гиперактивна?
Когда поджелудочная железа гиперактивна, она вырабатывает избыточное количество инсулина или других ферментов, что может привести к различным проблемам, таким как гипогликемия (низкий уровень сахара в крови), воспаление поджелудочной железы (панкреатит) или даже диабет. Это состояние может вызывать симптомы, такие как слабость, потливость, головокружение и нарушения пищеварения.
Каковы симптомы дисфункции поджелудочной железы?
Основные симптомы заболеваний поджелудочной железы: боль в эпигастрии, левом подреберье с иррадиацией в спину, опоясывающие боли, тошнота, рвота, понос, вздутие живота, отсутствие аппетита, развитие сахарного диабета (жажда, частое мочеиспускание, сухость во рту, повышенный уровень глюкозы в крови).
Советы
СОВЕТ №1
Обратите внимание на свои пищевые привычки. Избегайте чрезмерного потребления жирной и острой пищи, а также алкоголя, так как они могут усугубить симптомы гиперфункции поджелудочной железы.
СОВЕТ №2
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям поджелудочной железы или вы замечаете симптомы, такие как боль в животе или изменения в пищеварении, не откладывайте визит к врачу.
СОВЕТ №3
Следите за уровнем стресса. Хронический стресс может негативно влиять на работу поджелудочной железы. Практикуйте методы релаксации, такие как медитация или йога, чтобы поддерживать психоэмоциональное здоровье.
СОВЕТ №4
Обратите внимание на симптомы, такие как частые приступы диареи, вздутие живота или резкая потеря веса. Эти признаки могут указывать на проблемы с поджелудочной железой и требуют консультации специалиста.