Операция по полному удалению прямой кишки является сложным в выполнении хирургическим вмешательством. Она проводится в самых запущенных случаях при раке, при невозможности восстановления тканей и функций этой части кишечника и когда методы консервативной терапии не дают лечебного эффекта. О том, когда показана такая операция, как она выполняется и каковы ее возможные осложнения, читайте далее.
В каких случаях показана резекция?
Самыми частыми показаниями к удалению прямой кишки выступают:
- рак в запущенных случаях;
- некроз тканей;
- выпадение кишки, которую невозможно вправить.
Резекция прямой кишки – это несколько более сложная операция, чем, например, хирургия ободочной кишки. Связано это с особенностями расположения этой части кишечника. Прямая кишка плотно примыкает к тазовым стенкам и нижнему отделу позвоночного столба.
В непосредственной близости от нее находятся половые органы, мочеточники, крупные артерии, и в процессе проведения операции присутствует некоторый риск их повреждения. Более велик он для пациентов с большим лишним весом и для тех, у кого от природы узкий таз.
Кроме того, в силу сложности резекции прямой кишки присутствует некоторая вероятность того, что опухоль разрастется вновь.
Врачи подчеркивают важность правильного питания перед и после удаления полипов в кишечнике. Перед операцией рекомендуется придерживаться легкой диеты, исключая тяжелую, жирную и острую пищу. Это поможет снизить нагрузку на кишечник и подготовить организм к процедуре. Врачи советуют включить в рацион больше овощей, фруктов и нежирных белков, а также увеличить потребление жидкости.
После операции акцент следует делать на легкоусвояемых продуктах. В первые дни лучше ограничиться бульонами, кисломолочными изделиями и пюреобразной пищей. Постепенно можно вводить в рацион вареные овощи, каши и нежирное мясо. Важно избегать продуктов, которые могут вызвать газообразование или запоры. Врачи настоятельно рекомендуют следить за реакцией организма на новые продукты и консультироваться с диетологом для составления индивидуального плана питания. Правильный подход к диете способствует быстрому восстановлению и снижает риск рецидива.
Послеоперационный период
Сразу после операции больной помещается в отделение интенсивной терапии, где в течение 1-2 суток будет проводиться тщательное наблюдение за функциями сердечной деятельности, дыхания, желудочно-кишечного тракта.
В прямую кишку вводится трубка, через которую несколько раз в день просвет кишки промывается антисептиками.
В течение 2-3 суток пациент получает парентеральное питание, через несколько дней возможен прием жидкой пищи с постепенным в течение двух недель переходом на твердую пищу.
Для профилактики тромбофлебита на ноги надеваются специальные эластические чулки или применяется эластичное бинтование.
Для уменьшения напряжения мышц живота рекомендуется ношение специального бандажа.
Назначаются обезболивающие препараты, антибиотики.
Основные осложнения после операций на прямой кишке
Кровотечение. Повреждение соседних органов. Воспалительные нагноительные осложнения. Задержка мочи. Расхождение швов анастомоза. Послеоперационные грыжи. Тромбоэмболические осложнения.



Диагностика перед проведением резекции
Злокачественная опухоль – основное заболевание. которое может привести к необходимости проведения резекции прямой кишки. Признаки рака чаще всего дают о себе знать на поздних стадиях, симптомы при этом следующие:
- нарушения регулярности опорожнения кишечника;
- боль, которая ощущается в процессе дефекации;
- присутствие в каловых массах гноя, слизи и крови;
- тенезмы, или ложные и при этом болезненные позывы к дефекации.
С развитием болезни выход кала затрудняется, появляются запоры и серьезные нарушения работы кишечника. Анализ крови определяет наличие анемии, которая заключается в малой концентрации эритроцитов.
Диагностические процедуры, применяемые для выявления раковой опухоли:
- осмотр проктологом;
- аноскопия;
- ректороманоскопия;
- МРТ;
- ультразвуковое исследование.
Удаление полипов в кишечнике — это важная процедура, и многие пациенты делятся своим опытом, особенно касательно диеты и питания до и после операции. Перед вмешательством врачи часто рекомендуют придерживаться легкой диеты, исключая тяжелую, жирную и трудноусвояемую пищу. Это помогает подготовить организм и снизить риск осложнений. Многие отмечают, что употребление овощей, нежирного мяса и каш способствует улучшению самочувствия.
После операции акцент смещается на восстановление. Люди советуют постепенно вводить в рацион продукты, богатые клетчаткой, такие как фрукты и цельнозерновые изделия, чтобы нормализовать работу кишечника. Однако стоит избегать острых и газообразующих продуктов, чтобы не вызывать дискомфорт. Важно также пить достаточное количество воды. Многие пациенты подчеркивают, что соблюдение рекомендаций по питанию значительно ускоряет процесс восстановления и помогает избежать рецидивов.
Бужирование
Метод относится одновременно к диагностическим и лечебным процедурам, проводимым для устранения патологий в нижнем отделе анального канала. Причины назначения:
рубцевание тканей;врожденный или приобретенный стеноз (сужение просвета кишечника).
Задача метода — принудительное расширение стенок полого органа. Для этого используются специальные инструменты:
бужи или делитаторы;расширитель Гегара.
В некоторых случаях процедура проводится пальцем. Принцип метода — постепенное расширение просвета прямокишечного отдела за счет постепенного увеличения бужа в диаметре. Процедура может проводиться в несколько этапов, которые подбирает врач индивидуально для каждого пациента, в зависимости от сложности патологии. Расширение бужем может проводиться по ежедневной схеме или через день. После процедуры требуется массаж стриктурной области. При постепенном ходе бужа снижается риск разрыва кишечной стенки.
Метод проводится без обезболивания. Но при тяжелой стадии стеноза возможно применение анестезии закисью азота или посредством внутривенного вливания обезболивающих препаратов. Метод пальцевого расширения применяется при достаточной эластичности рубцов, которые легко поддаются растягиванию. Перед проведением процедуры палец в перчатке смазывается мазью на основе лидазы. Затем медленно, поворотными движениями его вводят в прямокишечный отдел и постепенно расширяют просвет.
Расширитель Гегара используется при выраженном рубцевании. Дополнительно к курсу растяжения назначаются физиотерапевтические процедуры. При отсутствии положительной динамики проводится оперативное вмешательство.
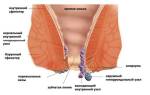
Прямая кишка
является конечным отделом кишечника, представляющим собой вместительную трубку около 15 см длиной, в которой некоторое время перед опорожнением кишечника находятся каловые массы, а в остальное время остающуюся пустой. Являясь продолжением толстой кишки, она начинается в нижней части живота слева, то есть в левой подвздошной области, а затем переходит вниз и подходит через тазовое дно к анальному сфинктеру. Операции на прямой кишке в большинстве случаев производятся в специализированных колопроктологических отделениях.
Виды операции и методика их выполнения
Резекцию прямой кишки проводят до границы незатронутых раком тканей. В ходе операции также ликвидируют и ближайшие лимфатические узлы. При обширном распространении опухоли необходимо удаление анального сфинктера, который выполняет функцию удержания каловых масс. При этом хирург формирует стому для опорожнения кишечника, что подразумевает ношение в дальнейшем калоприемника. Во время операции также удаляют жировую ткань, которая окружала опухоль и некоторые непораженные чистые ткани для того, чтобы свести к минимуму возможность повторного разрастания рака.
Обширность резекции зависит от того, насколько распространилась опухоль, в соответствии с этим различают следующие виды операций по удалению прямой кишки:
- сфинктеросохраняющие, к которым относятся трансанальное иссечение и два типа передней резекции;
- брюшно-промежностная экстирпация, когда анальный сфинктер удаляется и формируется колостома.
Передняя резекция
Этот вид операции представляет собой удаление лишь части прямой кишки через брюшную стенку. Такой вариант применим, если опухоль локализована в верхней части кишки. Суть операции заключается в следующем. Нижняя часть сигмовидной и верхняя часть прямой кишки удаляются, а их края в дальнейшем сшиваются друг с другом. Получается своеобразное укорачивание этих отделов кишечника с сохранением сфинктера.
Низкая передняя резекция
Этот вариант частичного удаления прямой кишки производится хирургом в случае расположения опухоли в нижней и средней ее зоне. Пораженные части ликвидируются вместе с брыжейкой, а край вышерасположенной ободочной кишки и оставшаяся небольшая нижняя часть прямой сшиваются. Эта разновидность сфинктеросохраняющей операции наиболее распространена в хирургической практики и несет минимальный риск повторного развития опухоли.
Трансанальное иссечение
Данная методика применима при неагрессивных опухолях маленького размера, расположенных в нижней области прямой кишки. Суть такого хирургического вмешательства заключается в иссечении определенного участка на стенке кишки с последующим его ушиванием.
Брюшно-промежностная экстирпация
Этот метод удаления прямой кишки сопровождается устранением мышц сфинктера и формированием постоянной стомы, выведенной в брюшную стенку. Резекция проводится с двух сторон – через брюшину и снизу через промежность. Операция показана при обширных опухолях нижней части прямой кишки.
Устранение трещин
Процедура необходима для хирургического устранения трещин заднепроходного канала любого типа. Назначается при отсутствии положительного результата консервативных методов излечения. Задачи метода — удалить сформированный рубец, который препятствует правильному заживлению открытой трещины. Для этого делается свежий разрез, который обращает процесс в острую фазу. Затем проблема излечивается медикаментами.
Делать операцию следует под местной или общей анестезией. Техника выбирается врачом по индивидуальным особенностям пациента: наличие геморроидальных узлов, индивидуальной переносимости наркоза и т. п. Для проведения операции применяются:
скальпель;ультразвуковой скальпель;электрокоагулятор;лазер.
Результат не зависит от того, каким инструментом врач делал операцию. Процедура длится в среднем 8 минут. Время может варьироваться, в зависимости от примененного типа обезболивания. Более продолжительные операции необходимы в случаях, когда у пациента диагностирован геморрой. В этом случае резекция анальной трещины включает одновременное удаление геморроидальных узлов. Заживлению ран способствует специальный уход. Полное восстановление возможно через 3—6 недель.
Подготовительный этап
За день до проведения резекции необходимо очистить кишечник от каловых масс. Для этого назначаются клизмы и специальные слабительные препараты. Тщательное очищение кишечника значительно снижает риск возникновение осложнений. В течение всего дня накануне операции не разрешается употреблять твердую пищу. Допустимы только вода, бульон, чаи, компот.
Также следует строго по графику принимать все препараты, которые назначает только доктор. Это могут быть:
- бета-блокаторы – снижают риск осложнений со стороны работы сердца у пациентов с атеросклерозом сосудов;
- диуретики – уменьшают риск сердечного приступа, который может возникнуть из-за переизбытка жидкости в организме;
- антигипертензивные препараты способствуют стабилизации давления в ходе операции.
Запрещено принимать перед операцией лекарственные средства, влияющие на свертываемость крови. Это НПВС (в частности ибупрофен и аспирин), антикоагулянты. Прием лекарств от диабета обязательно необходимо согласовать с врачом.
Основные правила питания при заболевании
Диетотерапия препятствует развитию абсцессов, нормализует стул, уменьшает симптомы болезни. Перечень рекомендаций:
- дробное питание: кушать каждый день в одно и то же время суток;
- употребление 5-7 стаканов простой очищенной воды в сутки для размягчения кала и облегчения процесса опорожнения;
- на обед обязательно употребление горячего супа, бульона;
- включение свежих фруктов, овощей, ягод, салатов, богатых клетчаткой;
- уменьшение рафинированных продуктов, сахара;
- исключить острую, кислую, жирную пищу, копчености, алкоголь.
Важно! Цитрусовые употребляют с особой осторожностью, аллергикам рекомендовано воздержаться.
Запрещенные при парапроктите продукты
Рекомендован отказ от копченой еды, консервов, острой, соленой, пряностей, сдобы, мучной пищи, наваристого мясного или рыбного бульона. Исключают жареное, жирное мясо, спиртное, чай, кофе, газировку. Не рекомендовано употребление пищи, которая может вызывать затруднения дефекации:
- красного вина;
- хлебобулочных изделий из муки высшего сорта;
- черники;
- какао-бобов;
- риса;
- шпината, щавеля;
- винограда;
- грибов;
- миндаля;
- кукурузной и перловой крупы;
- жирного мяса и рыбы;
- молочных продуктов с высоким процентом жирности, сливок;
- чеснока, лука;
- брюквы;
- мороженого;
- шоколада;
- кондитерского крема;
- песочного теста;
- бобовых: нута, фасоли, гороха, чечевицы;
- блюд с вязкой консистенцией: слизистых супов, протертых каш;
- острых приправ, соусов и блюд: хрена, горчицы, табаско, перца, кетчупа;
- нельзя употреблять продукты, которые могут вызывать повышенное газообразование: белокочанную капусту, редьку.
Вопрос-ответ
Что можно есть перед операцией по удалению полипов в кишечнике?
Тщательно очистить кишечник, чтобы облегчить визуализацию поражений и их удаление. С этой целью за несколько дней до процедуры необходимо исключить из рациона питания продукты с мелкими косточками, зернами, отрубями. За сутки до лечения необходимо есть только прозрачные супы.
Каких продуктов следует избегать при наличии полипов в толстой кишке?
Продукты, которые следует ограничить. Исследования показывают, что употребление в пищу меньшего количества следующих продуктов может принести пользу здоровью и снизить риск развития полипов: жирная пища, например, жареная; красное мясо, например, говядина и свинина; обработанное мясо, например, бекон, колбаса, хот-доги и мясные деликатесы.
Что нужно кушать, чтобы не было полипов в кишечнике?
Профилактика. Чтобы снизить риск развития полипов в кишечнике, следует придерживаться правил здорового питания: минимизировать употребление жареных, жирных, копченых блюд, красного мяса, алкоголя; увеличить в рационе содержание свежих овощей и фруктов.
Советы
СОВЕТ №1
Перед операцией старайтесь придерживаться легкой и легко усваиваемой диеты. Избегайте жирной, острой и тяжелой пищи, отдавая предпочтение овощам, фруктам и нежирным белкам. Это поможет подготовить ваш организм к операции и снизит риск осложнений.
СОВЕТ №2
После удаления полипов в кишечнике важно постепенно возвращаться к обычному питанию. Начните с жидкой и полужидкой пищи, такой как бульоны и пюре, а затем постепенно вводите более твердые продукты. Это поможет вашему кишечнику адаптироваться и снизит вероятность дискомфорта.
СОВЕТ №3
Увлажнение играет ключевую роль в восстановлении после операции. Пейте достаточное количество воды и избегайте напитков с высоким содержанием сахара или кофеина, которые могут раздражать кишечник. Чистая вода и травяные чаи будут лучшим выбором.
СОВЕТ №4
Обратите внимание на продукты, богатые клетчаткой, такие как цельнозерновые, бобовые и овощи, после того как ваш врач даст разрешение. Клетчатка способствует нормализации работы кишечника и предотвращает запоры, что особенно важно после операции.