Опухоли тонкого кишечника – группа доброкачественных либо злокачественных новообразований, поражающих двенадцатиперстную, подвздошную и тощую кишку. Опухоль, локализованная в тонкой кишке, прижизненно диагностируется крайне редко, так как не имеет яркой симптоматики и успешно маскируется под другие заболевания. Несмотря на то, что тонкая кишка представляет собой 3/4 всей длины пищеварительного тракта и более 90% его площади, опухоли этой части ЖКТ встречаются лишь в 0,5-3,5% случаев. Злокачественные опухоли тонкой кишки диагностируются еще реже и составляют 0,01% всей онкопатологии тонкого кишечника.
В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний ЖКТ или эпителиальных доброкачественных опухолей кишечника. Преобладающее поражение 12-перстной кишки объясняется раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, а также его активным контактом с канцерогенами, поступающими в пищеварительный тракт с пищей.
Факторы риска
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у:
- Курильщиков;
- Лиц, подвергшихся радиационному облучению;
- Страдающих алкогольной зависимостью;
- Людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника.
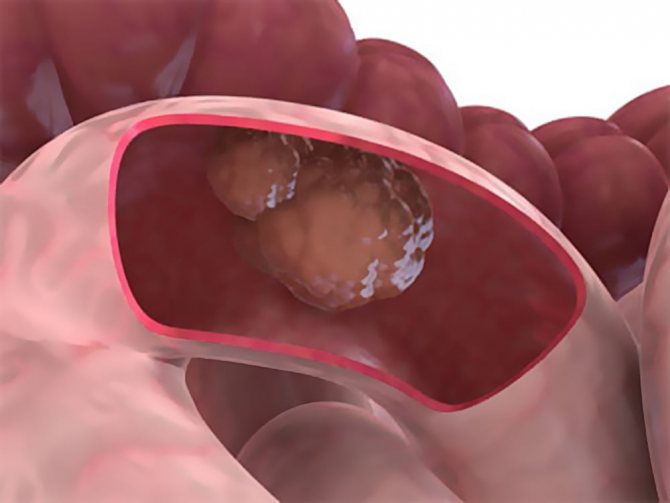
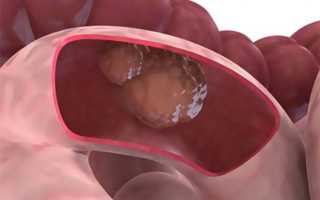
- Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту;
- Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой, реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
В Юсуповской больнице успешно лечат пациентов с диагнозом рак тонкой кишки. Здесь вас проконсультируют высококвалифицированные врачи, проведут диагностику на современном оборудовании. Своевременное обращение в больницу и выявление рака тонкой кишки на ранней стадии, гарантирует максимальный эффект от лечения.
Записаться на приём
Врачи отмечают, что рак тонкого кишечника является редким, но серьезным заболеванием, которое часто диагностируется на поздних стадиях. Это связано с тем, что симптомы, такие как боли в животе, потеря веса и изменения в стуле, могут быть не специфичными и легко спутаны с другими заболеваниями. Специалисты подчеркивают важность ранней диагностики, которая может значительно повысить шансы на успешное лечение.
Лечение рака тонкого кишечника обычно включает хирургическое вмешательство, химиотерапию и, в некоторых случаях, радиотерапию. Врачи акцентируют внимание на индивидуальном подходе к каждому пациенту, учитывая стадию заболевания и общее состояние здоровья. Также они рекомендуют регулярные обследования для людей с предрасположенностью к этому заболеванию, что может помочь выявить его на ранних этапах и улучшить прогноз.
Профилактические мероприятия
Профилактика рака тонкого кишечника заключается в соблюдении следующих простых правил:
- Вести полноценный и активный образ жизни.
- Употреблять как можно больше фруктов и овощей, и исключить из рациона жирную пищу.
- Регулярно посещать клинику для прохождения медицинских осмотров.
- Если пациент находится в зоне риска, то он должен стать на соответствующий онкологический учет.
- Своевременно осуществлять лечение различных заболеваний.
- При возникновении первых неприятных симптомов нужно сразу же обращаться к специалисту.
- Заниматься спортом, и как можно больше гулять на свежем воздухе.
Профилактика рака – это лучший способ не допустить развития серьезных заболеваний. Если все же появляются подозрения на развитие патологии, то не следует лечение начинать самостоятельно.
Симптомы
Коварство новообразований в том, что они длительное время никак не проявляются, либо в клинической картине преобладают симптомы, характерные для других заболеваний (язвенной болезни желудка и двенадцатиперстной кишки, холецистита, аднексита и др.). У 75% пациентов опухоли тонкого кишечника обнаруживаются только после смерти, в остальных случаях новообразование обычно диагностируется на запущенной стадии, когда перекрывается просвет кишечника и возникает клиника кишечной непроходимости.
Первым проявлением рака тонкого кишечника и двенадцатиперстной кишки может быть боль. Пациенты описывают боли как неопределенные, локализованные в области пупка или слева от него, в подвздошной области. Боль обычно возникает при прорастании новообразования в стенки кишечника и распространении процесса на брюшину и другие органы;
Кроме того, больного могут беспокоить:
- Отрыжка;
- Метеоризм;
- Нестабильность стула;
- Потеря аппетита;
- Исхудание;
- Умеренное повышение температуры тела.
Злокачественные опухоли могут иметь как общие проявления (истощение, интоксикация, бледность кожи и слизистых), так и местные симптомы, которые зависят от локализации и размеров опухоли.
Пациент предъявляет жалобы на:
- Тошноту;
- Рвоту;
- Изнуряющую изжогу.
На начальных стадиях злокачественной опухоли поносы чередуются с запорами, в терминальном периоде развивается клиника непроходимости кишечника, перфорации полого органа (связанной с распадом опухоли).
Все новообразования кишечника сопровождаются кахексией, анемией, интоксикацией. Анемия связана не только с постоянными кровотечениями, но и с нарушением всасывания питательных веществ в пораженном кишечнике, необходимых для нормального кроветворения. Обычно выраженная клиника указывает не только на запущенную стадию болезни, но и на метастазирование опухоли в лимфоузлы и другие органы.
В Юсуповской больнице работают ведущие онкологи России. Уже на протяжении нескольких десятков лет здесь применяются новейшие методики диагностики и лечения различных видов онкологических заболеваний. Разумеется, чем раньше выявляется злокачественное заболевание, тем больше шансов на полное выздоровление пациента. Как показывает мировая практика, до 90% пациентов, у которых был диагностирован рак на первичной стадии, смогли побороть недуг.
Рак тонкого кишечника — редкое, но серьезное заболевание, о котором многие знают недостаточно. Люди, столкнувшиеся с этой проблемой, отмечают, что симптомы часто проявляются на поздних стадиях, что затрудняет диагностику. Боли в животе, потеря веса и изменения в пищеварении могут быть незначительными и восприниматься как обычные расстройства. Лечение рака тонкого кишечника зависит от стадии заболевания и может включать хирургическое вмешательство, химиотерапию и радиотерапию. Многие пациенты делятся опытом, что важно не терять надежду и активно участвовать в процессе лечения. Поддержка близких и профессионалов играет ключевую роль в борьбе с болезнью. Важно также следить за своим здоровьем и регулярно проходить обследования, особенно если есть предрасположенность к онкологическим заболеваниям.

Классификация
Первичная классификация рака подвздошной кишки подразумевает две разновидности опухолевых образований:
- Экзофитный – новообразование растет внутрь кишки, что становится причиной ее сужения и провокатором кишечной непроходимости, микроскопически может напоминать полип визуально как малина или гриб. Границы образования имеют четкую структуру. Если опухоль изъязвляется, она принимает форму блюдца.
- Эндофитный – прорастает в полость брюшины, вызывая такие осложнения, как кровотечение внутри кишечника, развыв его тканей и воспаление брюшины, является более злокачественным новообразованием. У опухоли нет четких очертаний, она поражает слои слизистой оболочки органа, расплываясь по его стенкам.
Рекомендуем к прочтению Рак яичек у мужчин — симптомы и признаки, прогноз
По гистологическому строению новообразование бывает:
- Аденокарциномой – формируется из железистых клеток и чаще локализуется в районе большого дуоденального сосочка в 12-типерстной кишке;
- Карциноидом – формируется из клеток эпителия и может возникать в каком-угодно отделе, но чаще поражает подвздошную кишку;
- Лимфомой – является редким видом, который проявляется в лимфогранулематозе и болезни Ходжкина;
- Лейомиосаркомой – самый крупный вид новообразований, который можно даже выявить посредством пальпации брюшной стенки.
От вида и строения опухоли зависит то, каким способом будет проведена терапия, и каким будет ее исход.
Диагностика
Диагностический алгоритм в Юсуповской больнице при раке тонкого кишечника различной локализации имеет свои особенности. Так, в распознавании опухолей 12-перстной кишки ведущую роль играет эзофагогастродуаденоскопия и контрастная рентгеноскопия.
Для диагностики опухолей терминального отдела подвздошной кишки информативными могут быть колоноскопия и ирригоскопия.
Важную роль в диагностике рака тонкого кишечника играет рентгенография пассажа бария, позволяющая выявить препятствия на пути продвижения контрастного препарата, участки стенозов и супрастенотического расширения кишки.
Ценность эндоскопических исследований заключается в возможности проведения биопсии для последующей морфологической верификации диагноза.
Определенный диагностический интерес может представлять проведение селективной ангиографии брюшной полости.
Онкологи Юсуповской больницы с целью выявления метастазов и прорастания рака тонкого кишечника в органы брюшной полости выполняют:
- Ультразвуковое исследование (печени, поджелудочной железы, почек, надпочечников);
- Мультиспиральную компьютерную томографию брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей;
- В неясных случаях целесообразно проведение диагностической лапароскопии.
Рак тонкого кишечника необходимо дифференцировать от туберкулеза кишечника, окклюзии мезентериальных сосудов, доброкачественных опухолей тонкого кишечника, болезни Крона, дистопии почки, забрюшинных опухолей, у женщин – от опухолей придатков и матки.
Причины возникновения патологии
Зачастую, причины возникновения онкологии кишечника связаны с имеющимися хроническими недугами ЖКТ. Не редко, доброкачественные опухоли, со временем перерождаются в злокачественные новообразования, ставя под угрозу жизнь человека. Рак тонкого кишечника возникает у людей, которые подвержены негативному воздействию вредных привычек: курение, употребление алкоголя, а также у тех, кто любит употреблять вредные виды продуктов питания.
Точные причины формирования патологии остаются до сих пор полностью не изученными. Специалисты утверждают, что важную роль в возникновении играет желчь. За счет раздражающего ее воздействия, происходит мутация клеток кишечника, что способствует формированию опухоли. Чтобы определить точные причины возникновения онкологии кишечника, потребуется провести ряд диагностических процедур. Однако не всегда можно установить точные причины недуга. Если у человека в роду имелись родственники, которые болели онкологией, то вероятность обнаружения онкологии у него достаточно высока. Такие причины называются генетической предрасположенностью.
Среди болезней ЖКТ, которые способствуют возникновению онкологии кишечника, выделяют:
- Энтерит.
- Дуоденит.
- Целиакии.
- Колиты.
- Синдром Пейтца-Егерса.
- Язвенные болезни.
Причиной возникновения патологии также является геморрой. Это заболевание с течением времени обостряется, провоцируя серьезные осложнения, в том числе, и рак кишечника.
Важно знать! Необходимость определения причин развития патологии обусловлена возможностью предотвращения повторного появления опухоли.
Лечение
При операбельности рака тонкого кишечника наиболее эффективно проведение широкой резекции пораженного участка кишки и лимфоузлов, иссечение брыжейки. Протяженность тонкого кишечника позволяет выполнять радикальное удаление опухоли в границах здоровых тканей.
Целостность желудочно-кишечного тракта восстанавливается путем наложения энтероэнтероанастомоза (тонкой кишки в тонкую) или энтероколоанастомоза (тонкой кишки в толстую).
При раке 12-перстной кишки показана дуоденэктомия, иногда с дистальной резекцией желудка или резекцией поджелудочной железы (панкреатодуоденальная резекция).
При запущенном раке тонкого кишечника, не позволяющем осуществить радикальную резекцию, производится наложение обходного анастомоза между непораженными петлями кишки.
Хирургический этап лечения рака тонкого кишечника дополняется химиотерапией, этот же метод может являться единственным способом лечения неоперабельных опухолей.
Лечением рака тонкой кишки занимаются специалисты клиники онкологии Юсуповской больницы. Здесь вы можете получить квалифицированную помощь, пройти диагностику заболевания на современном оборудовании. Записаться на консультацию можно по телефону или через форму записи на сайте. Врач-координатор ответит на все ваши вопросы.
Записаться на приём
Автор
Наталья Александровна Вязникова
Врач-онколог
Причины рака тонкой кишки
Особых прямых причин онкологии тонкого кишечника пока еще не обнаружили. Внимание всегда обращается на хроническое ферментативное или воспалительное заболевание кишечника, симптомы рака могут прятаться за признаками болезней, как дивертикулит, неспецифический язвенный колит, энтерит, болезнь Крона, язва ДПК. Нередко опухоль развивается на фоне аденоматозных полипов, склонных к перерождению в онкогенные.
Часто поражается ДПК за счет раздражающего действия желчи. Начальная часть тонкой кишки – за счет сока железы поджелудочной и активного контакта с канцерогенными веществами из пищи, жареных продуктов, алкоголя и никотина.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Лечение воспаления нижнего отдела толстого кишечника
Лечение воспаления зависит от конкретного диагноза и степени тяжести. Если небольшое воспаление вызвано отравлением, то промывание желудка, прием различных сорбентов, обильное питье и диета помогут за несколько дней избавиться от проблемы
.
Более серьезные заболевания требуют тщательного обследования и профессионального подхода к лечению толстого кишечника. Отсутствие правильного сбалансированного лечения может привести к опасным последствиям вплоть до перитонита.
Советуем прочитать: Отеки лимфы в ступнях
При любой форме колита необходимо соблюдать строжайшую лечебную диету, а особенно если это наблюдается у женщин в положении или у новорожденного ребенка. В этом случае врач назначает Диету №4
, которая исключает из рациона продукты, способствующие брожению и гниению в толстом кишечнике, раздражающие его слизистые оболочки: острые, соленые, жирные, сладкие, кислые, жирные, пряные и молочные.
Также временно нельзя употреблять овощи, фрукты и ягоды. Вся пища должна употреблять только в жидком или тщательно протертом виде комфортной комнатной температуры. Такого режима необходимо придерживаться весь период лечения и даже после него. В самом начале курса лечения (первые 1-2 дня) лучше ничего не есть, и ограничиться только употреблением жидкости в больших количествах.
Лечебные очищающие клизмы
При воспалении толстого кишечника клизмы делаются только по назначению специалиста гастроэнтеролога при необходимости очистить кишку от инфекционных составляющих и ее содержимого для непосредственной доставки лечебных средств к слизистой оболочке стенок.
- Антисептические клизмы делаются с настоем ромашки, колларгола и календулы. Они помогают снять отек и успокоить слизистую оболочку кишечника, а также убрать патологическую микрофлору местный путем.
- Клизмы с облепиховым маслом помогают быстрому заживлению и восстановлению тканей слизистой оболочки толстого кишечника.
Медикаментозное лечение воспаления
Прием лекарственных препаратов зависит от тяжести заболевания и его формы и назначается только врачом после установления полного диагноза.
- При выявлении таких возбудителей как: вирусы, инфекции, глисты, простейшие микроорганизмы назначают антибиотики, противовирусные и антипаразитарные препараты, сульфаниламиды.
- При псевдомембранозном колите антибиотики необходимо прекратить пить.
- Для снятия спазмов и болей назначается Но-шпа, ректальные свечи и папаверин.
- При отравлениях, интоксикации и инфекциях необходимо принимать препараты – энтеросорбенты, такие как Полифепан, Энтеросгель и другие.
В некоторых сложных случаях требуется оперативное вмешательство
: при прободении, перитоните, некротических процессах, обструкции кишечного просвета, непроходимости, расширения инфекции на другие ткани организма. Также вялотекущие колиты, не поддающиеся медикаментозному лечению и неспецифический язвенный колит, требуют оперативного вмешательства.
Кроме медикаментозного и оперативного лечения пациентам часто назначают грязевые радоновые ванны, лечение минеральными водами, гимнастика, массаж, физиотерапия.
источник
Профилактика
Профилактика такого серьёзного заболевания заключается в простейших правилах:
- полное и своевременное лечение всех заболеваний ЖКТ;
- максимальное продление стойкой фазы ремиссии при гастроэнтерологических патологиях хронического характера;
- нормализация питания;
- отказ от курения и умеренное употребление спиртных напитков.
Кроме этого, очень важно систематически проходить профилактический осмотр у врачей, для предотвращения или своевременной диагностики недуга. Однако к сожалению, следует отметить и тот факт, что даже выполнение всех профилактических рекомендаций не гарантирует полного исключения развития этого недуга.

Гастроинтестинальная стромальная опухоль (ГИСО, англ. GIST)
Гастроинтестинальные стромальные опухоли встречаются в 9% среди опухолей тонкой кишки. Они часто локализуются в желудке, затем по частоте следует тощая и подвздошная кишка. В ободочной и прямой кишке, пищеводе и червеобразном отростке встречаются редко.
Около 20-30% гастроинтестинальных опухолей озлокачествляются. Малигнизация чаще бывает в тонкой кишке, чем в желудке. Опухоли менее 2 см обычно доброкачественны, тогда как опухоли крупнее 5 см чаще злокачественные. Злокачественные гастроинтестинальные опухоли растут преимущественно экзофитно, в них видны зоны некроза и кровоизлияний, кальцификаты (после лечения), они часто формируют фистулы.
Типичная ГИСО подвздошной кишке в виде экзофитного объемного образования.
Типичная гастроинтестинальная опухоль представляет собой экзофитное образование, хорошо отграниченное от жировой клетчатки брыжейки, характеризуется неоднородным контрастным усилением. Эндофитный рост встречается редко.
Непроходимость встречается редко потому, что гастроинтестинальные опухоли не прорастают в стенки окружающих петель кишечника, в отличие от аденокарциномы. В отличие от карциноида, первичная опухоль обычно крупных размеров. Как и лимфома, гастроинтестинальная опухоль может вызывать аневризматическое расширение просвета кишки.
Метастазы в печени обычно гиперваскулярные и могу быть пропущены пру однофазном сканировании в равновесную фазу. Метастазы в лимфатических узлах, как правило, не определяются. Если присутствует лимфаденопатия, вы можете предположит иной диагноз. Метастазы в брыжейке и сальнике чаще бывают при рецидиве, чем при первичном поражении. Считается, что это происходит в результате диссеминации опухоли во время хирургического вмешательства. Такие метастазы могут быть легко пропущены, часто они имеют зоны сниженной плотности в центре.
После химиотерапии (Иматиниб или Гливек), печеночные или брыжеечные метастазы трансформируются в гиповаскулярные или даже кистозные.
Несмотря на радикальное хирургическое вмешательство, у 40-90% пациентов возникают рецидивы заболевания с поражением печени или брыжейки. В случаях метастатического поражения назначается Гливек.
Типичная гастроинтестинальная опухоль представляет собой экзофитное образование, хорошо отграниченное от жировой клетчатки брыжейки, характеризуется неоднородным контрастным усилением. Эндофитный рост встречается редко.
Рецидив заболевания при резицированной гастроинтестинальной опухоли в виде гиподенсивных метастазов в печени и крупного гетерогенного объемного образования в брюшной полости.
Терапия при онкологии
В зависимости от стадии, рак тонкого кишечника может подвергаться таким видам лечения:
- операция в виде удаления опухоли и поврежденного участка кишки;
- химиотерапия;
- радиотерапия.
Прежде чем проводить оперативное вмешательство, необходимо обследовать все органы и системы на наличие метастазов. Если будут обнаружены, то операцию не проводят.
Рак тонкой кишки лечат при помощи хирургического удаления поврежденного участка. При этом резекцию опухоли проводят в пределах здоровых тканей, а целостность восстанавливают путем наложения анастамоза. Тонкий кишечник по своим размерам позволяет проводить частичное удаление. Если диагностирована 3—4 стадия рака, которая является неоперабельной, назначают химиотерапию, как единственно возможный метод лечения. Заключается в введении цитостатических лекарственных средств, которые пагубно действуют на новообразование.
Стадии
Выделяют следующие стадии развития патологического процесса:
- нулевая — новообразование локализовано внутри прямого кишечника;
- 1 стадия — выходит за пределы кишечника, занимая 30% слизистой оболочки;
- 2 стадия — опухоль размером более 5 см, не имеющая метастазов в лимфоузлы или новообразование менее 5 см с метастазированием в лимфатические узлы;
- 3 стадия — опухоль проросла в прямую кишку наполовину или более, поражены лимфатические узлы;
- 4 стадия — присутствуют метастазирование в другие органы.
Разновидности
По характеру роста новообразования бывают экзофитные, растущие в просвет кишки, перекрывающие полость и приводящие к возникновению кишечной непроходимости. По внешнему виду походят на полипы или куст цветной капусты. Эндофитные опухоли разрастаются за пределы стенки кишечника и провоцируют кровотечения, перфорацию и как следствие воспаление брюшной полости.
Различают такие формы заболевания:
- Саркома Капоши. Диагностируется у каждого 5 пациента, характеризуется совместным развитием с лимфосаркомой и аденокарциномой. Не имеет специфической локализации, нередко протекает бессимптомно.
- Аденокарцинома. Располагается в проксимальной области тонкого кишечника, сложно диагностируется и имеет тяжелое течение.
- Злокачественная лимфома. Рост новообразования происходит из подвздошной кишки.
- Опухоль карциноидного типа. Местом локализации является участок червеобразного отростка, метастазирует в прилежащие органы. Провоцирует развитие непроходимости, кровотечения и высокой болезненности в области.
Вернуться к оглавлению
Вопрос-ответ
Как проявляет себя рак тонкого кишечника?
Рак тонкой кишки — это злокачественная опухоль, развивающаяся в тканях тонкой кишки, чаще всего в её первоначальной части (двенадцатиперстной кишке) или в подвздошной части. Симптомы могут включать необъяснимую боль в животе, рвоту, потерю аппетита, похудение и кровь в стуле.
Как протекает онкология кишечника?
Как проявляется рак кишечника? На первых стадиях рак кишечника чаще всего протекает бессимптомно, но по мере развития опухоли болезнь проявляется болями в животе, диареей и запорами, тошнотой, вздутием живота, метеоризмом, а также кровью в кале, которую можно обнаружить с помощью анализов.
Сколько живут с раком тонкой кишки?
Пятилетняя выживаемость зависит от типа и стадии опухоли. При раке ободочной кишки 4 стадии этот показатель составляет 12%. При раке тонкой кишки — 4–5%. Рак прямой кишки 4 стадии характеризуется показателем пятилетней выживаемости 13%.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям желудочно-кишечного тракта. Раннее выявление рака тонкого кишечника может значительно повысить шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на свое питание. Включение в рацион большего количества фруктов, овощей и клетчатки может помочь снизить риск развития рака. Избегайте избыточного потребления обработанных продуктов и красного мяса.
СОВЕТ №3
Следите за симптомами, такими как необъяснимая потеря веса, боли в животе, изменения в стуле или постоянная усталость. Если вы заметили что-то необычное, не откладывайте визит к врачу.
СОВЕТ №4
Обсуждайте с врачом возможные варианты лечения и их побочные эффекты. Знание всех доступных методов поможет вам принять обоснованное решение и выбрать наиболее подходящий план лечения.