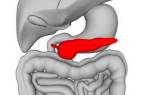
Поджелудочная железа строение и функции
Поджелудочная железа находится в брюшной полости в области диафрагмы (там, где грудной позвонковый отдел переходит в поясничный) — примерно на шесть сантиметров выше пупка. Тело железы можно условно разделить на: Головку — самую большую часть органа, она находится справа от вертикальной оси позвоночника и как бы лежит в подковообразной петле двенадцатиперстной кишки; Тело — центральная часть железы; Хвост — самая тонкая часть, идет налево за желудок и вглубь, заканчивается около селезенки, слегка загибаясь вверх.
Поджелудочная железа выполняет в организме двойную функцию:
- пищеварительную — вырабатывает ферменты, расщепляющие в двенадцатиперстной кишке жиры, белки и углеводы для наилучшего усвоения съеденных продуктов;
- эндокринную — производит (в хвосте) инсулин и другие гормоны, влияющие на правильный обмен веществ в организме. Жидкость, синтезируемая органом, называется поджелудочный сок.
Врачи отмечают, что проблемы с поджелудочной железой могут проявляться различными симптомами, такими как боли в животе, тошнота, рвота и нарушения пищеварения. Эти признаки часто указывают на панкреатит или другие заболевания органа. Важно своевременно обратиться к специалисту для диагностики и назначения лечения. Лечение может включать медикаментозную терапию, направленную на уменьшение воспаления и восстановление функции железы. Врачи также подчеркивают значимость диеты: исключение жирной, острой и жареной пищи, а также алкоголя может значительно улучшить состояние пациента. Рекомендуется употребление легких, богатых белком блюд и овощей, что способствует восстановлению поджелудочной железы и улучшению общего самочувствия.

Меры профилактики
Чтобы избежать проблем с поджелудочной железой, рекомендуется соблюдать определенные правила:
- отказаться от вредных привычек;
- сбалансировано питаться;
- не переедать;
- исключить «вредную» еду из рациона;
- своевременно выявлять и лечить заболевания ЖКТ (гастрит, холецистит);
- избегать стрессов;
- проводить периодическую диагностику работы органов пищеварения.
Посмотрите следующий ролик и узнайте больше полезной информации о симптомах проблем с поджелудочной железой и об особенностях их лечения:
Поджелудочная железа является обязательным участником нормального пищеварения. Она продуцирует ферменты, которые способствуют расщеплению органических веществ: белков, углеводов и жиров. Кроме этого, данный орган выделяет гормон инсулин. Он способствует нормальному функционированию тела человека в целом, а также поддерживает нормальный уровень глюкозы в крови. Под воздействием некоторых вредных факторов функции органа нарушаются, что ведёт к определённым нарушениям и развитию соответствующей симптоматики.
Причины болей поджелудочной железы
В самом начале болезни в органе из-за ряда провоцирующих осложнений, например, по причине образовавшихся в протоке камней или при сдавливании поджелудочной железы ферменты, синтезированные ею, не могут попасть в 12-перстную кишку, а остаются в самом органе. Они переваривают поджелудочную железу, разрушают ее собственную ткань, и возникает острое воспаление — панкреатит. Он может привести к развитию отёка и даже кровоизлияния в ткань органа. Если не лечиться, острая форма панкреатита переходит в хроническую, при которой происходит патологическое изменение тканей (замещение их рубцовыми), а также выброс синтезированных ферментов и токсинов в кровь, из-за чего страдают рядом лежащие органы. Также железа не вырабатывает в достаточном количестве инсулин, сахар в крови повышается, и начинается сбой в работе эндокринной и пищеварительной системах.
В дальнейшем может развиться пантеонекроз или рак
.
Заболевание может распространиться на весь орган или локализоваться только в одной ее части (теле, головке, хвосте).
Проблемы с поджелудочной железой могут проявляться различными симптомами, которые часто игнорируются. Многие люди отмечают боли в верхней части живота, которые могут иррадиировать в спину, а также тошноту и потерю аппетита. Часто возникают расстройства пищеварения, такие как диарея или запоры. Лечение таких заболеваний требует комплексного подхода: медикаментозная терапия, направленная на уменьшение воспаления и восстановление функции железы, часто сочетается с изменением образа жизни. Диета играет ключевую роль: рекомендуется исключить жирную, жареную и острую пищу, а также алкоголь. Вместо этого стоит включить в рацион больше овощей, нежирного мяса и кисломолочных продуктов. Правильное питание и регулярные обследования помогут избежать серьезных осложнений и улучшить качество жизни.

Причины
Проблемы с поджелудочной железой могут быть обусловлены следующими факторами:
- нарушением питания, употреблением жирных, жареных и острых блюд;
- злоупотреблением алкогольными напитками;
- расстройством работы гепатобилиарной структуры: забросом желчи в выводящие протоки поджелудочной, воспалением жёлчного пузыря, ЖКБ, дискинезией желчевыводящих путей;
- воспалительными заболеваниями пищеварительных органов: гастритами, колитами, дуоденитами, язвенной болезнью;
- нерациональным питанием, при котором в организм поступает мало витаминов и белка.
Патологические признаки расстройства функций поджелудочной железы могут возникать при развитии множества заболеваний, поэтому стоит тщательно обследовать пациента для определения правильного диагноза. Часто диагностируют воспалительный процесс – панкреатит, протекающий в острой или хронической форме, сахарный диабет, злокачественный процесс в органе. Несколько реже удаётся выявить панкреонекроз – отмирание клеток, муковисцидоз и кисты.
Поджелудочная железа болит: симптомы лечение
Боли в поджелудочной железе — это практически самый главный признак неполадки в органе. Все его заболевания (кроме диабета) характеризуются болевыми ощущениями различной степени.
Симптомы боли в поджелудочной железе. Болезни этого органа практически всегда сопровождает боль, очень сильная и продолжительная. Иногда она — под ложечкой, в эпигастрии, смещаясь к левой половине грудной клетки, левому плечу и лопатке. Но обычно опоясывает туловище как обручи и отдает в поясничную область. Также боль может располагаться в левом подреберье, усиливаясь во время дыхания или движения.

Алло, «cкорая»?
Нестерпимая боль в животе, тошнота, рвота, высокая температура, сердце бьется часто-часто – вот главные симптомы острого панкреатита. В такой ситуации
● немедленно вызвать «cкорую»!
● отказаться от еды и питья: это раздражает поджелудочную железу и стимулирует выработку ферментов.
● принимать болеутоляющие и другие лекарства до приезда врача;
● класть грелку на живот.
● Чтобы облегчить боль, лучше всего сесть, слегка согнувшись, и приложить к левой стороне живота, чуть ниже ребер, грелку-пузырь со льдом. Дома такой нет? Используйте пакет с замороженными продуктами.
Основные причины заболевания поджелудочной железы
Виновниками болезней этого важного органа, как считают медики, являются:
- Желчнокаменная болезнь;
- Гастриты и язва желудка;
- Травма живота;
- Болезнь кишечника;
- Патология кровеносной системы;
- Патология желчного пузыря и его протоков;
- Гиперактивные паращитовидные железы — приводят к увеличению кальция в организме, то есть к камням в железе;
- Остеохондроз грудного или поясничного отделов позвоночника;
- Межреберные невралгии;
- Употребление алкоголя, курение;
- Неправильное питание (переедание, голодание, жирная, острая еда);
- Глистная инвазия;
- Малоподвижный образ жизни;
- Беременность — увеличенная матка сдавливает железу;
- Бактерии и вирусы;
- Гепатиты В и С;
- Кишечные инфекции.
Симптомы
Практически при любом заболевании, которое распространяется на поджелудочную железу, возникают следующие клинические признаки:
- Боль. Она локализуется в эпигастральной области, может затрагивать пупок, имеет опоясывающий характер. В большинстве случаев симптом связан с погрешностями в диете или употреблением алкоголя. Во время болевых приступов больной пытается занять положение, при котором его состояние хоть немного улучшится.
- Пожелтение глазных яблок, кожи.
- Диспепсические расстройства. Пациенты жалуются на вздутие живота, тошноту, рвоту, понос, ощущение тяжести.
- Резкая гипертермия.
- Сыпь на коже в виде пятен в области проекции органа.
Если проблема связана с расстройством продуцирования инсулина и имеет место развитие сахарного диабета, развиваются следующие патологические проявления:
- Сильная жажда, которая не проходит после употребления жидкости.
- Резкая и стойкая потеря массы тела.
- Расстройство зрения, слуха.
- Ощущение колючек в конечностях.
- Снижение свёртываемости крови, что проявляется кровотечениями даже при незначительных повреждениях.
- Постоянная слабость, усталость без видимой на то причины.
Если у вас наблюдаются какие-то из вышеперечисленных симптомов, стоит обратиться за консультацией к специалисту для проведения диагностики и лечения проблемы. Запускать болезни поджелудочной железы нельзя, так как орган контролирует множество важных для жизни процессов. При их нарушении могут грозить осложнения со стороны других органов, и даже летальный исход.
Признаки болезней поджелудочной железы
Общие симптомы заболевания органа:
- Во время острой стадии вверху брюшной полости — режущая, невыносимая боль; больной не может лежать, настолько острые болевые ощущения, он непрерывно сидит чуть наклоненным туловищем вперед. При хронической — боль тупая, тянущая, ноющая.
- Рвота, не приносящая облегчения, и тошнота.
- Во рту появляется ощутимая сухость, сопровождающаяся отрыжками и икотой.
- Диарея — поносы или запоры, живот часто вздувается.
- Учащенный пульс, высокая температура, сниженное артериальное давление.
- Тошнота.
- Учащеная рвота с желчью.
- Интоксикация в виде слабости, головной боли, потливости, повышения или понижения температуры и т. д.
Основные болезни железы:
- панкреатит (острый и хронический),
- Сахарный диабет первого типа,
- муковисцидоз,
- кистозные образования и доброкачественные опухоли,
- панкреонекроз,
- рак.
Характерные симптомы конкретной болезни: Муковисцидоз — наследственное заболевание. Секреторная жидкость, вырабатываемая железой, становится слишком густой и забивает протоки, то есть не может выйти в 12-перстную кишку и начинает переваривать ткани самого органа. Его особенности:
- Схваткообразная боль в районе кишечника.
- Мелкие кристаллы соли на коже.
Сахарный диабет I типа — железа мало вырабатывает инсулина, повышается количество сахара в крови. Характерно проявление жажды и кожного зуда. При пропуске приёма инсулина возникает гипогликемия в виде потливости, тахикардии, острого ощущения голода.
Киста — это полость в теле поджелудочной железы, затрудняющая ее работу, вследствие этого ферментов производится недостаточно. Для болезни характерна повышенная температура.
Панкреонекроз вызывает гибель клетки, поэтому всегда присутствует острая боль, вплоть до шока.
Рак поджелудочной железы на раннем этапе можно определить при помощи УЗИ.
Признаки болезни:
- Боль вверху живота, переходящая к спине.
- Жалобы на слабость, усталость.
- Плохой аппетит.
- Снижение веса тела.
- Бледность, на последней стадии — желтушность кожных покровов.
- Повышение температуры.
- Диспепсические расстройства стула.
Клиническая картина острого и хронического панкреатита
Ведущий признак острого воспаления железы – «сверлящие» болевые ощущения. Вначале они локализуются в подложечной области и в обеих подреберьях. Затем дискомфорт может ощущаться в спине и животе.
К распространенным симптомам острого панкреатита относят частую рвоту, приводящую к обезвоживанию организма, отрыжку, метеоризм, диарею, внезапное похудение, сухость во рту. Когда состояние пациента ухудшается – появляется температура (до 40 градусов), развивается гипотония и учащается сердцебиение.
Нередко течение заболевания сопровождается побледнением покровов. А если лицо становится синим, то это указывает на тяжелую форму болезни, при которой происходит сильное отравление с расстройством периферического кровообращения.
У трети пациентов с острым панкреатитом появляется такой симптом, как желтуха. Иногда на ягодицах, лице и животе образовываются пятна, похожие на петехии или области кровоизлияния. Также крупные круглые высыпания могут возникать на спине, животе и груди.
Хроническая форма воспаления поджелудочной характеризуется замещением здоровых клеток органа на соединительную ткань. Течение болезни делят на 2 периода – острый и ремиссия. Поэтому в зависимости от фазы болезни интенсивность симптоматики меняется.
Пациент может страдать от постоянных либо периодических болей. Зачастую они появляются в подложечной или в подреберной области через 30 минут после еды.
Нередко боль отдает в лопатку, спину, верхние конечности и грудь. Если воспалена вся железа, то неприятные ощущения иметь опоясывающий характер. Причем сильный дискомфорт часто сопровождается тошнотой и рвотой.
При обострении хронического панкреатита у больного отмечаются такие же признаки диспепсического расстройства, как и при остром виде болезни. Также пациент чувствует себя слабым и быстро устает.
У людей, страдающих от хронического воспаления железы более 10 лет, происходит функциональная недостаточность. Так, уменьшение секреции сока способствует развитию ряда симптомов:
- расстройство стула до 3 раз в сутки;
- метеоризм;
- кал блестящий, серый, имеет кашеобразную консистенцию и неприятный запах.
У многих пациентов на фоне длительного течения болезни возникает дефицит полезных веществ в организме. Поэтому при хронизации воспаления поджелудочной больной часто страдает от остеопороза, анорексии, дисбактериоза и анемии.
Признаки воспаления поджелудочной железы (панкреатит)
Самым распространенным заболеванием органа является его воспаление (панкреатит). Он бывает острый и хронический. Обычно возникает при неправильном питании и увлечении алкогольными напитками, особенно после обильных и длительных праздников.
Сильные боли в поджелудочной железе — симптомы острого панкреатита:
- Резкая опоясывающая боль, возникающая в левом подреберье или под ложечкой и переходящая к спине, к левой лопатке. Болит очень сильно — как бы сверлит человека изнутри.
- Снижение аппетита.
- Обильная рвота, не приносящая больному никакого облегчения.
- Непрекращающаяся тошнота может вызывать обмороки.
- Тахикардия.
- Повышенная температура с испариной, ознобом.
- Верхняя часть живота вздута.
- Диспепсические расстройства стула.
- Бледность кожи.
- Желтушность кожи и слизистых.
- Моча — темного цвета, а кал — светлого.
- Сухость во рту.
- Повышение или понижение артериального давления.
Если вы испытываете один или несколько подобных симптомов, срочно необходимо сделать УЗИ поджелудочной железы.
При хроническом панкреатите признаки такие же, как при остром, только более мягкие, сглаженные, боль — тупая, ноющая.
Смерть от панкреатита
Возрастающая частота заболеваний поджелудочной железы и частые осложнения указывают на то что от панкреатита можно умереть. По статистике около 40% приступов острого панкреатита имели смертельный исход. Игнорирование симптомов, отказ от своевременного медицинского вмешательства приводят к необратимым изменениям в тканях железы и возможной смерти.
Причины и симптомы
Участвуя в выработке ферментов, которые поддерживают пищеварение, поджелудочная железа является одним из важнейших органов жизнедеятельности. Но если есть анатомические изменения в желчевыводящем протоке (спазмы или опухоли), то желчь не имеет возможности попадать из железы в двенадцатиперстную кишку. Не проходя дальше, ферменты поджелудочной начинают переваривать ее саму, вызывая болезнь называемую панкреатитом.
Наиболее вероятные причины, вызывающие воспалительный процесс — злоупотребление алкогольной продукцией и желчнокаменная болезнь. Но также, панкреатит становится следствием травмирования живота или операций, которые проводились в брюшной полости или желчном пузыре. Гормональный дисбаланс и нарушение обмена веществ приводит к анатомическим изменениям тканей органа. Стоит обратить внимание на работу органов пищеварения (особенно на функции печени и поджелудочной) после перенесенной свинки и гепатита типа В и С, а также если переносились паразитарные инвазии (аскаридоз).
Если работа связана со стрессом или присутствует привычка расслабляться в конце недели, не отказывая в алкоголе и вредной для поджелудочно железы пище, стоит задуматься о здоровье и заняться профилактикой заболеваний желудочно-кишечного тракта.
Симптоматика
Главные признаки, которые свидетельствуют о воспалении в поджелудочной железе:
- Интенсивная, режущая боль в области под ребрами. Наблюдается только с одной стороны или опоясывает, иногда отдает в область поясницы.
- Интоксикация в связи с приемом жирной пищи, а также алкоголя (может сильно мутить и периодически рвать, слабость и снижение аппетита).
- Разжиженный стул с кусочками непереваренной пищи, метеоризмы, резкий и неприятный запах стула.
Если не заметить воспаления поджелудочной железы вовремя и не начать лечение, оно способно приобретать более опасные формы и даже приводить к смерти. Если отмечается острый панкреатит, к вышеперечисленным симптомам прибавляются:
- сухость во рту;
- рвота с желчью, после которой облегчается состояние;
- повышение или, наоборот, снижение температуры;
- тахикардия (сильное сердцебиение);
- понижение артериального давления;
- бледность кожи;
- обильный налет на языке;
- икота.
Обращение к врачу, сразу же после обнаружения нескольких признаков панкреатита.
Если зафиксировано более двух-трех симптомов одновременно, желательно как можно скорее посетить врача. В том случае если симптомы, проявившись сразу после еды, со временем проходят, не стоит игнорировать их. Нарушение работы железы, особенно хронические воспалительные процессы в поджелудочной могут в последствии приводить к развитию такого распространенного заболевания, как сахарный диабет, что тоже является опасным для жизни.
Осложнения и тяжелые формы болезни
После диагностирования острого панкреатита, неправильное лечение и игнорирование диеты, приводит к развитию ряда осложнений, одно из которых — панкреонекроз. Это заболевание еще называют «болезнь приличных людей», так как развивается не на фоне частого употребления алкоголя, а становится следствием обильных застолий. Так что, если через несколько дней после сытного дня рождения или праздника появляется тошнота рвота, частое сердцебиение, сопровождающееся одышкой, незамедлительно вызывайте скорую помощь.
Гнойное воспаление протоков поджелудочной — также распространенная причина, приводящая к смерти. Попадание при этом гноя в кровь и брюшную полость приводит к интоксикации, становится невозможной правильная работа внутренних органов. В результате быстрое ухудшение состояния больного, без экстренного вмешательства приводит к полиорганной недостаточности (нарушение работы более двух органов) и летальному исходу. Попадание гноя в кровоток провоцирует сепсис (заражение крови), что тоже грозит смертью.
На фоне хронических форм панкреатита может развиться рак поджелудочной железы. Игнорирование симптомов панкреатита не позволяют вовремя диагностировать рак. И к сожалению, когда больной обращается к врачу с ухудшением своего состояния, рак уже может плохо поддаваться лечению или не поддаваться вовсе.
Одним из возможных следствий острого приступа панкреатита, может быть закупорка вен, которые питают печень и селезенку. Это нарушает работу органов, провоцирует отмирание тканей печени и печеночную недостаточность. Ряд этих осложнений приводит к циррозу и предвещает смерть. Возможно, в большинстве случаев, цирроз печени и большая смертность от него произрастает от периодических приступов панкреатита.
Причины возможной смерти от панкреатита
При стремительной болезни и не обращению к врачу вовремя, возможен летальный исход.
Так когда же можно умереть от панкреатита? Когда болезнь развивается очень быстро и состояние человека стремительно ухудшается, самолечение и несвоевременное обращение за помощью может стать причиной смерти от панкреатита. Игнорирование признаков воспаления, которые регулярно повторяются, например, боли в верхней части живота после употребления жирной и жареной пищи, изменения консистенции и регулярности стула, приводит к более степенному, но все же, ухудшению симптомов и обострению заболевания. В итоге дегенеративные изменения в тканях железы становятся необратимыми и летальный исход возможен в течение нескольких дней или недели, после появления первых признаков острого панкреатита.
Насколько панкреатит смертелен сложно судить, но большинство осложнений от панкреатита являются смертельно опасными. Подлость панкреатита в том, что его симптомы схожи с сильным отравлением и зачастую просто не воспринимаются серьезно. Если воспаление не определить сразу, то единственным возможным спасением при поражении тканей поджелудочной и возникновении некротических очагов — это частичное или полное удаление поджелудочной железы с последующей пожизненной диетой и отказом от употребления алкоголя. В противном случае, летальный исход неизбежен.
pishchevarenie.ru
Как снять боль в поджелудочной железе в домашних условиях
При появлении острых болей нужно незамедлительно вызвать доктора. До его приезда можно выполнить ряд мер для снижения боли:
- Лежать на спине, расслабившись.
- Положить на верхнюю часть живота грелку со льдом.
- Есть нельзя.
- Можно попить негазированную щелочную минеральную воду.
- Нельзя принимать обезболивающие лекарства, пока не осмотрит врач.
Универсальные препараты для уменьшения болей в брюшной полости:
- парацетамол — для уменьшения отечности органа, снижения обострения при воспалении;
- дротаверин, но-шпа — для расслабления стенок протоков органа и оттока панкреатической жидкости;
- метоклопрамид — для нормализации работы кишечника;
- симетикон, эспумизан, метеоспазмил — для устранения метеоризма.
Симптомы и патологии
Это первые симптомы, которые могут появляться при проблемах с железой, и игнорирование их может привести только к осложнению проблемы.
Чаще всего проблемы с железой начинаются внезапно, до определенного времени ничем не беспокоя больного. Обычно симптомы определенной болезни данного органа начинаются в возрасте от 30 до 45 лет.
В этот период многие активно занимаются своей карьерой, семьей, домом, и при такой насыщенной жизни первые симптомы заболевания могут остаться незамеченными.
Поговорим о том, какие патологии поджелудочной сегодня являются самыми распространенными, какие у них симптомы и первые признаки.
Панкреатит
Панкреатит – это воспалительный процесс, локализирующийся в слизистой оболочке органа. При закупорке выходов в двенадцатиперстную кишку белковыми пробками ферменты железы не могут проникнуть в кишечник и начинают изнутри раздражать ткани органа.
В результате этого начинается воспаление, и железа не может в полной мере синтезировать пищеварительные ферменты.
При остром панкреатите человек ощущает очень сильную боль, приступы которой сопровождаются тошнотой и рвотой. В целом состояние организма в такой ситуации очень плохое и требует экстренного оказания врачебной помощи. Симптомы развития зависят от формы, однако к классическим можно отнести:
Заболевание поджелудочной железы симптомы и лечение диета
При наличии двух главных признаков (боли и диспепсии) врачи всегда обращают особое внимание поджелудочной железе. Заболевания органа на начальных стадиях легко определить при помощи ультразвукового исследования, рентгена и компьютерной томографии.
При подтверждении подозрений и выявления конкретной болезни назначается обязательная диета №5П и специальные лекарственные средства для снятия обострения и поддержания организма (в хронической стадии).
Если обнаружены непроходимость протоков, рак или некротические очаги органа, необходимо его частичное или полное удаление.
Вонючий стул
Ранний предупреждающий знак панкреатита – бледный, плавающий или вонючий стул. Поскольку пищеварительные ферменты из поджелудочной железы не производятся достаточно или не могут попасть в тонкую кишку, правильное переваривание пищи, особенно жирных продуктов, невозможно. Это приводит к стулу, который становится жидким и вонючим.
Суть заключается в том, что пациенты должны немедленно обратиться за медицинской помощью, если они замечают тяжелую, необъяснимую боль в животе, рвоту или усталость, которые не проходит при приеме обезболивающих лекарств. Диагностическое обследование и лечение панкреатита должны производится незамедлительно. Основной целью врачей должно быть отслеживание симптомов и поддержание функции организма, чтобы воспаление поджелудочной железы могло ослабевать.
takprosto.cc
Диета при панкреатите поджелудочной железы
При обострении заболевания:
- В первые три дня нельзя есть. Пить можно простую или щелочную минеральную воду.
- С четвертого по седьмой день — понемножку есть протертую еду, которая приготовлена по требованиям диеты № 5П.
- Запрещается употребление любого жира и соли!
- Приготовление пищи только на пару или в воде.
- Перед приготовлением продукты тщательно измельчать.
- Пища должна быть максимально разваренной и протертой.
- Еда должна быть теплой.
- Не переедать.
- Есть 5÷6 раз за сутки с перерывами более 3÷4 часа, но небольшими порциями.
- Соли можно добавлять чуть-чуть в уже готовое блюдо.
- Продукты должны быть с большим содержанием белка и очень малым — углеводов.
- Овощи (кроме бобовых и содержащих кислоту) — в сыром или вареном виде.
- Несвежий или подсушенный пшеничный хлеб, несдобное печенье, сухари;
- Нежирные рыба и мясо.
- Нежирные кисломолочные продукты (молоко, творог, сыр).
- Отварные крупы (кроме пшена) и макаронные изделия.
- Обязательно супы на некрепком бульоне с разрешенными овощами и крупами.
- Растительное масло и немного сливочного, не подвергнутые тепловой обработке.
- Яйца в любом виде (1 раза в день).
- несладкие фрукты, груши и печеные яблоки некислых сортов.
- несладкие компоты, кисели, желе, разбавленные фруктовые соки, слабые и без сахара чай и кофе с добавлением молока, щелочная минеральная вода без газа или отвар шиповника.
- Вместо сахара рекомендуются заменители, например, фруктоза или ксилит.
- На восьмой день вместо протертой еды начинают есть обычную.
- Даже когда обострение снято, нужно питаться по этой диете длительное время (до года).
Категорически запрещается:
- Жирные, жареные, острые, очень соленые, копченые, маринованные блюда.
- Крепкие бульоны.
- Кислые супы.
- Консервы, копчености и колбасы.
- Хлеб из сдобного и ржаного теста.
- Грибы.
- Белокочанная капуста, бобовые, все кислые и острые овощи.
- Фрукты кислые и цитрусовые.
- Алкоголь, крепкие кофе и чай, газированные напитки.
- Сладкая пища, например, шоколад, мороженое.
Диагностика и лечение
Диагноз заболевания поджелудочной железы ставится на основании подробного анамнеза. Для уточнения диагноза могут быть назначены анализы крови (общий и биохимический), мочи и кала. Увеличение числа лейкоцитов и скорости оседания эритроцитов указывают на присутствие воспалительного явления в железе.
Важная информация: Как лечить диффузные изменения поджелудочной железы
Большой информативностью обладает и биохимическое исследование состава крови на предмет содержания ферментов. Для острого воспаления поджелудочной характерным является повышенная активность эластазы. В анализе мочи наиболее специфичным показателем патологии поджелудочной железы является повышение активности амилазы, присутствие кетоновых тел и сахара. Анализ кала при патологиях поджелудочной выявляет наличие остатков жирной пищи, мышечных волокон, углеводов.
Распространенным инструментальным методом обследования поджелудочной на сегодняшний день является УЗИ. Этот способ позволяет оценить размеры, форму, плотность органа, выявить патологии протоков, определить наличие новообразований и камней. Кроме этого, для диагностики патологии могут быть использованы рентгенография, компьютерная и магнитно-резонансная томография (КТ и МРТ).
Так как патология поджелудочной железы негативно сказывается на многих жизненно важных процессах в организме при появлении ее малейших признаков необходимо незамедлительное лечение. Воспаление в легкой форме легко поддается лечению, и за короткий период времени наступает облегчение состояния. Тяжелые формы воспаления требуют более длительного лечения. При диагностике различных новообразований или закупорке протоков камнями назначается хирургическое вмешательство. Параллельно обязательно проводится лечение и сопутствующих или провоцирующих патологий.
При остром приступе панкреатита в первую очередь рекомендуется обеспечить покой органу за счет голодания. Несколько суток можно пить только кипяченую или слабощелочную минеральную воду.
Для снятия острого воспаления назначаются антибиотики: Ципролет, Ампиокс, Ципрофлоксацин, Доксициклин. Спазмы купируются Атропином, Но-Шпой или Гастроцепином. При сильно выраженном болевом синдроме назначаются обезболивающие Баралгин, Ибупрофен. Если присутствует тошнота или рвота назначается Церукал или Метоклопрамид. Нарушение секреторной функции стабилизируется назначением ферментосодержащих препаратов Фестал, Панкреатин, Креон, Вигератин.
Практикуется лечение панкреатита средствами гомеопатии.Хотя этот процесс занимает более длительное время, он оказывает общеукрепляющее действие на организм, а при внимательном и ответственном подходе позволяет полностью избавиться даже от хронического панкреатита.
При возникновении проблем с поджелудочной железой обязательно специальное питание — строжайшая диета с исключением жирной, жареной, острой пищи, особенно спиртных напитков. Рекомендуется исключить из рациона и растительные продукты, богатые органическими кислотами, например, шпинат, щавель, редьку, редис, гранат и квашеную капусту. Следует воздержаться также от употребления шоколада, кофе, какао, цельного молока, бобовых и грибов. Блюда, разрешенные при панкреатите, должны быть вареными или приготовленными на пару. Употреблять еду желательно только в теплом виде, так как холодные и горячие блюда могут спровоцировать обострение состояния.
Питание дробное — 5-6 раз в день и маленькими порциями.
Твердая пища должна быть измельчена. После снятия острого состояния разрешается употреблять нежирное мясо, рыбу, курицу, печеные и вареные овощи, вчерашний хлеб и сухари. В рацион должны входить различных крупы, из которых наиболее ценны гречневая и овсяная. Очень полезна морковь, которую можно употреблять как в сыром виде, так и составе блюд.
Важная информация: Что нужно принимать при болях поджелудочной железы
Вопрос-ответ
Как понять, если есть проблемы с поджелудочной железой?
Проблемы с поджелудочной железой могут проявляться через симптомы, такие как боли в верхней части живота, особенно после еды, тошнота, рвота, потеря аппетита, изменение стула (например, жирный или светлый), а также общая слабость и усталость. Если вы заметили эти признаки, рекомендуется обратиться к врачу для диагностики и обследования.
Что категорически нельзя есть при болезни поджелудочной железы?
Очень важно исключить из рациона продукты, повышающие продукцию ферментов поджелудочной железы, такие как жирные, жареные, острые блюда, копчёности, алкоголь, специи и солёные блюда.
Что хорошо снимает воспаление поджелудочной железы?
Для лечения поджелудочной железы лекарствами используют синтетические аналоги эндогенного панкреатина: Креон, Панкреатин, Мезим. В настоящее время создан комбинированный препарат с компонентами желчи, что улучшает переваривание и всасывание необходимых питательных веществ.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы испытываете постоянные боли в области живота, особенно в верхней части, а также тошноту, рвоту или изменения в стуле, это может быть признаком проблем с поджелудочной железой. Не игнорируйте эти сигналы и обратитесь к врачу для диагностики.
СОВЕТ №2
Следите за своим питанием: при проблемах с поджелудочной железой важно соблюдать диету, богатую белками и низкую по содержанию жиров и углеводов. Избегайте жареной, острой и сладкой пищи, а также алкоголя, чтобы снизить нагрузку на орган.
СОВЕТ №3
Регулярно проходите медицинские обследования: если у вас есть предрасположенность к заболеваниям поджелудочной железы, такие как диабет или панкреатит, важно регулярно проверять состояние здоровья и следовать рекомендациям врача.
СОВЕТ №4
Управляйте стрессом: стресс может негативно влиять на здоровье поджелудочной железы. Практикуйте методы релаксации, такие как медитация, йога или прогулки на свежем воздухе, чтобы поддерживать эмоциональное и физическое здоровье.