Липоматоз поджелудочной железы – патология, при которой нормальные клетки заменяются жировыми. Такие изменения негативно сказываются на работоспособности органа. Ситуация усугубляется из-за длительного бессимптомного периода.
По сути, человек начинает лечение тогда, когда уже невозможно что-то изменить в лучшую сторону консервативными способами. В этой статье приводятся советы специалистов, которые помогут своевременно диагностировать болезнь и принять адекватные ответные меры.
Факторы риска
Липоматоз поджелудочной железы — ожирение поджелудочной железы.
Почему у одних людей развивается липоматоз, а других нет, доподлинно неизвестно.
Однако проводимые статистические исследования позволяют выделить некоторые факторы риска, при наличии которых возможно образование нежелательных жировых клеток в поджелудочной железе.
Самые распространенные ситуации, спровоцировавшие развитие липоматоза, приведены ниже:
- наличие острого панкреатита в анамнезе;
- текущий хронический панкреатит;
- частое употребление алкогольных напитков;
- отягощенная наследственность;
- текущий сахарный диабет или хронический гепатит;
- ожирение;
- недостаточное количество тиреоидных гормонов.
То, что названные выше факторы, могут провоцировать развитие липоматоза, не значит, что у тех, кому присущи эти состояния, обязательно разовьется ожирение поджелудочной железы. Однако при отсутствии всех перечисленных факторов болезнь практически никогда не развивается.

Врачи отмечают, что потеря даже одного грамма жира из поджелудочной железы может оказать значительное влияние на состояние пациентов с диабетом 2 типа. Исследования показывают, что избыток жира в этом органе нарушает его функцию, что приводит к снижению выработки инсулина и ухудшению метаболизма глюкозы. Уменьшение жировой массы способствует восстановлению нормальной работы поджелудочной железы, что, в свою очередь, может привести к улучшению контроля уровня сахара в крови. Специалисты подчеркивают важность комплексного подхода к лечению, включая диету, физическую активность и, при необходимости, медикаментозную терапию. Таким образом, даже небольшие изменения в образе жизни могут оказать значительное влияние на здоровье пациентов и помочь в управлении диабетом.

Симптомы жировой дистрофии поджелудочной
УЗИ поможет выявить заболевание.
Главная патология данного заболевания – в замещении паренхимы жировыми клетками. Данный процесс идет крайне медленно, может в целом занять как несколько лет, так и десятилетий.
Обнаружить его можно случайно при проведении узи-диагностики данного органа. Первые негативные ощущения появляются только тогда, когда уже треть органа становится видоизмененной.
Дальше они начинают усиливаться, вызывая множественную симптоматику. Но при всей многогранности проявления симптомов все они являются следствием 2-х глобальных нарушений:
- нарушение функционирования поджелудочной железы;
- сдавливание здоровых тканей этого органа и других, которые его окружают.
Этиология
В настоящее время остаются до конца не изученными причины развития липодистрофии или липоатрофии, однако наиболее вероятными предрасполагающими факторами принято считать:
- широкий спектр метаболических процессов, при которых нарушается обмен тех или иных веществ;
- гормональный дисбаланс;
- многолетнее пристрастие к распитию спиртных напитков и выкуриванию сигарет;
- нерациональное питание – сюда стоит отнести отсутствие режима потребления пищи, длительный отказ от еды с последующим перееданием, чрезмерное употребление сладостей и жирных блюд;
- проникновение в человеческий организм паразитов, глистов или простейших;
- вирусное поражение печени;
- длительный прием некоторых медикаментов в лечебных целях, в частности, гормональных средств;
- неблагоприятное влияние экологии;
- профессиональные вредности, например, частый контакт с химикатами или ядовитыми веществами.
Очень часто развивается жировая дистрофия у диабетиков, что обуславливается повторяющимся инъекционным введением инсулина. В таких ситуациях степень выраженности недуга будет варьироваться от небольшого углубления в области укола до тотального отсутствия жировой прослойки на определенной площади. В качестве предрасполагающих факторов принято рассматривать:
- неправильное введение лекарственного вещества, направленного на нормализацию функционирования поджелудочной железы;
- низкую температуру инсулина;
- травмирование тканей в области осуществления инъекции;
- влияние инсулина как вещества, повышающего липолиз;
- неадекватная реакция иммунной системы на препарат – большинство исследователей уверены, что именно защитная реакция иммунитета приводит к атрофии жировой ткани. В таких случаях тело воспринимает укол как угрозу и определенным образом реагирует на него.
В крайне редких случаях липодистрофия может выступать в качестве врожденной патологии, возникновение которой объясняется нарушением метаболизма жировой ткани, обусловленной генетическими отклонениями и наследованием мутирующего гена от одного из родителей.
Недавние исследования показывают, что даже небольшие изменения в жировой ткани поджелудочной железы могут оказать значительное влияние на здоровье. Ученые утверждают, что потеря всего одного грамма жира из этой области может помочь в лечении диабета 2 типа. Это связано с тем, что избыток жира в поджелудочной железе может нарушать ее функцию и приводить к инсулинорезистентности. Многие пациенты, следуя рекомендациям по снижению веса и изменению образа жизни, отмечают улучшение состояния и снижение уровня сахара в крови. Однако важно помнить, что каждый случай индивидуален, и подход к лечению должен быть комплексным. Врачи подчеркивают, что сочетание диеты, физической активности и медицинского наблюдения может стать ключом к успешному управлению заболеванием.

Признаки сбоев работы поджелудочной железы
Из-за уменьшения процентного соотношения здоровых, нормально функционирующих тканей по отношении к пораженным, нарушается пищеварение. Особенно тяжело воспринимается белковая пища и все жирное. У человека наблюдаются такие симптомы:
- тошнота;
- боли в животе;
- метеоризм;
- тяжесть, распирающее чувство в животе;
- частый стул, в составе которого появляется жир и прочие примеси.
Из-за болезни происходят сбои в выработке гормонов. В результате развиваются комплексные эндокринологические нарушения. В большей мере это касается углеводного обмена. При этом резко увеличивается уровень глюкозы.
Если не остановить такое патологическое течение, то со временем человек заболевает сахарным диабетом.
Профилактика и советы
Диета является основой в лечении ожирения. Она состоит из растительных продуктов. Соленая пища ограничивается, так же как углеводы и жир.
Клетчатка хорошо очищает кишечник, улучшает пищеварение. Очевидна польза гимнастики:
- Уменьшается вес тела.
- Насыщение тканей кислородом.
- Нервная система имеет высокий тонус.
- Оптимизируется работа сосудов и сердца.
- Жиры и углеводы приходят в норму.
Существуют мероприятия, которые применяют для профилактики:
- Постоянная физическая нагрузка.
- Воздержание от бутербродов, чипсов, которые являются вредными продуктами.
- Соблюдение баланса, пользы и рациональности приема пищи.
- Контроль массы тела.
Сдавливание окружающих тканей
Боли в животе — признак нарушения работы ЖКТ.
Жировые клетки могут развиваться, заполняя большое пространство. В итоге происходит разрастание жировой ткани, которая занимает гораздо больше места, чем предшествующие ей здоровые клетки.
Если жировые клетки распространены по поджелудочной равномерно, то проблем это не вызовет. Хуже ситуация, когда клетки собирают группами.
Тогда начинают говорить о липоме – доброкачественной опухоли. В ней нет ничего слишком страшного, ведь метастазы она не даст, значит, вреда соседним органам не принесет.
Неприятности наступят тогда, когда опухоль разовьется до таких размеров, что начнет давить на сосуды, протоки поджелудочной железы, нервные окончания. Такое воздействие приведет к болям, тошноте, метеоризму и прочим неприятным симптомам.
О риске развития сахарного диабета и ожирения смотрите в видео:
Симптомы и проявления
Учитывая, что жировые дистрофии вызваны именно подкожными инъекциями инсулина, они не могут возникнуть при диабете II типа (инсулинонезависимом).
Они сопровождают исключительно течение диабета I типа, проявляющегося:
- жаждой;
- мочеизнурением (частым мочеиспусканием с большими объёмам мочи);
- сладким вкусом мочи (объясняемым содержанием в ней глюкозы);
- неукротимым аппетитом без достижения насыщения;
- методичным снижением массы тела.
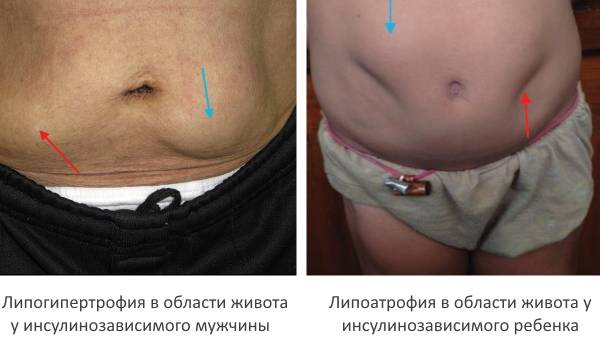
Липодистрофия внутренних органов внешне не проявляется (отследить можно лишь вызываемое ей закономерное расстройство функций этих органов). Но в отношении кожи не заметить их возникновение никак не мыслимо.
У ребенка — инсулинозависимого диабетика возникновение липодистрофий можно заметить по прошествии различного срока с начала инъекций: от считаных недель до 8 либо даже 10 лет.
Женщинам также более присуще появление данных кожно-подкожных изменений, часто не зависящих от:
- вида применяемого препарата;
- его дозы;
- степени тяжести заболевания;
- уровня компенсации углеводного обмена.
Атрофический тип изменений характеризуется либо реперкуссионными (местными, ограниченными зоной инъекций) перерождениями тканей, либо носят характер совершенного и равномерного исчезновения слоя подкожного жира под поверхностью всего тела. Предположительно, их возникновение объясняется недостаточностью степени очистки препаратов, а также несоблюдением инъекционной техники: введением несогретого раствора, проникновением в толщу инъецируемой кожи спирта.
Гипертрофический тип (липогипертрофия) проявляется возникновением бугристых, выпирающих из толщи кожи инфильтратов, образованных перерожденной жировой тканью с прожилками прорастающей фиброзно-рубцовой (см. фото). Появление и строение данных конгломератов обусловлено избирательным воздействием инсулина на жировой обмен тканей на данном ограниченно-локальном пространстве.
Фото липодистрофии вследствие инъекций инсулина:
Наличие липодистрофий при сахарном диабете может сочетаться с другими кожными проявлениями:
- ксантоматозом;
- липоидным некробиозом;
- диспластическим ожирением.
Питание при липоматозе
В быту живет мнение, что уменьшение количества жиров в рационе поможет остановить липоматоз. Это в корне неверное утверждение.
Даже полное прекращение приема жиров не остановит перерождение здоровых клеток в жировые. Развитие липоматоза никак не связано с питанием. Однако все же лучше жиры исключить. Это окажет благоприятное влияние на организм:
- облегчение состояния поджелудочной;
- избавление от лишних килограммов.
Уменьшение количества поступающих жиров помогает облегчить состояние, многие признаки заболевания отступают, становятся менее выраженными. При отсутствии внешних проявлений заболевания можно говорить о сохраненной работоспособности поджелудочной.
Значит, все протоки функционируют нормально, они не передавлены жировой тканью. При нормальном функционировании поджелудочной ограничение жиров в пище поможет сбросить вес, а на дальнейшее развитие болезни не повлияет.
Причины появления
Для возникновения и прогрессирования липодистрофий существуют поводы:
- обусловленность наследственностью (наследственно закрепленные, или врожденные);
- извращение жизненных процессов в организме (приобретенное).
К первой категории относятся состояния, обусловленные:
- семейной парциальной липодистрофией;
- синдромом Берардинелли-Сейпа.
Вторая более многочисленная, включает липодистрофии:
- парциальные (изолированные, касающиеся отдельных частей тела), категории синдрома Барракера-Симонса;
- генерализованные (с вовлечением всего тела);
- инфантильную (свойственную грудным детям) центробежную абдоминальную;
- кольцевидную атрофию жировой ткани (синдром Феррейра-Маркиша);
- инсулинообусловленные;
- ВИЧ-ассоциированные;
- другие виды с локальным характером процесса.
Лечение липоматоза
Ибупрофен — препарат для устранения болей в животе.
Избавиться от липоматоза практически невозможно. Существующая сегодня методика лечения идет в 3-х направлениях:
Изменение образа жизни в нужном направлении поможет улучшить ситуацию в целом. При настойчивости и упорстве можно добиться многого.
Состояние пациентов, стремящихся к выздоровлению, улучшается даже без дополнительного приема лекарств. Основы избавления от патологии – в отказе от алкоголя, других вредных привычек, в нормализации рациона, избавлении от избыточного веса.
Чтобы добиться хороших результатов, надо вести более активный образ. Второй важный фактор – диета. Следование изложенным ниже принципам питания поможет избавиться от многих проблем. Принципы таковы:
- Дробный прием пищи. Желательное количество приемов пищи – не менее 5, оптимальное – 6.
- Ограничение жирного. Исключение сладких жирных блюд.
- Общее уменьшение калорийности блюд, стремление к снижению суточного объема поступающих калорий.
Лекарствами урегулировать ситуацию почти нереально. Прием медикаментов помогает только избавиться от неприятной симптоматики. Для устранения тяжелых последствий ожирения поджелудочной принимают такие препараты:
- Ибупрофен для устранения болей.
- Панкреатин для коррекции пищеварения.
- Лоперамид для блокировки поноса.
- Метоклопрамид для снятия тошноты.
- Мебеверин для снятия спазмов кишечника.
Увлекаться приемом этих лекарств нельзя. Ведь все они оказывают негативное побочное действие на организм. Самолечение крайне нежелательно. Ведь ситуация может быть критической, и устранение симптоматики никак не поможет остановить процесс перерождения тканей.
Скопление жировых клеток может стать критически опасным. Степень угрозы может определить только специалист и при необходимости отправить на оперативное лечение.
Профилактические мероприятия
Правильное питание — отличная профилактика ожирения.
Жировую дистрофию поджелудочной железы предупредить можно, а излечить нет.
Поэтому надо выполнять ряд несложных действий, чтобы сохранить здоровье и не столкнуться с необходимостью лечить липоматоз. Советы специалистов по профилактике этого заболевания таковы:
- Контроль над весом.
- Отказ от алкоголя.
- Отказ от жирного.
- Исключение стрессовых ситуаций из жизни.
Ослабляет функцию поджелудочной и курение, поэтому от него тоже лучше отказаться. Ведь панкреатит является следствием курения, а из панкреатита развивается липоматоз. Для предотвращения развития ожирения поджелудочной надо держать в нормальном состоянии печень, почки и прочие внутренние органы. Особенно важно сохранить нормальное функционирование печени, желчевыводящих путей.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Добрый день, уважаемые читатели моего блога! Наша тема сегодня такое опасное заболевание, как ожирение поджелудочной железы , которое зачастую никак себя не проявляет довольно длительное время. А, между тем, чревато оно самыми серьезными неприятностями для жизнедеятельности организма и к тому же является необратимым.
В чем же состоит его опасность, как быть и что делать, если его все же у вас диагностировали?
Что там, под желудком?
Поджелудочная железа – та самая, которая располагается под желудком, от того и название у нее такое – орган очень важный для нормальной жизнедеятельности нашего организма. Да что там говорить, разве есть в нашем теле что-либо бесполезное?
Мать-природа придумала все правильно, но далеко не всегда все винтики функционируют как надо. Порой бывает даже так, что нам кажется, будто бы все нормально. А на самом деле, как в случае, о котором мы говорим сегодня, можно длительное время не знать о том, что где-то произошел сбой. Сбой серьезный, способный привести к необратимым последствиям.
Незаметный труженик
Ведь этот орган ведает такими невероятно важными процессами, как
- секреция большинства пищеварительных ферментов — она помогает пищеварению и усвоению питательных веществ
- производство гормонов, что делает ее важным участником процесса регуляции углеводного, жирового и белкового обмена, иными словами – обмена веществ.
- выработка инсулина, недостаток которого провоцирует диабет.
Сбой в работе
Иногда вся эта деятельность начинает давать сбой, и тогда начинается жировая дистрофия – ожирение поджелудочной, или липоматоз.
Что это такое ? Так назвали процесс замещения больных или погибших клеток на жировую ткань. Поврежденные воспалительным процессом клетки уже не могут выполнять свои функции, становятся слабыми, погибают. И их место занимают жировые депо.
При этом внешне эти изменения могут быть незаметны довольно долгое время и практически никак не дают о себе знать. По крайней мере, до тех пор, пока жировые отложения не начинают сдавливать ткань и не мешают работе соседних органов. Чаще всего обнаружить болезнь удается случайно, при проведении УЗИ.
Беда не приходит одна
Сложность еще в том, что подобный процесс замещения здоровых клеток жиром не является обособленным. Поскольку наш организм – единое целое, то начавшееся заболевание в одном органе неминуемо ведет к проблемам с другими. В данном случае, чаще всего страдает печень , которую также поражает заболевание – жировой гепатоз – перерождение ее клеток в жировые отложения.
Симптомы и их отсутствие
Все эти тяжелые заболевания могут длительное время никак не проявляться. Лишь иногда появляется небольшая утомляемость, сухость во рту, на слизистой рта образуются небольшие язвочки.
Но чем сильнее заболевание, тем отчетливее могут быть его симптомы:
- рвоты, понос, тошнота
- метеоризм
- боли в правом подреберье, зачастую опоясывающего характера
- в особо тяжелых вариантах — похудение
Ищем причины
Однако, откуда же и почему приходит беда? От нарушения обмена веществ. А вот его провоцирует сразу несколько причин.
Липоматоз – не причина, а следствие патологических изменений этого органа, которые возникают в ответ на:
- панкреатит, как в острой, так и в хронической форме
- злоупотребление алкоголем
- гепатоз (замещение клеток жиром) печени
- неправильное лечение панкреатита
- генетическая предрасположенность
- излишний вес у больного
Стоит отметить, что липоматоз возникает далеко не у всех, кто страдает панкреатитом. Чаще всего с этой проблемой сталкиваются люди, страдающие ожирением. Поэтому тем, у кого диагностировано даже алиментарное ожирение, стоит убедиться, что поджелудочную не атакуют жировые отложения.
Стадии болезни
Заболевание принято делить на 3 степени.
- изменениям подверглись не более 30% клеток органа
- ткани органа в пределах от 30 до 60% замещены жировыми клетками
- железа на более чем 60% состоит из жира.
Окончательную картину может нарисовать лишь УЗИ. Именно там видно, насколько скученно располагаются жировые отложения и как сильно они сдавили железу. Данное обследование позволяет со 100% точностью диагностировать эту опасную болезнь.
Стадии патологии
В процессе обследования врач должен определить, в какой степени протекает заболевание. Стадия устанавливается с учетом того, насколько ткани замещены жировыми слоями.
Выделяют всего 3 этапа развития:
- Первый – замещение не более 30%.
- Второй – от 30% до 60%.
- Третий – свыше 60%.
Чем больше поражено тканей железы, чем опаснее ожирение для здоровья человека.
Стадии липоматоза в зависимости от состава жира в органе:
- 1-я степень – жировая ткань составляет 30% веса органа.
- 2-я степень – клетки жира составляют 60% веса.
- 3-я степень – масса жира более 60% веса органа.
При исследовании ультразвуком видна патология, произошедшая в железе. Липоматоз состоит из малых очагов, расположенных в хаотичном порядке по объему железы. Количество жира, размеры железы оцениваются при обследовании. Если жировой ткани немного, то поджелудочная железа не испытывает препятствий для нормального функционирования.
Больному человеку назначают лечебные процедуры в том случае, когда отдельные участки железы увеличены. Это обуславливает причины серьезных осложнений и заболеваний.
Функции железы не выполняются в нормальном режиме, если жировые клетки скопились у ее протоков. Это не зависит от тяжести ожирения. Процесс переваривания пищи нарушается при сжимании протоков железы. При этом у больного появляются неприятные симптомы: рвота, тошнота, боли в железе, тяжесть в животе.
Чтобы потом не ходить к врачу
Любую болезнь, как известно, лучше предупредить, чем потом лечить. Как быть в данном случае? Какие меры профилактики существуют для того, чтобы не допустить ожирения поджелудочной?
- Не злоупотреблять спиртным и не курить.
- Контролировать свой вес. Не пропустить столь незаметно подкрадывающуюся первую степень ожирения, которую часто ошибочно принимают за безобидную лишнюю складочку на животе.
- Не злоупотреблять жирной пищей.
- Вести здоровый образ жизни: больше проводить время на свежем воздухе, высыпаться, избегать стрессов, правильно питаться и обеспечить свой организм подходящими ему физическими нагрузками.
Весьма полезно будет также почитать хорошую книжку, в которой по полочкам разложены принципы правильного питания. Например, книгу Светланы Бронниковой, первого и пока единственного в России тренера по осознанному питанию, психолога и психотерапевта, специалиста в области проблем пищеварения «Интуитивное питание. Как перестать беспокоиться о еде и похудеть» .
В ней Светлана простым и понятным самому широкому кругу читателей языком рассказывает о том, как обычным, недиетическим способом улучшить свое питание. Как следствие, снизить вес и тем самым избежать проблем, связанных с ожирением.
Народные средства против ожирения
1-я степень ожирения:
- Сухой крыжовник заливают водой, кипятят 10 минут. Пить 4 раза до еды.
- Сбор листьев мяты, ромашки, плодов рябины, 10 г заливают кипятком в термосе, настаивают. Пить по 0,5 стакана 4 раза.
2-я степень:
- Чай, обладающий целебными свойствами: бузина, яснотка, череда, шишки хмеля, вербена, грецкого ореха. 1 ст. ложку залить кипятком, пить как обычный чай.
3-я степень: 1 ложку корней одуванчика, листьев мяты, петрушки, крушины заваривают кипятком. Пьют по 0,4 л утром.
Лечение травами
Сбор бузины, липы, ромашки, фенхеля заваривают, пьют 3 раза. Ожирение железы излечивают: до еды 25 капель рылец кукурузных. Отвар делают: 1 ст. ложка на 1 ст. кипятка.
Лечение медом
Больной ложится на плоскость, жирные места тела смазывают медом. Производится массаж 15 минут ладонями. После процедуры обматывают пленкой, затем смывают мед водой.
Лечение пиявками
Медицинские специалисты поводят процедуру гирудотерапии, которая очищает организм, восстанавливает функции. Пиявки снижают холестерин, расщепляют жиры, разжижают кровь.
Что запомнить
- Замещение клеток жировыми депо в поджелудочной – процесс практически незаметный, но опасный и необратимый. Причина болезни — в нарушении обмена веществ.
- Диагностика и лечение возможны лишь у врача.
- Профилактика болезни – здоровый образ жизни и правильное питание.
Желаю вам здоровья и до встречи в следующей статье!
При нарушении обмена веществ, неправильном питании, сбое в работе органа может развиться ожирение поджелудочной железы. Это состояние чревато развитием панкреонекроза, раковых заболеваний. Вначале заметить изменения сложно из-за невыраженных симптомов. В комплекс диагностики включают анализ крови, УЗИ и прочие методы. Подробнее об ожирении поджелудочной железы, его проявлении и лечении читайте далее в нашей статье.
Читайте в этой статье
Что такое панкреатический стеатоз
Накопление жира в ткани поджелудочной железы называется стеатозом, или жировой дистрофией органа. Можно встретить и такой диагноз – неалкогольная жировая болезнь. Такое состояние часто сопровождает ожирение, сахарный диабет 2 типа и метаболический синдром (сочетание ожирения, избытка холестерина, глюкозы в крови, гипертонии).
Это объясняется тем, что поджелудочная железа вырабатывает фермент для расщепления жира – липазу. Именно она первой контактирует в тонком кишечнике с пищевыми продуктами, содержащими липиды. С ее помощью жиры превращаются в глицерин и жирные кислоты. Также в панкреатическом соке содержится сода (бикарбонат натрия), который создает щелочную среду для работы липазы.
Панкреатический стеатоз
Если с пищей поступает слишком много жира, то в результате образуется большое количество свободных жирных кислот. Под их действием:
- возникает воспаление ткани с последующим замещением ее на жировую;
- нарушается выделение инсулина и чувствительность к нему, появляется инсулинорезистентность;
- клетки железы испытывают нехватку энергии, происходит снижение их активности, нужной липазы образуется все меньше.
В повреждении органа также участвуют и другие биологически активные соединения, выделяемые в избытке жировой тканью – интерлейкин 6, лептин, адипонектин, фактор некроза опухолей.
А здесь подробнее об УЗИ поджелудочной железы.
Причины липодистрофии
Однако механизм развития и патогенез возникновения случаев липодистрофии у пациентов с СД до конца не выяснен медициной. Считается, что развитие патологических реакций провоцируются кислой средой препаратов инсулина.
Большинство исследователей данного заболевания придерживаются точки зрения, что атрофия жирового слоя в организме больного диабетом при инсулиновых инъекциях обусловлена именно реакцией защитной системы организма. Тело человека воспринимает укол как угрозу собственному здоровью и определенным образом реагирует на инъекции.
Существует мнение, что влияние «чужеродных» гормонов на организм выражается в «перезапуске» метаболических механизмов. В результате обменные процессы начинают происходить аномальным образом – в частности, нарушается жировой обмен: липоидная ткань начинает превращаться в энергию.
В последнее время все чаще высказывается мнение об иммуногенной активности инсулина. Этот фактор считается наиболее вероятной причиной развития выраженной липодистрофии. В данном случае инсулин выступает как антиген, который атакуют защитные силы организма, попутно уничтожая жировую прослойку.
Наиболее выраженные антигенные свойства приписывают инсулиновым препаратам, полученным из крупнорогатого скота. По этой причине пациентам, склонным к липодистрофии, не рекомендуется применять препараты низкой степени очистки. Предпочтительно использовать «человеческий» инсулин.
Причины ожирения поджелудочной железы
К состояниям, при которых увеличивается риск жировой инфильтрации (пропитывания ткани жиром) органа, относятся:
- избыточная масса тела, особенно отложение жира на животе;
- нарушение обмена углеводов – сахарный диабет 2 типа, преддиабет, метаболический синдром;
- наследственные болезни с изменением всасывания в тонком кишечнике или образованием неполноценной липазы;
- отложение железа (гемохроматоз) в поджелудочной железе, частые переливания крови, передозировка железосодержащих препаратов;
- избыток кортизола при заболеваниях надпочечников, длительном применении синтетических аналогов (например, лечение Преднизолоном);
- вирусные инфекции – ВИЧ, гепатит В, реовирусные болезни (кишечный грипп);
- хронический воспалительный процесс в поджелудочной железе (панкреатит), печени (гепатит), желчном пузыре (холецистит), двенадцатиперстной кишке (дуоденит);
- длительное, чаще бесконтрольное, применение медикаментов, снижающих уровень холестерина, соматостатина, гормональных препаратов, биодобавок для похудения.
Установлены также факторы риска стеатоза поджелудочной железы:
- неправильное питание с употреблением жирной пищи, преимущественно мяса, недостаток овощей и фруктов в меню, переедание;
- голодание, строгие неполноценные диеты, особенно однообразные белковые, кетогенная;
- подростковый период и пожилой возраст пациентов;
- регулярный прием алкоголя;
- мужской пол;
- курение;
- избыток триглицеридов, холестерина в крови;
- ожирение, болезни поджелудочной железы, сахарный диабет, инсулинорезистентность у близких родственников;
- низкая физическая активность.
Народные средства от ожирения
Ожирение доставляет проблемы в жизни. Чтобы вылечить эту патологию, необходимо пересмотреть образ жизни, заниматься физкультурой, обратить внимание и применять средства народной медицины, лекарства.
Виды, симптомы, причины
Ожирение характерно повышением массы тела путем накопления жира. Определена клиника этого процесса:
- накопление ткани из жира в молочных железах, бедрах, на животе, ягодицах;
- чрезмерный аппетит, одышка, усталость.
Причины:
- наследственность;
- чрезмерное употребление продуктов;
- болезни пищеварительной системы, почек;
- прием гормонов.
Симптомы нарушений в работе органа
Трудность выявления этой болезни состоит в том, что в большинстве случаев жалобы пациенты не предъявляют. Бессимптомное течение особенно характерно на ранних стадиях развития стеатоза, когда он еще полностью излечивается.
В дальнейшем под действием вялотекущего воспалительного процесса и дистрофии (истощения резервов) возникает:
- боль в подложечной области, отдающая в спину. Ее интенсивность умеренная или слабая, усиливается при приеме жирной пищи, появляется обычно через 30-45 минут после еды;
- тошнота, реже позывы на рвоту;
- урчание в животе, вздутие желудка;
- чередование поносов и запоров или учащение стула.
Обычно отмечается повышение веса тела, увеличение объема талии, тогда как при типичном панкреатите больные худеют. Из сопутствующих диагнозов нередко обнаруживают:
- артериальную гипертензию;
- ишемическую болезнь сердца (стенокардия);
- ожирение печени;
- атеросклеротический ишемический колит, энтерит (приступы боли в животе из-за недостатка притока крови к кишечнику);
- застой желчи (холестаз);
- ксантоматоз (жировые бляшки) на коже верхнего века, сгиба локтя, лица, шеи;
- мелкие сосудистые аневризмы – красные капельки на теле (расширенные капилляры, не исчезающие при надавливании).
Чем грозит ожирение при неправильной работе поджелудочной
Воспаление в тканях железы на фоне жировой инфильтрации трудно поддается лечению. Со временем на его месте формируется фиброз – разрастаются волокна соединительной ткани. На этой стадии изменения становятся необратимыми, а выделение ферментов и гормонов (инсулина, глюкагона) стремительно снижается. Это сопровождается нарушением переваривания пищи, потерей веса, признаками витаминной недостаточности, тяжелыми поносами, ухудшением течения диабета.
Избыток жиров может привести к закупориванию сосудов и протоков, развитию острого панкреатита и разрушению органа – панкреонекрозу.
Стеатоз поджелудочной железы вызывает и трансформацию (перерождение) нормальных клеток в раковую опухоль. При этом важной особенностью этой патологии является то, что риск рака выше, если ожирение возникло у подростка или в молодом возрасте.
Симптомы болезни
Главным клиническим проявлением любой разновидности подобного заболевания выступает практически полная атрофия подкожного жирового слоя.
На фоне подобного признака могут выражаться следующие симптомы:
- повышенный аппетит;
- крупные размеры стоп и кистей в сравнении с остальными частями тела – наиболее часто такое проявление наблюдается у детей;
- боли в области под правыми ребрами – это проекция поджелудочной железы;
- увеличение полового члена у представителей мужского пола;
- угревая болезнь;
- нарушение менструального цикла;
- изменение размеров клитора у женщин в большую сторону;
- желтушность кожных покровов, видимых слизистых и склер – это указывает на тяжелое течение патологии;
- приступы головной боли;
- учащенное сердцебиение;
- различные аритмии;
- незначительное увеличение молочных желез у мужчин;
- повышенное оволосение;
- возрастание показателей АД;
- нарушение рельефа кожи – наиболее часто отмечается при гиноидной липодистрофии, что вынуждает пациентов помимо основного лечения обращаться за помощью к косметологам или пластическим хирургам.
Вышеописанную симптоматику целесообразно относить как к детям, так и к взрослым.
Фото женщины, страдающей липодистрофией
Диагностика стеатоза
Критериями постановки диагноза являются:
- внешние признаки ожирения, индекс массы тела (масса/квадрат роста в метрах) выше 27-30;
- в крови – избыток холестерина, триглицеридов, глюкозы. Снижена активность амилазы, повышена гамма-глутамилтранспептидаза. При воспалении обнаруживают высокие показатели лейкоцитов, СОЭ, активности амилазы;
- тест толерантности к глюкозе – преддиабет, диабет;
- УЗИ – увеличен размер, диффузные изменения: неравномерная, неоднородная структура, уменьшена зернистость, расплывчатый внешний контур. Панкреатический проток чаще расширен. Нередко одновременно имеется стеатоз печени;
- КТ или МРТ – плотность поджелудочной железы на 20-30 единиц ниже селезенки, есть прослойки жира между дольками. Можно обнаружить распространенный тип жировой инфильтрации или ограниченное скопление жира в теле и хвосте;
- тонкоигольная биопсия необходима при очаговых отложениях жира для отличия их от опухоли.
Лечение ожирения поджелудочной железы
Главное условие – это снижение веса. Для этого назначается низкокалорийное питание (дефицит в 500 ккал от рассчитанного), физические нагрузки не менее 45 минут в день. При отсутствии болевого синдрома и нарушений пищеварения терапия направлена на нормализацию обмена углеводов (лечение диабета, преддиабета), жиров (средства для снижения холестерина), улучшение оттока желчи.
При признаках панкреатической недостаточности (боли, вздутие живота, неустойчивый стул) и выраженных обменных нарушениях назначают медикаменты:
- снижающие кислотность – Омез, Контролок;
- ферменты с содержанием липазы в микросферах – Креон, Пангрол, Эрмиталь;
- гиполипидемические (Крестор, Трайкор) до устойчивого снижения холестерина, нормализации соотношения липидов;
- сорбенты – Энтеросгель, Полисорб, Атоксил;
- пробиотики для нормализации микрофлоры – Линекс, Хилак форте;
- для повышения реакции тканей на инсулин – Метформин, Янувия;
- антиоксиданты – витамин Е, Берлитион, Мексидол;
- гепатопротекторы для улучшения функции печени – Эссенциале, Гепабене, Цитраргинин;
- спазмолитики при болях – Но-шпа, Риабал, Бускопан;
- сосудистые средства – Микардис, Престариум.
В тяжелых случаях проводятся сеансы очищения крови при помощи плазмафереза, внутривенное введение Гепарина и инсулина короткого действия для усиления активности липазы.
Диета для восстановления работы органа
Медикаментозная терапия неэффективна без изменений питания. Помимо необходимости низкокалорийного рациона, рекомендуется:
- исключить из меню жирное мясо, субпродукты, консервы, все колбасные изделия, мясные деликатесы;
- полностью отказаться от алкоголя в любом виде, напитков с красителями, ароматизаторами;
- ежедневно нужно съедать не менее 400 г овощей и 200 г фруктов, 30 г орехов или семечек (не жареных и без соли);
- использовать полезные продукты – тыква, морковь, облепиха, абрикосы, кабачки, цветная капуста и брокколи, каши на воде, салаты из огурцов, зелени, свежий творог до 5% жирности, кисломолочные напитки;
- проводить кулинарную обработку отвариванием в воде, на пару, запекать в духовке, под запретом находится обжаривание и тушение с жиром;
- готовить вегетарианские первые блюда;
- допускается нежирное мясо и отварная рыба 1-2 раза в день по 100-150 г, на гарнир подходят отварные овощи, при отсутствии воспалительного процесса – свежие в виде салата с растительным маслом.
При избыточном весе, нарушенной толерантности к углеводам или сахарном диабете из рациона полностью исключают сахар, сладости, мучные изделия, сладкие фрукты, мед. Если имеется сопутствующая артериальная гипертензия, то ограничивается поваренная соль до 3-5 г в день. В случае одновременного жирового поражения печени важно отказаться от острых, пряных блюд, покупных соусов, копченостей, консервированной пищи.
А здесь подробнее о гормоне соматотропин.
Ожирение поджелудочной железы возникает при избыточном поступлении жира с пищей, повышенном весе тела, обменных нарушениях. На ранних стадиях жировая инфильтрация протекает малосимптомно. При значительном отложении липидов возникает недостаточность выделения ферментов, гормонов. У больных повышается риск панкреонекроза, раковых опухолей.
Для постановки диагноза назначают анализы крови, УЗИ и томографию. Лечение предусматривает диетотерапию и прием медикаментов.
Диета при жировой инфильтрации
Если в органе обнаружен жировой инфильтрат, то он требует обязательной разгрузки, так как полноценно выполнять свои функции он способен. Если говорить о поджелудочной железе, то здесь следует придерживаться следующих основных принципов потребления пищи:
- Питание должно быть дробным — 5-6 раз в день небольшими порциями.
- Количество жирной пищи в рационе должно быть минимальным.
- Предпочтение лучше отдавать низкокалорийным продуктам
Страдающим от ожирения пациентам рекомендовано специальное питание согласно диетическому столу № 5. В этом случае ряд продуктов попадает под запрет:
- рыба, мясо, субпродукты с высоким содержанием жира;
- копчености, маринады, соусы — майонез, кетчуп;
- остро приправленные блюда;
- продукты, подверженные консервации;
- жирные молочные продукты;
- жареная пища;
- кондитерские изделия и сладкие блюда.
В меню желательно включать следующие блюда:
- овощи — в свежем, отварном виде или приготовленные на пару;
- супы, приготовленные на овощном бульоне без мяса со свежей зеленью;
- молочные супы;
- нежирный творог;
- сыр с низким процентом жирности;
- паровые омлеты;
- овощные запеканки;
- овсяную, гречневую, рисовую и манную каши, а также эти крупы в качестве гарнира;
- нежирные кисломолочные продукты: йогурты, кефир, простоквашу, ряженку.
Вопрос-ответ
Можно ли восстановить поджелудочную железу при сахарном диабете?
Трансплантация поджелудочной железы является радикальным методом лечения данного заболевания. Эта операция обычно выполняется в комплексе с трансплантацией почки пациентам с тяжелым течением сахарного диабета, находящимся на диализе. Такой комплекс позволяет улучшить прогноз для их здоровья в долгосрочной перспективе.
Сколько времени восстанавливается поджелудочная железа?
В серьёзных случаях человеку может потребоваться внутривенное питание (парентеральное питание) от 3 до 6 недель, пока поджелудочная железа восстанавливается.
Почему человек худеет при диабете 2 типа?
При диабете 2 типа человек может худеть из-за недостатка инсулина или резистентности к нему, что приводит к тому, что организм не может эффективно использовать глюкозу для получения энергии. В результате, тело начинает использовать запасы жира и мышечной ткани для получения энергии, что и вызывает потерю веса. Кроме того, повышенный уровень сахара в крови может способствовать частому мочеиспусканию и потере жидкости, что также способствует снижению веса.
Советы
СОВЕТ №1
Регулярно проверяйте уровень сахара в крови. Это поможет вам отслеживать изменения и понимать, как ваше тело реагирует на изменения в диете и образе жизни.
СОВЕТ №2
Сосредоточьтесь на сбалансированном питании. Увеличьте потребление овощей, фруктов и цельнозерновых продуктов, которые могут помочь снизить уровень жира в организме и улучшить общее состояние здоровья.
СОВЕТ №3
Включите физическую активность в свою повседневную жизнь. Даже небольшие изменения, такие как прогулки или занятия спортом, могут помочь в снижении жира и улучшении чувствительности к инсулину.
СОВЕТ №4
Обратитесь к врачу или диетологу для разработки индивидуального плана питания и физической активности. Профессиональная поддержка поможет вам достичь ваших целей более эффективно и безопасно.