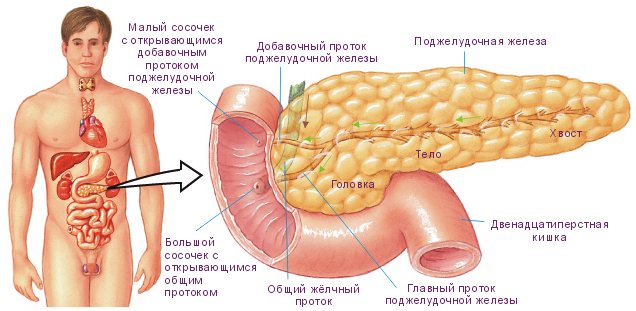
Медицинские показания
Недуги поджелудочной имеют сходную клинику, проявляясь:
- болезненностью,
- диспепсией,
- общими признаками недомогания.
Отек поджелудочной железы сопровождает большинство недугов. Чаще возникает боль под ложечкой. Симптом приступообразный. После переедания он усиливается.
Применение холода уменьшает интенсивность боли. Вынужденные позы снижают болезненность. При ощупывании живота боль усиливается.
При заболеваниях поджелудочной наблюдается тошнота, рвота, диарея. Эти симптомы не связаны с едой. Чаще признаки проявляются на ранних этапах патологии после погрешностей в диете (острой пищи, грибов, маринадов). Употребление медикаментов (сульфаниламидов, цитостатиков, сульфасалазинов) выступает пусковым фактором патологического состояния.
Тошноту вызывают диффузные изменения поджелудочной железы и раздражение нерва. Рвота , частый признак заболеваний поджелудочной (развивается в 8% случаев), который вызывается интоксикацией. Первоначально имеет желудочный характер, а затем возникает рвота содержимым кишечника. Это вызывает обезвоживание. Потеря солей приводит к гипоосмотической дегидратации.
Проведение ультразвукового исследования поджелудочной железы у детей требует особого подхода и внимательности со стороны врачей. Специалисты отмечают, что у детей анатомические особенности органов могут отличаться от взрослых, что делает диагностику более сложной. Врачи подчеркивают важность подготовки ребенка к процедуре: необходимо соблюдать диету за несколько дней до УЗИ, чтобы минимизировать газообразование и улучшить визуализацию. Также важно, чтобы ребенок был спокоен и расслаблен во время исследования, так как это влияет на качество получаемых изображений. Врачи рекомендуют проводить УЗИ поджелудочной железы в специализированных медицинских учреждениях, где есть опытные специалисты и современное оборудование, что обеспечивает точность диагностики и безопасность для маленьких пациентов.

Степени обезвоживания
Обезвоживание при поражении головки поджелудочной железы бывает нескольких степеней:
- Беспокоит незначительная жажда, одышка.
- Возникает жажда, сухость слизистых, снижается упругость кожи. Страдает система кровотока , учащается пульс, сердцебиение. Значительно сокращается частота мочеиспусканий, моча становится более концентрированной.
- Выраженные электролитные нарушения. Врач должен быстро выявить при подобном воспалении поджелудочной железы симптомы, и лечение проводят в кратчайшие сроки. У пациентов значительно страдает общее состояние: они заторможены. Резко падает давление, нарушается сердечный ритм. Кожа и слизистые высыхают, обедняется мимика, путается речь и сознание. Имеет место ацидоз, гиповолемический шок, потеря сознания и полиорганная недостаточность. Наблюдается смена запоров и поносов. В первые дни пациенты жалуются на метеоризм, задержку стула (панкреатические ферменты со слабительным действием не попадают в должном количестве в кишечник). На более поздних сроках возникает жидкий стул.
Кожные изменения при патологиях поджелудочной проявляются в виде болезненной бледности, желтушности (из-за сдавливания желчных протоков и плохого выделения кислот в кишечник). Отмечается синюшность пальцев и носогубного треугольника (следствие интоксикации, дыхательных нарушений). Иногда синюшные пятна появляются на коже пупка и боковых отделах живота , следствие нарушения кровотока в брюшной полости. При патологии поджелудочной железы отмечается анорексия и резкое снижение веса.
Поджелудочная железа. Видео
УЗИ поджелудочной железы у детей — процедура, которая вызывает множество вопросов у родителей. Многие отмечают, что это исследование безболезненное и безопасное, что особенно важно для маленьких пациентов. Родители часто делятся опытом, что подготовка к УЗИ не требует особых усилий: достаточно соблюдать диету за день до процедуры, чтобы избежать газообразования.
Некоторые мамы и папы подчеркивают, что важно найти опытного специалиста, который сможет правильно интерпретировать результаты. Они также отмечают, что во время исследования ребенок может немного нервничать, но наличие родителя рядом помогает ему успокоиться. В целом, большинство родителей считают УЗИ эффективным методом диагностики, который позволяет своевременно выявить проблемы и начать лечение.

Отек поджелудочной железы: лечение
Первое, что необходимо предпринять, это сократить активность выработки ферментов. С этой целью назначается лечебное голодание и полный постельный режим. Такой сценарий допустим при хроническом течении заболевания и редких приступах.
В случае, когда наблюдается острая фаза, требуется лечение в условиях стационара под контролем медицинских специалистов. Показано беспрекословное соблюдение диеты и прием препаратов.
Лечение медикаментами базируется на:
- Снижении выработки соляной кислоты, так называемое антисекреторное лечение. Оно крайне эффективно в течение первых дней после острого приступа.
- Купировании болевого синдрома, снятии отека, снижении микроциркуляторных расстройств, подавлении синтеза ферментов – антиферментная терапия.
- Детоксикации и быстром выведении продуктов распада.
- Разжижении крови и предотвращении слипания тромбоцитов – реологически активная терапия.
- Недопущении заражения организма и развития абсцессов. Лечение подразумевает обращение к антибиотикам, применяемым для широкого спектра действия.
- Коррекции потери плазмы и восстановлении водно-электролитного обмена и нехватки белка.
Патологии поджелудочной коварны ввиду высокой вероятности осложнений, которые могут развиться практически непримечательно для пациента при пренебрежении осмотрами. Четкое соблюдение диеты и своевременные обследования способны предупредить новые приступы и развитие сопутствующих заболеваний.
Частые рецидивы говорят о хроническом течении панкреатита. Воспаление раз за разом служит виной отечности. Поэтому вскоре структура и размеры органа видоизменяются. Происходит постепенное расширение и искривление каналов. Паренхима уплотняется, становится узловатой, а в ряде случаев даже твердой. Диарея, вздутие и расстройства желудочно-кишечного тракта происходят из-за дефицита ферментов, требуемых для полноценного переваривания и усваивания питательных веществ из пищи.
Не всегда панкреатит заявляет о себе острым приступом. Например, некоторые пациенты отмечают, что испытывают тяжесть в желудке после еды, в след за которой чувствуется упадок сил и головные боли. Потеря аппетита возникает из-за нехватки кишечнику ферментов. Отсутствие витаминов, микроэлементов и полезных вещей в требуемом объеме неминуемо отражается на весе.
Диагностика недуга
Только комплексное обследование позволяет поставить точный диагноз, оценив сложность состояния. Исследование включает:
- Сбор анамнеза , пациента детально расспрашивают о давности недуга, распространенных признаках и их интенсивности.
- Объективный осмотр. Позволяет оценить состояние пациента. Проверяют специальные симптомы: симптом Мейо-Робсона , болезненность при пальпации левого реберно-позвоночного угла, симптом Чухриенко , боль при толчкообразных движениях в надчревье.
Возникновение в брюшной полости патологического выпота (при распаде железы) проявляется симптомами раздражения брюшины, что указывает на начало перитонита. Воспаление железы показывает анализ крови и мочи.
В клиническом анализе крови увеличивается скорость оседания эритроцитов. Лечащий врач выявляет лейкоцитоз. При значительной деструкции и присоединении гнойной инфекции появляется сдвиг формулы влево (увеличение числа сегментов и палочек в лейкоцитарной формуле). За счет обезвоживания возрастает гематокрит, отмечают относительное увеличение концентрации эритроцитов. При геморрагическом панкреатите может развиться железодефицитная (постгеморрагическая) анемия. Уровень глюкозы в крови возрастает, превышая норму.
Биохимия крови имеет особенные отклонения от нормы при панкреатите. В первые часы недуга наблюдается многократное возрастание уровня амилазы. При некрозе органа амилаза стремительно падает. Увеличивается концентрация липазы, трипсина, ингибиторов ферментов. Наиболее показательные данные , возрастание эластазы в крови. Увеличивается содержание АлАТ, АсАТ, ЛДГ (это указывает на распад клеток). Подтверждением желтухи считается повышение концентрации непрямого и общего билирубина. Ацидоз вызывает снижение уровня кальция, магния, хлоридов.
Увеличивается относительная плотность мочи, появляется белок, цилиндры, лейкоциты, эритроциты (при обезвоживании либо токсическом поражении почек). Возрастает показатель диастазы мочи. Может появиться сахар, кетоновые тела (показатель нарушенного углеводного либо белкового обмена).

Когда УЗИ под запретом
Врач не назначит УЗИ, если есть аллергия на используемый гель или если жизнь пациента находится под угрозой. Когда состояние больного стабилизируется, можно будет проводить УЗ-исследование. Пациентам, у которых ожирение в третьей стадии, такую проверку не проводят, так как отсутствует хороший обзор.
При наличии ссадин и ран УЗИ также проводить не будут. Это объясняется тем, что невозможно получить хороший контакт. Как следствие – плохой обзор.
При проблемах с поджелудочной необходимо правильно и вовремя организовать лечение, пройти определенные лечащим врачом исследования. Полагаться на собственные силы и бабушкины средства – опасная игра со здоровьем.
Составляет около 2 % от всех опухолей. Различают рак БСД, рак головки, тела, хвоста поджелудочной железы.
Злокачественные опухоли поджелудочной железы — карцинома, аденокарцинома, саркома, карциносаркома — развиваются из незрелой эпителиальной ткани. Первичный рак поджелудочной железы наблюдается у 0,1 % от всех больных, направляемых для стационарного лечения. Наиболее часто рак поджелудочной железы наблюдается в возрасте 50 — 60 лет, хотя в отдельных случаях он бывает и в раннем детском и юношеском возрасте. Раком поджелудочной железы чаще болеют мужчины. Соотношение мужчин и женщин составляет 2:1. Чаще встречается рак головки (70 %), реже — рак тела и хвоста(30 %).
Макроскопически рак поджелудочной железы имеет вид бугристого узла, который может распространяться диффузно, на различном протяжении или инфильтрирует железу, поражая сосуды и вызывая некроз паренхимы. Некротизированные участки могут разжижаться, образуя подобие псевдокист. Нередко даже во время трудно дифференцировать такую форму рака поджелудочной железы от хронического псевдотуморозного панкреатита. Последний имеет более длительный анамнез заболевания. Только биопсия, и то не всегда, позволяет обнаружить опухолевые клетки, определяющие правильный диагноз. Микроскопически различают раки из эпителия протоков, паренхимы железы и островкового эпителия. Наиболее часто встречаются скирры, реже — аденокарциномы, слизистые, плоскоклеточные раки.
Заслуживают определенной оценки виды распространения опухоли за пределы железы и характер метастазирования. Различают непосредственное распространение и прорастание опухолью всей поджелудочной железы и соседних органов со сдавлением последних (общий желчный проток, двенадцатиперстная кишка); гематогенное метастазирование, в частности по воротной вене с последующим тромбозом ее; распространение элементов опухоли периневрально (с развитием болевого синдрома) и метастазирование по лимфатическим путям с поражением и увеличением лимфатических узлов в воротах печени, парааортальных и других узлов.
Первое место по метастазированию рака поджелудочной железы занимает печень, затем идут лимфатические узлы брюшной полости различной локализации.
Рак тела и хвоста железы обычно не дает желтухи, реже диагностируется, не сопровождается нарушениями со стороны функции печени, протекает относительно более благополучно, хотя прогностически неблагоприятно.
Острый воспалительный процесс
Острый панкреатит , тяжелое и внезапное воспаление органа, относится к самым частым патологиям железы у человека. Недуг провоцируют злоупотребление алкоголем, патологии желчного пузыря и кишечника. Подобные диффузные изменения поджелудочной железы затрудняют отток секрета. В протоках железы повышается давление, начинается «самопереваривание» органа.
Развивается бурное воспаление, отечность и кровоизлияние в ткань железы.
Недуг развивается остро. Главный признак болезни поджелудочной железы , сильная боль под ложечкой. Она может быть опоясывающей. Боль сильная, сверлящая, постоянная. В сидячем положении уменьшается проявление симптома. При этом наблюдается тошнота и многократная рвота без облегчения. Быстро развивается общее недомогание, падает артериальное давление, ускоряется пульс. Характер боли (от тупой до острой) зависит от объема поражения, отечности и некроза, вовлечения в процесс листков брюшины (перитонит).
Болезненность обусловлена:
- раздражением капсулы железы,
- растяжением капсулы,
- сдавливанием нервных корешков,
- переполнением протоков продуктами секреции.
Редкое расположение болезненности , за грудиной, в области сердца, с иррадиацией в ключицу. При панкреонекрозе боль интенсивная, что может привести к болевому шоку, от которого наступает смерть. Такие диффузные изменения поджелудочной железы требуют немедленной госпитализации. В стационаре назначается лечение до улучшения общего самочувствия пациента. Несвоевременная и неадекватная терапия может спровоцировать переход острой формы в хроническую. Обострение хронической патологии часто протекает по типу острых приступов.
Киста и опухоль
Если на поджелудочной во время проведения УЗИ видно черное новообразование с ровными, хорошо очерченными краями – это свидетельство того, что в этих местах собралась жидкость (выросла киста) или собрался гной.
Раковые образования на железе выглядят черными или белыми пятнами. Это зависит от того, какой тип рака развивается в организме. Возможны смешанные случаи.
При аномалиях поджелудочной железы видны два панкреатических протока и расплывчатая структура, неравномерно пропускающая УЗ потоки.
Хронический воспалительный процесс
Хронический панкреатит , длительная, вялотекущая форма патологического изменения железы.
Чаще хронический панкреатит провоцируют алкоголь, желчнокаменная болезнь, патология кишечника. Огромную роль играет плохой кровоток в железе при атеросклерозе. Отмечаются идиопатические случаи недуга, когда невозможно установить истинную причину развития панкреатита.
Течение патологии характеризуется частыми сменами периодов относительного благополучия и обострения. Первым и ярким признаком начала обострения выступает болезненность.
При поражении поджелудочной железы симптомы заболевания включают отечность, кровоизлияния. На последующих этапах орган уменьшается в размерах, его компоненты замещаются соединительной тканью.
При уменьшении размеров железы возникают жалобы на ферментативную недостаточность. Резко нарушается пищеварение. Развиваются метеоризм, поносы. Прогрессирует анорексия. Вовлечение в процесс гормональных клеток железы, продуцирующих инсулин, провоцирует клинику сахарного диабета. При этом повышается уровень сахара в крови, появляется непреодолимая постоянная жажда, увеличивается диурез.
Клиника полностью напоминает острый панкреатит. Тепло усиливает боли, а холод снижает их интенсивность.
Сложно выявить хроническую форму недуга, так как его признаки сходны с проявлением других патологий органов ЖКТ. Для подтверждения и постановки окончательного диагноза требуется проведение инструментальных исследований:
- ультразвуковой анализ (ультрасаунд),
- КТ,
- рентгенологическое обследование протоков железы.
Методы терапии
При хроническом панкреатите симптомы и лечение зависят от причины развития недуга. Терапию проводит специалист (гастроэнтеролог) в стационарных условиях. Главная задача , предупредить, облегчив обострение.
В комплексной терапии важный компонент , рациональное, правильное питание.
Диета включает в себя:
- черствый хлеб,
- нежирное мясо, термически обработанное щадящими способами (отварное, запеченное),
- каши и макароны, творожные запеканки,
- молочные продукты , нежирные (ограничивают только сливки, сметану),
- растительное масло,
- яйца , не более 1 в день,
- фрукты, компоты,
- отварная рыба, неострый сыр, винегреты, салаты,
- некрепкий чай, настои шиповника, травяные чаи.
Запрещено употреблять:
- горячие блюда,
- холодные продукты,
- мясные бульоны,
- жареные блюда,
- мороженое,
- алкоголь.
Рекомендуется отказаться от вредных привычек, активно бороться с язвами. Затем удаляют желчные конкременты. При обострении рекомендуется лечить пациента с помощью следующих медикаментов:
- Зантак , препарат, снижающий желудочную секрецию.
- Ферментные медикаменты без желчи: Панкреатин, Панцитрат, Панкреофлат. Первые сутки рекомендуют голодать, употребляя только щелочные минеральные воды, некрепкий чай.
Для обезболивания применяют Спазмалгон, Мебеверин. Длительность терапии , не менее нескольких недель. На терминальных стадиях недуга, с ярко выраженной клиникой плохого переваривания пищи, рекомендуется употреблять ферменты в высоких дозах.
Лечение поджелудочной народными средствами. Видео
Как подготовиться к УЗИ
Прежде всего, необходимо организовать правильное питание. Не употреблять продукты, способствующие газообразованию: газировка, сладости, бобовые, майонез, капуста и т. д. Газы раздувают петли кишечника, а те, в свою очередь, закрывают поджелудочную железу. Исследование может сорваться.
Чтобы уменьшить газообразование, уместно принять адсорбенты, поджелудочные ферменты, ветрогонные препараты.
На период подготовки к ультразвуковому исследованию, следует уменьшить потребление мяса и мясных продуктов, молочных изделий, рыбы. А еще следует:
- исключить алкогольные напитки;
- забыть о курении;
- можно принять лекарственные средства, которые уменьшают газообразование;
- последний прием пищи должен состояться за 6 – 8 часов (у детей за 3 часа) до начала исследования.
Злокачественные новообразования
Отечность провоцируется другими недугами, среди которых опухоль. Чаще диагностируются такие онкологические новообразования, как рак и гормонально-активные новообразования. Рак поджелудочной имеет яркую клинику. Возникает желтуха, прогрессирует сахарный диабет. Онкологическое поражение органа проявляется тяжелым течением хронического панкреатита. Наблюдают болезненность, снижение веса, анорексию.
Чтобы выявить новообразования до проявления первых признаков онкологии, применяются инновационные методы ультразвука. Радикальная терапия недуга включает оперативное вмешательство. Иногда применяется химиотерапия, лучевое лечение.
Гормональные новообразования:
- Инсулинома , новообразование, продуцирующее большое количество инсулина. При этом возникают приступы гипогликемии. Их провоцируют длительные перерывы между приемами пищи и нагрузка. Пациенты отмечают резкое появление голода, сердцебиения, высокого давления, приступов тревоги и возбуждения. Клиника минимизируется после легкого перекуса либо парентерального введения глюкозы.
- Гастринома , опухоль, продуцирующая гастрин. При этом стремительно появляются язвы. Пациентов беспокоят постоянные поносы.
- Карциноиды , опухоль активных клеток. При этом отмечают поносы, эпизоды удушья. Имеет место краснота покровов (по типу «приливов») разной интенсивности, локализации и длительности.
Гиподенсные образования
Гиподенсные образования — что это? как диагностировать? как лечить? Термин гиподенсный произошел от латинского слова «hypo» «пониженный» и английского слова «density», которое переводится как «плотность». Соответственно, когда говорят о гиподенсном образовании, это означает, что в органе, который исследовался, обнаружился участок ткани с пониженной плотностью. Обычно об этом узнают после диагностики с помощью методов визуализации. Это может быть УЗИ, компьютерная томография или МРТ.
Могут быть выявлены гиподенсные образования печени, почки, поджелудочной железы, щитовидной железы, костей и других органов и тканей.
Вопрос-ответ
Как проверить поджелудочную железу ребенку?
Чтобы оценить секреторную функцию поджелудочной железы, исследуют кал в лабораторных условиях. Ультразвуковое исследование брюшной полости позволит определить увеличенную поджелудочную железу у детей, некротические участки, неоднородность паренхимы.
Какова особенность поджелудочной железы у детей раннего возраста?
В раннем возрасте поверхность поджелудочной железы гладкая, а к 10–12 годам появляется бугристость, обусловленная выделением границ долек. Большие размеры: у новорожденных – 4% от массы тела, в то время как у взрослых – 2%.
Можно ли с помощью УЗИ увидеть проблемы с поджелудочной железой?
Ультразвуковой зонд использует звуковые волны для создания изображений тела, которые выводятся на монитор компьютера. С помощью этого исследования врач может обнаружить камни в желчном пузыре или признаки хронического панкреатита, такие как повреждение ткани поджелудочной железы.
УЗИ поджелудочной железы норма у детей?
Нормы размеров поджелудочной железы на УЗИ для детей этого возраста: головка — 12–17 мм, тело — 8–12 мм, хвост — 12–16 мм. Общая длина органа составляет около 8–10 см. Вирсунгов проток увеличивается до 1,5 мм в диаметре. Важно, чтобы контуры железы оставались чёткими, а структура — однородной.
Советы
СОВЕТ №1
Перед проведением УЗИ поджелудочной железы убедитесь, что ребенок не ел за 6-8 часов до процедуры. Это поможет получить более точные результаты, так как наличие пищи в желудке может затруднить визуализацию органов.
СОВЕТ №2
Объясните ребенку, что будет происходить во время процедуры. Это поможет снизить уровень тревожности и сделает процесс более комфортным. Используйте простые и понятные слова, чтобы он знал, чего ожидать.
СОВЕТ №3
Выберите подходящее время для УЗИ. Лучше всего проводить исследование в утренние часы, когда ребенок еще не успел поесть, и он более спокоен. Это также поможет избежать лишнего стресса для вас обоих.
СОВЕТ №4
После процедуры обсудите с врачом результаты УЗИ и задайте все интересующие вас вопросы. Не стесняйтесь уточнять детали, чтобы полностью понять состояние поджелудочной железы вашего ребенка и возможные дальнейшие действия.