При панкреатите, когда функциональность поджелудочной железы заметно снижена, человека подстерегает множество неприятных проблем со здоровьем, не считая плохого переваривания и усвоения питательных компонентов пищи в тонких кишках. Чтобы не допустить прогрессирования аномального процесса и тяжёлых последствия, следует знать, какой врач лечит панкреатит у взрослых и детей. Специалист найдёт причины патологического состояния, грозящего человеческому организму дефицитом жиров, белков и углеводов – самых важных для него органических соединений.
Острый панкреатит
При острой форме панкреатита происходит стремительное разрушение клеток поджелудочной железы. Без оказания помощи это приводит к серьёзным осложнениям, вплоть до смертельного исхода.
Врачи единодушны в том, что для лечения заболеваний поджелудочной железы необходимо обращаться к гастроэнтерологу. Этот специалист обладает глубокими знаниями о пищеварительной системе и может диагностировать такие состояния, как панкреатит, диабет и опухоли. Важно, чтобы гастроэнтеролог проводил комплексное обследование, включая анализы и ультразвуковое исследование, чтобы точно определить причину заболевания. В некоторых случаях может потребоваться консультация эндокринолога, особенно если речь идет о диабете, связанном с нарушением функции поджелудочной железы. Хирург может быть необходим при наличии серьезных осложнений, таких как кисты или опухоли. Таким образом, для эффективного лечения заболеваний поджелудочной железы важно вовремя обратиться к соответствующим специалистам.
Симптомы
Приступ острого панкреатита сопровождается явными симптомами, на которые требуется обратить внимание, чтобы не допустить ухудшения:
- Сильная режущая боль в верхней части живота, часто носящая опоясывающий характер, отдающая в поясницу. Боль почти не снимается спазмолитическими препаратами. Возможно возникновение болевого шока.
- Постоянная тошнота и упорная рвота, при тяжёлых формах даже с кровью.
- Вздутие живота, как правило, слева, расстройство кишечника, метеоризм.
- Слабость, головокружение, вплоть до потери сознания.
- Повышение температуры тела, учащение пульса.
- Желтушность кожных покровов и склер глаз.
Что нужно делать
При выявлении перечисленных симптомов полагается сразу же принимать меры. К какому врачу обратиться? Самым разумным в данной ситуации будет вызвать медиков скорой помощи. Врач проведет первый осмотр больного, выполнит нужные мероприятия по облегчению состояния и примет решение о госпитализации.
Если состояние больного тяжёлое, но не вызывает опасений, человек поступает в хирургическое отделение и лечение проводит врач-хирург. Симптомы острого воспаления поджелудочной железы часто схожи с симптомами аппендицита, холецистита или язвы двенадцатиперстной кишки. Поэтому хирург сможет поставить правильный диагноз. В случае если состояние пациента заставляет опасаться за жизнь, госпитализация проводится в реанимационное отделение.
Чтобы уточнить первоначально поставленный диагноз, проводят комплексное обследование, включающее:
- Анализы крови (общий и биохимия).
- Общий анализ мочи.
- Рентген органов брюшной полости.
- Ультразвуковое исследование поджелудочной железы.
УЗИ поджелудочной железы
На основании диагностических мероприятий, а также показаний, полученных при осмотре и опросе пациента, больному назначается лечение. Как правило, приём болеутоляющих средств и препаратов, восстанавливающих функциональность ферментов в поджелудочной железе, позволяет снять острое воспаление. В первые дни больному предписывается полное голодание. Принимать разрешается только лечебно-столовую минеральную воду без газа в небольших количествах. В дальнейшем назначается строгая диета, исключающая употребление продуктов, вызывающих обострение заболевания.
В отдельных случаях, в частности, при непроходимости протоков поджелудочной железы или при тяжёлом гнойном воспалении, требуется оперативное вмешательство.
Когда состояние больного острым панкреатитом стабилизируется, пациента переводят в отделение гастроэнтерологии. Здесь человек находится вплоть до полного выздоровления. Лечащий врач-гастроэнтеролог сделает подробные назначения по приёму лекарств, соблюдению режима сбалансированного питания и разрешенным физическим нагрузкам. После выписки пациент обращается в поликлинику по месту жительства, где встаёт на учет под наблюдение врача-терапевта.



Заболевания поджелудочной железы вызывают у людей много вопросов, и часто они не знают, к какому врачу обратиться. Многие утверждают, что гастроэнтеролог — это первый специалист, к которому стоит записаться. Он поможет диагностировать проблемы, связанные с пищеварением и обменом веществ. Однако некоторые пациенты также рекомендуют консультацию у эндокринолога, особенно если есть подозрения на диабет или нарушения обмена инсулина.
Некоторые люди делятся опытом, что терапевт может направить к нужному специалисту, а также назначить предварительное обследование. Важно помнить, что комплексный подход и своевременная диагностика играют ключевую роль в лечении заболеваний поджелудочной. Поэтому не стоит откладывать визит к врачу, если есть симптомы, такие как боль в животе или нарушения пищеварения.
Помощь при остром приступе
При небольшом дискомфорте в животе не каждый человек сразу идет к врачу. Но острая форма панкреатита, которая может быть опасна для жизни, всегда проявляется сильно выраженными признаками. Они заставляют большинство пациентов вызвать скорую медицинскую помощь или хотя бы посетить участкового врача. Это нужно сделать обязательно, так как без своевременно оказанной помощи могут быть серьезные последствия.
Обратиться к врачу необходимо при таких симптомах:
- сильная колющая, жгучая боль в области пупка и слева, она может отдавать в спину, а от приема обезболивающих не стихает;
- рвота с примесью желчи;
- нарушение стула, причем, в нем наблюдаются частички непереваренной пищи;
- сильный метеоризм;
- повышение температуры.
При таких симптомах не стоит думать, к какому врачу обратиться, ведь нужно как можно скорее вызывать скорую помощь. Обычно больного госпитализируют в отделение хирургии, а в особо тяжелых случаях – в реанимацию. Там после проведения необходимого обследования принимается решение о том, какое лечение требуется больному.
Но чаще всего при своевременном обращении за медицинской помощью удается обойтись консервативной терапией. Основные методы при остром приступе панкреатита – это покой, холод и голод. Отказ от пищи и холодные грелки необходимы в течение нескольких дней. Потом лечащий врач назначает специальные препараты и диету.
Когда впервые появляются симптомы нарушения пищеварения, первичную диагностику осуществляет участковый врач. Именно он проверяет локализацию болей, выясняет наличие других симптомов и назначает обследование. А при необходимости терапевт дает направление на консультацию к специалистам или на госпитализацию.
Чаще всего лечением патологий поджелудочной железы занимаются терапевт и гастроэнтеролог
Именно у терапевта можно получить направление на обследование. Обычно назначается УЗИ, при необходимости – МРТ. Нужны также анализы мочи, общий и биохимический анализ крови. Они выявляют наличие ферментов в крови, СОЭ, уровень лейкоцитов. Только после подтверждения диагноза пациента направляют к врачу, который лечит такие патологии.
У терапевта также наблюдается пациент после выписки из стационара, где он лечился по поводу острого панкреатита. Больные с таким диагнозом ставятся на учет.
Хронический панкреатит
При острой форме заболевания после проведенного лечения поджелудочная железа полностью восстанавливает работоспособность. При хроническом течении заболевания наблюдается постепенное снижение функции. К главным причинам болезни относятся злоупотребление алкогольными напитками, желчнокаменная болезнь, наследственность, постоянный приём некоторых лекарственных препаратов.
Хроническое воспаление поджелудочной железы бывает диффузным, распространяющимся на орган целиком, или локальным, если воспаляется только часть. К симптомам хронического панкреатита относятся:
- Постоянные болевые ощущения с левой стороны, усиливающиеся после употребления алкогольных напитков или тяжёлой жирной пищи.
- Ощущение тяжести в животе после еды, метеоризм, вздутие живота, тошнота.
- Нарушение работы кишечника – поносы и запоры.
- Снижение веса, вплоть до анемии.
- Слабость, нарушение сна, частые головные боли.
- Постоянная субфебрильная температура тела.
Заболевание характеризуется периодически возникающими приступами, схожими по симптомам с острой формой панкреатита.
Лечение заболевания
Если не начинать действовать, то хроническая форма воспаления поджелудочной железы вызовет серьёзные осложнения, вплоть до некроза. К какому врачу нужно обращаться при этой форме заболевания? В случае острого приступа следует поступать так же, как и в предыдущем случае. Больного госпитализируют и лечат в стационаре хирургического отделения.
Обнаружив симптомы хронического воспаления, полагается обратиться к участковому терапевту. Анализы и ультразвуковое исследование помогут медику выбрать правильную методику лечения в каждом конкретном случае. При необходимости, терапевт направляет пациента на консультацию к гастроэнтерологу, который определит, достаточно ли амбулаторного лечения или обнаружены показания к госпитализации. Больным с воспалением в состоянии ремиссии показано ежегодное санаторно-курортное лечение.
Комментарии
Большое спасибо за Ваши статьи. Впервые попала на такой замечательный сайт, где подробно описываются аспекты , связанные с поджелудочной железой.
Панкреатит – группа заболеваний и синдромов, при которых происходит воспаление поджелудочной железы.
Основная причина развития болезни заключается в том, что ферменты не выбрасываются в 12-перстную кишку, они остаются в самой железе, тем самым у больного начинается самопереваривание данных ферментов, а токсины могут выбрасываться в кровоток, таким образом, начинает повреждаться печень, сердце или почки. Когда воспаляется железа, каждый больной должен знать, к какому врачу необходимо обратиться при первых симптомах болезни.
К каким ещё докторам обращаются при болезнях поджелудочной железы
В поджелудочной железе находятся клетки, вырабатывающие гормоны – инсулин и глюкагон, регулирующие обмен углеводов в организме. При вялом течении болезни в течение протяжённого времени эти клетки отмирают, что приводит к возникновению сахарного диабета. В таких случаях показано обратиться к эндокринологу, который проведет обследование, назначит лечение, подберет нужную дозировку инсулина, порекомендует диетическое питание. Пациенты с диагнозом сахарный диабет на фоне панкреатита должны два раза в год проходить лечение в стационаре эндокринологического отделения.
Часто при длительном течении хронического панкреатита в тканях поджелудочной железы начинаются опухолеобразующие процессы. Чаще прочих встречаются таковые у людей пожилого возраста. Это могут оказаться кисты или злокачественные новообразования. Как правило, опухоли выявляются при прохождении планового медицинского обследования. Но пациент и сам должен прислушаться к следующим признакам:
- Постоянная изнуряющая боль.
- Резкое снижение веса.
- Полная потеря аппетита.
- Тошнота, рвота.
- Диарея, светлый стул.
Следует незамедлительно проконсультироваться у врача-онколога. К сожалению, в большинстве случаев злокачественные опухоли поджелудочной железы обнаруживаются на поздних стадиях, что приводит к высокой смертности.
Врачи, кто лечит заболевания поджелудочной железы, сходятся во мнении, что своевременная профилактика – лучший способ не допустить в организм серьёзную болезнь. Отказ от курения и чрезмерного употребления алкогольных напитков, соблюдение режима питания, здоровый образ жизни и прохождение медицинского обследования не реже двух раз в год помогут сохранить здоровье. А при выявлении признаков, указывающих на наличие болезни, не нужно лечиться самостоятельно, а следует обратиться к врачам. Своевременно назначенное правильное лечение и соблюдение рекомендаций – залог результативного лечения и полного выздоровления.
Если вы не знаете, где располагается поджелудочная железа, значит, вы счастливый человек. Действительно, каждый представляет, где у него находится сердце, или, к примеру, почки и, соответственно, к кому обращаться, если начались проблемы — к кардиологу или нефрологу.
Помощь терапевта
Прежде всего, при обнаружении симптомов патологического процесса, люди обращаются за помощью к терапевту. Это «универсальный доктор», который определяет степень заболевания и, исходя из этого, дает направление для консультации других врачей, более узкой специальности. Он поможет разобраться, в каких еще докторах нуждается больной – хирурге, инфекционисте или гастроэнтерологе.
Также, терапевт является основным врачом, который будет наблюдать состояние пациента в случае хронического течения патологии или в случае отсутствия явных клинических признаков (так называемой стадии активного наблюдения за болезнью).
Помощь терапевта заключается в своевременной диагностике и контроле состояния больного. Кроме того, терапевт сам вправе назначить терапевтические методы лечения, в случае отсутствия врачей узких специальностей, либо в случае не осложнённого процесса.
Терапевт поможет определить профилактические методы, будет проводить регулярное диспансерное наблюдение человека в течение отведённого времени для той или иной патологии.
Поджелудочная железа и ее роль в пищеварении
УЗИ как метод диагностики
Место расположения поджелудочной обычно не очень интересует человека, пока не появляются симптомы ее патологии. А вот появление тяжести в левом боку, усиливающейся после еды, опоясывающих болей, вздутия и тошноты — являются сигналами к тому, чтобы без промедления показаться врачу.
При этом возникает вопрос, какой врач лечит поджелудочную железу? Как следует из самого названия органа, находится он под желудком, с левой стороны и является частью пищеварительной системы человека. Следовательно, врач-гастроэнтеролог является тем специалистом, к которому логично обратиться при появлении проблем.
Ферменты, синтезируемые поджелудочной, попадают в двенадцатиперстную кишку, где расщепляют на микроэлементы питательные вещества, прошедшие через желудок. Поджелудочная железа выполняет не только функцию внешней секреции (синтезирует панкреатический сок для переваривания пищи), но и внутренней — регулирует обмен углеводов, жиров и белков посредством выработки ряда гормонов.
Эндокринная (внутренняя) функция поджелудочной состоит в выработке гормонов и регуляции обменных процессов: углеводного, жирового и белкового. В норме она каждый день производит до 1 литра сока, а также ферментов амилазы (расщепляет углеводы), липазы (влияет на усвоение жиров), и трипсинов, отвечающих за переваривание белковой еды.
Также эндокринная функция поджелудочной железы состоит в продуцировании гормонов инсулина и глюкогана. Под действием инсулина организм человека имеет возможность усвоить углеводы и глюкозу. Гормон глюкагон защищает клетки печени от жирового перерождения. Таким, образом, при нарушении выработки гормонов инсулина и глюкагона, необходимо обращаться к врачу-эндокринологу.
Роль поджелудочной железы является важнейшей в деятельности всего пищеварительного тракта человека: нарушения в ее работе ведут к нарушению всего состояния здоровья.
Эндокринолог
Не всегда проблемы с поджелудочной железой проявляются в виде панкреатита. Ведь этот орган отвечает за выработку инсулина, глюкагона и соматостатина. Эти гормоны регулируют усвоение глюкозы. Иногда нарушение функций поджелудочной железы затрагивает только этот участок. Это приводит к замедлению выработки данных гормонов. Такое состояние вызывает развитие сахарного диабета.
Лечением этой патологии занимается эндокринолог. Поэтому к нему также направляются для консультации все больные, у которых нарушена функция поджелудочной железы. Ведь замедление выработки инсулина очень опасно. Сахарный диабет может начинаться незаметно, но всегда приводит к серьезным последствиям для здоровья.
Симптомы патологии поджелудочной железы
Гастроэнтеролог лечит заболевания органов ЖКТ
Самой распространенной болезнью поджелудочной железы считают панкреатит — воспаление, постепенно приводящее к перерождению тканей. Панкреатит может быть как острым, внезапно возникшим, так и хроническим. Причинами панкреатита являются:
- неправильное питание
- алкоголь
- ряд заболеваний пищеварительного тракта (например, желчнокаменная болезнь)
- травмы
- осложнения после инфекций
- прием сильнодействующих лекарств.
Общие симптомы патологии:
- боль в левом подреберье (как связанная, так и не связанная с приемом пищи)
- отсутствие аппетита
- тошнота (иногда и рвота)
- метеоризм и вздутие живота
- проблемы со стулом (диарея или запоры)
Степень выраженности описанных симптомов зависит от степени развившейся патологии, однако даже в начальной стадии заболевания организму не будет хватать питательных веществ, и несмотря на хорошее питание, у больного наблюдается снижение веса, авитаминоз, ломкость ногтей и сухость кожи.
Кроме панкреатита, распространенными заболеваниями поджелудочной являются камни в выводных протоках, диабет, некроз. Встречается и аденокарцинома поджелудочной. Большая часть заболеваний характеризуется болями различного характера.
При внезапно возникшем (остром) панкреатите боль острая, иногда опоясывающая. Она может охватить всю левую сторону и часть спины. Немного уменьшить болевые ощущения возможно, если наклониться вперед. Спазмолитики не помогают снизить болевой синдром при панкреатите. Частый спутник острого заболевания — рвота, ненадолго облегчающая состояние.
Хронический панкреатит сопровождается болями менее сильными, но появляющимися в период обострения. При некрозе происходит выброс большого количества ферментов в организм, из-за отмирания участка железы.
Характерным признаком некроза кроме рвоты, повышенной температуры и учащенного стула является появление синих пятен в области живота, боков и пупка. При появлении даже нескольких из описанных выше симптомов, необходимо назначенное врачом лечение.
Панкреатит что это такое? Как лечить панкреатит?Ответы — в видеоматериале:
Какой врач лечит панкреатит — к кому обращаться с острой и хронической формой
Самое распространённого заболевание, касающееся поджелудочной железы – это панкреатит. Недуг проявляется в форме воспаления и секреторной дисфункции органа, то есть поджелудочная, по факту, не может выполнять своё предназначение нормально.
Люди, столкнувшиеся с дискомфортом в области эпигастрия или симптомами воспаления поджелудочной железы, задаются вопросом, какой врач лечит панкреатит? В данном тексте будет подробно рассмотрен этот вопрос, а также сами признаки болезни, которые должны насторожить человека, и способы точной диагностики панкреатита.
Какой врач лечит панкреатит
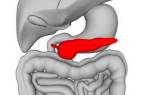
Выше мы упомянули про уникальный функционал поджелудочной железы, недоступный для других органов. Поджелудочная играет важнейшую роль в пищеварительном процессе, а значит, нормальное существование человеческого организма и высокое качество жизни при её дисфункции невозможно.
Поджелудочная железа играет важнейшую роль в пищеварительном процессе
Поджелудочная выполняет две главные функции: вырабатывает инсулин и ферменты, расщепляющие жиры, углеводы и белки, поступающие с пищей.
При воспалении (панкреатите) железа начинает разрушать сама себя за счёт того, что ферменты не могут выйти наружу по протоку и попросту переваривают сам орган вместо пищевых комков.
Таблица 1. Острое и хроническое течение панкреатита
Вид панкреатитаСимптомыКакие меры принять
| Острый | Резкое разрушение клеток поджелудочной. Боль в верхней части живота опоясывающего характера, на которую практически не действую болеутоляющие препараты. Возможен болевой шок при стремительном развитии болезни. Тошнота, рвота (возможно, с кровью), не приносящая облегчения, вялость, кожа и белки глаз приобретают желтушный оттенок. Метеоризм, вздутие живота, повышение температуры. | Не принимать обезболивающие, пищу, ограничить активность. Немедленно обратиться к врачу, при сильном болевом синдроме нужно вызвать бригаду «Скорой помощи». Не откладывая, пройти все необходимые анализы и диагностику. |
| Хронический | Постепенное снижение функционирования органа. Перманентная умеренная боль слева в области пупка (усиливается при поедании острого, жирного, курении, принятии спиртного), тяжесть, тошнота после еды, снижение веса даже при обильном питании, нарушения стула, субфебрильная (скачущая) температура. Вялость, проблемы с засыпанием, головные боли, интоксикация организма. | Записаться на приём к участковому терапевту. До момента посещения доктора перейти на диетическое питание (основа – стол №5 П). Пройти полное обследование и внять рекомендациям врача. |
Сильные, жгучие и интенсивные боли в животе слева, в эпигастрии или опоясывающие, отдающиеся в поясницу – признак интенсивно развивающегося воспаления органа.
При острой форме панкреатита болевой синдром может развиться до такой силы, что больной не в состоянии терпеть и некоторое время, не говоря уже о длительном ожидании записи в поликлинику.
Кроме того, отсутствие медицинской помощи может привести к тяжёлым необратимым последствиям, так как боль указывает не только на быстрое уничтожение клеток поджелудочной, но и способен перерасти в болевой шок.
При подозрении на острый панкреатит (обычно – резкая боль опоясывающего характера, рвота, не приносящая облегчения, повышение температуры тела) нужно обратиться к хирургу или вызвать скорую помощь. Врач скорой помощи, заподозрив воспаление поджелудочной железы, обеспечит транспортировку в хирургическое отделение для срочной диагностики и подбора лечения.
Хронический панкреатит (вне выраженных обострений) развивается постепенно, в острой помощи не нуждается, однако требует постоянного медицинского наблюдения.
Необходимо обратиться к терапевту, врачу общей практики (семейной медицины) или гастроэнтерологу при появлении следующих жалоб:
- боли в животе, распространяющиеся вкруговую, усиливающиеся после приема алкоголя или жирной, жареной, копченой пищи;
- нарушение стула (послабление или чередование поноса и запора);
- тошнота, рвота;
- сухость во рту, жажда.
Описанные жалобы могут быть обусловлены воспалением ткани поджелудочной.
Лечение поджелудочной железы
Хирургическое лечение поджелудочной
Заболевания пищеварительного тракта, в том числе и поджелудочной железы, имеются у подавляющего миллионов людей. Они изучены достаточно хорошо, и при лечении вполне возможно значительное улучшение здоровья.
Важно вовремя обращаться за медицинской помощью. При появлении признаков патологии, в зависимости от степени выраженности симптомов, можно обратиться:
- К участковому врачу-терапевту. При неосложненных заболеваниях поджелудочной, при хроническом панкреатите вне обострения, при подозрении на другие желудочные заболевания, вполне разумным будет прием у терапевта. Общие анализы, а также назначенное УЗИ, помогут выбрать лечение, а при необходимости, терапевт направит пациента к гастроэнтерологу для более детального обследования. К тому же, прием у терапевта может выявить не проблемы с поджелудочной, а другое заболевание (часто внешние признаки пиелонефрита, остеохондроза и опоясывающего лишая совпадают с симптомами болезней поджелудочной железы).
- Эндокринолог — врач, который назначит гормонзаместительную терапию в случае проблем с выработкой инсулина, и, следовательно, усвоением сахаров и углеводов организмом.
- Врач-хирург может понадобиться пациенту с острым панкреатитом. Это именно тот случай, когда необходима госпитализация и лечение в стационаре. Капельницы, болеутоляющие препараты и средства, регулирующие секрецию ферментов, за несколько дней позволяют снять острый приступ панкреатита. При закупорке протоков железы камнями возможно оперативное вмешательство. К тому же надо понимать, что зачастую признаки панкреатита схожи с аппендицитом, холециститом или язвой, диагностировать которые может врач-хирург.
- Гастроэнтеролог — основной специалист, к которому необходимо обращаться при заболеваниях поджелудочной железы. В зависимости от локализации болей, гастроэнтеролог опрашивает и осматривает пациента, делая вывод о том, какая часть поджелудочной повреждена. По результатам лабораторных анализов определяют уровень ферментов в крови. О болезненных процессах свидетельствует также повышенный лейкоцитоз. В гастроэнтерологии для установления правильного диагноза и назначения лечения применяют методы рентгенографии, МРТ (магнитно-резонансной терапии), ультразвуковое исследование.
Практически в любой поликлинике имеется врач-гастроэнтеролог, но даже если его нет, стоит проконсультироваться в ближайшем стационаре. В настоящее время любое медицинское учреждение оказывает консультативные услуги как по полису ОМС, так и платно. А болезни поджелудочной железы, как, впрочем, и любые другие, не стоит запускать.
Как видим, список врачей, которые лечат болезни поджелудочной железы, достаточно широк, а развитие медицины позволяет достичь положительных результатов лечения. Поэтому, не стоит героически терпеть неприятные и болезненные ощущения в области пищеварительного тракта в случае их возникновения, а своевременно обратиться за медицинской помощью специалистов.
Пищеварение – сложная система в организме человека, состоящая из жизненно важных органов. Дисфункция какой-либо составляющей системы может привести к нарушению системы целиком, окажет негативное влияние на организм человека. Так дело обстоит и с поджелудочной железой. По важности секреторный орган находится на втором месте после печени и выполняет задачи, обеспечивающие соответствующую жизнедеятельность человека. Сегодня в мире тысячи людей обнаруживают проблемы с указанным жизненно важным органом.
Заболевание, затрагивающее поджелудочную железу, воспаляет ткани органа. Клетки железы, ответственные за выработку пищеварительных ферментов, разрушаются. Пищеварение при заболевании нарушается. Последствия неприятные – диабет либо прочие сопутствующие заболевания. Заметить болезнь несложно – человек худеет. Причина заключается в бессилии поджелудочной железы справиться с задачей, нехватка ферментов приводит к плохому перевариванию еды. Таким образом, полезные вещества из пищи не усваиваются в полном объеме. О болезни свидетельствует бледность кожи, выпадение волос, ногти начинают ломаться – проявляются результаты нехватки витаминов для поддержания организма.
Болезнь поджелудочной железы
Выделяют сопутствующие признаки:
- диарею;
- боль во время принятия пищи, после еды;
- тошноту;
- приступы рвоты.
Особенности заболевания в зависимости от возраста и пола
Симптомы таких патологий часто схожи с признаками нарушений в работе других органов пищеварительной системы. Поэтому важную роль играет комплексная диагностика.
- Лабораторные методы (биохимические анализы мочи и крови, копрограмма, тесты, выявляющие ферментативную недостаточность железы).
- Инструментальные методы (рентгенологическое и ультразвуковое исследование, фиброэзофагогастродуоденоскопия, контрастная дуоденография, компьютерная томография, биопсия железы).
Существуют различия в клинической картине и причинах развития заболевания в зависимости от пола. У мужчин чаще возникает панкреатит при регулярном употреблении спиртных напитков, у женщин – как осложнение нарушений желчеоттока при камнеобразовании в желчном пузыре.
В пожилом возрасте, в зависимости от состояния здоровья также могут быть особенности проявлений. При поражении сердечно-сосудистой системы (атеросклероз), нарушениях обмена веществ (сахарном диабете) с поражением нервных окончаний могут существенно уменьшаться болевые ощущения. Такие пациенты несвоевременно обращаются за медицинской помощью, чаще — когда развиваются осложнения, связанные с общей реакцией организма на локальное воспаление в поджелудочной железе (резкое падение артериального давления, нарушения работы печени и почек, образование язв на слизистой пищеварительной трубки, кровоизлияния или закупорка мелких сосудов (тромбозы)).
Как себе помочь
О восстановлении поджелудочной железы при хроническом панкреатите задумывается любой пациент, столкнувшийся с неприятностью. Прежде необходимо подумать над стилем жизни. Отказаться от вредных привычек никогда не поздно. Поступок позволит излечить больной орган и оказать организму неоценимую помощь. Исключительно усилиями докторов, прописывающих лекарства, полное излечение невозможно. Для снятия боли применяют спазмолитики, для подавления секреции используют антацидные препараты. Улучшить пищеварение помогают ферменты.
Лекарственные препараты нельзя пить постоянно, орган может «забыть» о природных функциях. После устранения острой боли врачи рекомендуют пройти профилактику в санаторных учреждениях. Санаторий лучше выбрать гастроэнтерологического профиля.
Потребуется строго отнестись к принимаемой пище: запеченные или приготовленные на пару блюда безопасны. Кушать придётся по дробной системе пять раз в день. Принимать воду советуют минеральную в подогретом виде. Не стоит пить газированную воду.
Долго ли длится лечение
Сколько лечится панкреатит, докторам неизвестно. Вмешательство врачей ограничено по времени. Полностью излечиться от заболевания человек сможет, соблюдая предписанный образ жизни.
Виды заболевания
Наряду с хроническим специалисты различают наследственный панкреатит. Признаки схожи с хроническим, но главное отличие заключается в молодом возрасте больного. Природа возникновения – наследственная. Болеют подобным видом 5 процентов от общего числа больных.
Иной вид заболевания – послеоперационный панкреатит. Возникает в результате операционных вмешательств в органы брюшной полости. Если имеется угроза возникновения указанного панкреатита, часто назначается препарат контрикал. Лекарство получают из лёгких рогатого скота.
Воспаление поджелудочной железы имеет немало последствий. Сложнейшая разновидность – панкреонекроз. Часть поджелудочной железы либо орган целиком отмирает. Некроз возникает в результате работы химических соединений – ферменты, вырабатываемые поджелудочной железой, растворяют ткани собственного органа. Статистика связывает описанный диагноз со злоупотреблением алкоголем, угроза заболевания выявлена у пациентов с жёлчнокаменной болезнью.
Легче предотвратить
Болезнь легче и логичнее предотвратить. Предписано вести правильный образ жизни, включающий правильное питание, отказ от употребления вредных алкогольных напитков.
Все ли больные соблюдают перечисленные простейшие правила? Ответ очевиден. Пациентам, уже страдающим от заболевания, следует знать, как восстановить работу органа, что предпринять при обострении панкреатита.
Экспресс-восстановление
Этими словами можно охарактеризовать правило трех. Так медики называют голод, холод и покой. При обострении воспалительных процессов названные условия обязательны для желающих быстрее восстановить поджелудочную железу.
Голод не говорит об исключении жидкости. Наоборот, прием влаги увеличивается до трех литров в сутки. Выбирается чистая вода без газа. Разрешено взять минеральную, родниковую или некрепкий отвар из сухофруктов. При введении пищи ограничение по-прежнему распространяется на чаи, кофейные напитки, сахара, масла и молочные продукты. Речь не идёт о запрещённой жареной, копченой, жирной еде.
Какие продукты выбрать
Поджелудочная железа в нездоровом виде не способна переваривать многие продукты. Чтобы избежать дополнительной нагрузки на нездоровый орган, рекомендуют выбирать определенный перечень.
Мясные продукты:
- мясо теленка;
- мясо говядины;
- телячьи язык и печень;
- куриное мясо.
Рыба:
- морской язык;
- окунь;
- красная;
- судак.
При болезни поджелудочной железы посещение врача обязательно, но пациенту при помощи правильного питания предписывается предпринять всё необходимое для выздоровления. Питанию уделяется большое внимание.
Молоко –рекомендованы производные (йогурт, простокваша, ряженка), разрешены твердые сыры. Подсолнечное масло, разрешается оливковое и кукурузное. Легкоусвояемые овсяная и гречневая крупы входят в рацион. Небольшое количество макарон. Чтобы восстановить больной орган, придётся ограничить некоторые овощи. Нежелательным будет употребление сырого лука. Разрешаются:
- кабачок;
- огурец;
- свекла;
- морковь.
Из напитков приветствуются шиповниковый и ромашковый чаи, отвары из чернослива и кураги.
Правильный режим питания поможет в кратчайшие сроки восстановить больной орган, избавиться от лишнего веса.
Диагноз ставит доктор
Плохое самочувствие, вздутие, изменение цвета кожи и глаз, сахарный диабет – последствия болезни поджелудочной железы. Правильно поставить диагноз сможет лечащий врач, требуется обследоваться у гастроэнтеролога.
Узнав о том, что имеется воспаление, больные задаются вопросом – подлежит ли орган полному восстановлению. Как помочь лечению? Как долго идет процесс реабилитации? Не будет лишним узнать больше о поджелудочной железе. Эта часть организма представляет множество клеток, выполняющих определенную функцию – от переработки ферментов до синтезирования гормонов. Чтобы восстановить поврежденный участок, необходимо знать о степени заболевания. При остром панкреатите структура может быть полностью вылечена. Для лечения острого панкреатита описана отдельная схема с применением лекарственных средств. При хроническом панкреатите ответ бывает положительным и отрицательным. Ситуация зависит от степени повреждения органа. Немаловажными факторами выступают наличие прочих заболеваний и возраст.
Нужно следить за давлением
Артериальное давление – немаловажный показатель состояния человека. Высокое давление говорит об отклонениях в организме. Болевой шок при панкреатите вполне способен спровоцировать скачки. Это станет толчком к непременному вызову скорой медицинской помощи.
Признаки
Частая жалоба во время болезни – изжога. Многим пациентам знакомо жжение за грудной областью. Часто подобное неприятное ощущение говорит о воспалительном процессе в поджелудочной железе. Изжога при панкреатите сопровождается иными неприятными вещами. К примеру, возникает отрыжка.
Медики говорят, что изжога появляется в результате хронического воспаления в органах желудочно-кишечного тракта. На помощь приходят препараты для лечения.
Современная классификация
В МКБ 10 представлены острый (К85), хронический (К86) панкреатиты, а также поражение поджелудочной железы при вирусных заболеваниях (цитомегаловирусной инфекции (В25. ), эпидемическом паротите – «свинке» (В26.3 )).
Отдельно выделен хронический панкреатит алкогольной этиологии (К86.0), как наиболее часто встречающийся.
В рубрике К86.1 представлены другие виды хронического течения болезни:
- инфекционный;
- рецидивирующий;
- повторяющийся.
Кисты, образующиеся в результате обострения, и являющиеся осложнениями отнесены к разделу К86.2.
Лечебные средства
Медикаментозное лечение назначается с учетом сложности и давности заболевания. Желчесодержащие средства способствуют активизации выделительных процессов желчи, влияют на переваривание и активность в тонком кишечнике. Желчегонные средства быстро всасываются в кровеносную систему, попадая в печень, усиливают секрецию желчных кислот в желчные капилляры. В результате, желчь становится текучей. Один из препаратов – одестон. Это желчегонное средство применяется при застоях желчи. Действие направлено на изгнание желчи из протоков, в результате, снимается боль. Кроме главной задачи – лечить поджелудочную железу, препарат выполняет иную важную задачу – выводит холестерин.
При заболевании не стоит спешить с медикаментами. Лекарственный препарат назначает врач после постановки диагноза. В случае сильной боли до приезда скорой медицинской помощи разрешается принять спазмолитик. Это временно успокоит больной орган. На больную область необходимо наложить холод. От спазма пригодится «но-шпа». Это не таблетки для лечения, но обеспечивают обезболивающий эффект.
Препаратов для панкреатита немало. Выбор отдайте средствам, убирающим признаки болезни, восстанавливающим поврежденные клетки. Часто в назначениях врачей присутствует лекарство эссенциале форте. Примерный курс лечения составляет одну четвертую года. Лечебный препарат привлекает минимальным количеством побочных эффектов. Улучшая обмен веществ в организме, фосфолипиды, содержащиеся в лекарстве, стабилизируют желчь.
При хроническом панкреатите кислотность желудочного сока высокая. Как последствие – страдает поджелудочная железа, на орган приходятся большие нагрузки. Чтобы уменьшить секреторную функцию, врач рекомендует применять ранитидин. Лекарство облегчает работу поджелудочного органа. Препарат вводят внутривенно, назначаются и таблетки.
При панкреатите поджелудочной железы в острый период назначают комплекс амилазы, протеазы и липазы, или панкреатин. Это основа для ферментных препаратов, преследующих заместительную цель. В ряде случаев в эту базовую основу добавляют желчесодержащие компоненты или ферменты, либо вещества, направленные на подавление метеоризма.
Растения-помощники
Восстановить железу призваны и природные компоненты. Растения – отличные помощники в деле борьбы с заболеванием. Так, активные вещества, содержащиеся в растении золотой ус, дают положительный терапевтический эффект. Траву применяют в двух видах:
- в виде отвара;
- в виде масла.
Иной растительный компонент, активно применяемый при лечении поджелудочной железы – стевиозид. Это натуральный подсластитель из растения стевия. Из-за полезных свойств применяется для лечения многих заболеваний.
Можно ли остановить развитие болезни
Доктора отмечают – хронический панкреатит удаётся держать в рамках, в случае вовремя выявленного и начатого лечения. Своевременное обращение за врачебной помощью увеличивает положительные прогнозы и меньшее проявление опасных последствий. Не лишним окажется посещение здравниц.
Что предпринять для дальнейшей поддержки организма? Вопрос актуальный, если острая боль ушла, но угроза возвращения осталась. Препараты при панкреатите – не единственная панацея. Скорейшему выздоровлению поможет посещение санатория специальной направленности.
Воспаление поджелудочной железы происходит из-за сбоя оттока пищеварительных ферментов и скопления их в органе. Если острая боль в животе возникает у человека после употребления алкоголя, жирной или острой пищи, то нужно незамедлительно пройти полноценное обследование и получить квалифицированную медицинскую помощь, если панкреатит будет подтвержден.
Воспаление поджелудочной железы происходит из-за сбоя оттока пищеварительных ферментов и скопления их в органе.
Онколог
Иногда пациента, обратившегося с жалобами, что у него болит живот, после обследования направляют к онкологу. Ведь причиной подобного дискомфорта может стать опухоль. Подтвердить ее наличие можно после проведения КТ, МРТ, УЗИ или ЭРХПГ. Лечение подобных проблем возможно только с помощью химиотерапии или хирургической операции.
Опухоль может образоваться из-за длительного течения хронического панкреатита. Особенно, если пациент нарушает рекомендации врачей. Ведь это заболевание часто требует особого режима питания и постоянного приема специальных препаратов.
Нарушение работы поджелудочной железы приводит к общему ухудшению состояния здоровья. При этом страдают многие органы, нарушается пищеварение и усвоение питательных веществ. Только своевременное обращение к врачу станет залогом успешного излечения и профилактики серьезных осложнений.
Симптомы сахарного диабета у собак
Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии.
Подробнее об авторе
Последнее обновление: Сентябрь 16, 2019
Нужно ли обследоваться и какие анализы делать перед визитом в больницу?
Визит в больницу для каждого человека начинается с консультации терапевта. Выслушав жалобы пациента на проблемы с ЖКТ, оценив симптоматику и состояние человека, терапевт выдаст направления на проведение лабораторных исследований биоматериала:
- общий и биохимический анализы крови;
- общий анализ мочи;
- анализ кала (копрограмма).
Только после оценки результатов анализов терапевт может выдать больному направление на проведение инструментальной диагностики (УЗИ, томография и др.) и к узкому специалисту для назначения лечения.
При остром воспалении моча становится темной, в ней обнаруживается высокое содержание билирубина и белка.
При биохимическом исследовании крови наличие заболевания подтверждается повышенным уровнем ферментов амилазы.
После оценки результатов анализов терапевт может выдать больному направление на проведение инструментальной диагностики.
Моча
При остром воспалении моча становится темной, в ней обнаруживается высокое содержание билирубина и белка. При диагностике хронической формы заболевания важен показатель эластазы в урине. Наиболее точный анализ — определение трипсиногена в моче — проводится редко из-за высокой стоимости.
Кровь
Высокие показатели СОЭ и лейкоцитов свидетельствуют о воспалительном процессе. При биохимическом исследовании наличие заболевания подтверждается повышенным уровнем ферментов амилазы (панкреатический фермент, необходимый для расщепления крахмала). Из-за недостаточной секреции инсулина анализ крови на сахар при панкреатите показывает повышение уровня глюкозы.
Пациенту, попавшему в отделение реанимации с подозрением на возникновение острого воспалительного процесса, биохимический анализ крови делают в первый день госпитализации.
Как проходит прием врача
С собой нужно взять медицинскую документацию: снимки, заключения анализов и исследований, проведенных раньше, медицинскую карточку (если она на руках). Специальной подготовки не нужно. Однако, лучше перед осмотром 2-3 часа не кушать. А если запланированы дальнейшие исследования, например, после осмотра врача вероятно (по его назначению) выполнение ФЕГДС или УЗИ, то необходимо быть натощак, с собой взять полотенце.
Если консультация первична, то после знакомства доктор проводит опрос жалоб, расспрашивает о длительности и динамике существующих проявлений, развитии заболевания, проделанных обследованиях, предыдущем лечении (самостоятельном или по назначению специалистов), аллергических реакциях, возможных болезнях других органов.
Прием может проходить в медицинском учреждении, а может – в домашних условиях. Для того, чтобы доктор сориентировался в клинической картине, а также заподозрил воспаление поджелудочной достаточно врачебного осмотра дома у пациента.
Перечень обязательных обследований:
- общий анализ крови, мочи;
- анализ крови на амилазу, мочи на диастазу;
- копрограмма;
- анализ кала на эластазу-1;
- ультразвуковое исследование (УЗИ) органов брюшной полости.
Для уточнения причины, характера поражения поджелудочной железы возможно проведение ретроградной холецистопанкреатографии. Этим методом определяют локализацию конкрементов в желчных ходах, препятствующих оттоку желчи и панкреатического секрета, что вызывает воспалительные изменения ткани поджелудочной.
Также врач определяет место лечения (стационар или домашние условия под наблюдением), подбирает медикаментозное лечение, индивидуальные дозировки, длительность приема. Выписывает рецепты на препараты при необходимости (отпуск в аптеке только по рецептам).
Какие вопросы задать на приеме?
При подтверждении диагноза назначением лекарственных средств и подбором терапевтической схемы для пациента занимается гастроэнтеролог. На учет к этому специалисту попадают и люди, прошедшие лечение приступа панкреатита в стационаре.
Гастроэнтеролог обязан дать пациенту рекомендации, как не допустить осложнений и избежать острых приступов заболевания.
Доктор обязан дать пациенту рекомендации, как не допустить осложнений и избежать острых приступов заболевания. Любые вопросы больной должен решать в кабинете гастроэнтеролога:
- какие лекарства и как принимать при появлении тех или иных симптомов;
- с какой периодичностью проходить обследования при приступах и во время ремиссии;
- как долго придерживаться диеты, что может случиться при ее несоблюдении;
- можно ли купировать симптомы в домашних условиях, какие действия предпринимать при обострении панкреатита.
Поскольку человек, у которого диагностирован панкреатит, в течение всей дальнейшей жизни вынужден будет следить за питанием, на приеме у гастроэнтеролога следует спросить и записать разрешенные и запрещенные к употреблению продукты. Ответственность за состояние здоровья лежит на самом пациенте.
Жить здорово! Осторожно, панкреатит!(26.03.2018)
Таблетка. Панкреатит. Эфир от 24.02.2016. HD версия.
Лечение вирусных гепатитов
В зависимости от возбудителя врачи выделяют следующие типы гепатита: заболевание типа А и Е, как правило, заканчиваются благоприятно, а гепатит B, C, D, G приобретают хроническое течение и грозят опасными осложнениями (цирроз, рак).
Клиническая картина при всех видах гепатитов похожая: боль справа под рёбрами, окрашивание кожных покровов и склер в жёлтый оттенок, сыпь, обесцвечивание кала, потемнение мочи. При появлении подобной симптоматики следует нанести визит инфекционисту.
К какому смежному специалисту могут направить?
При воспалении поджелудочной железы в патологический процесс вовлекаются и другие органы. С этим бывают связаны осложнения, требующие участия врачей иных специальностей. Если же у человека в анамнезе есть другие хронические заболевания, то схема терапии должна быть согласована с учетом мнения всех специалистов.
Эндокринолог
Нарушенный процесс переваривания пищи вызывает снижение секреции инсулина, поэтому в крови повышается уровень сахара. При хроническом панкреатите, чтобы не допустить развития сахарного диабета, необходимо согласовать медикаментозные средства и схему терапии с эндокринологом.
Эндокринолог назначает пациенту гормональные препараты и следит за тем, насколько эффективны лекарства, по результатам проводимых дополнительных обследований.
Поставив пациента на учет, эндокринолог обязан назначить ему гормональные препараты и следить за тем, насколько эффективны лекарства, по результатам проводимых дополнительных обследований. При необходимости пациент должен быть госпитализирован для прохождения курса лечения в стационаре под контролем медиков.
Терапевт
К терапевту во время прохождения курса лечения следует обратиться при возникновении сопутствующих заболеваний, не имеющих общей с панкреатитом этиологии.
Сразу после выписки из больничной палаты участковый терапевт поможет скорректировать диету и физические нагрузки, проконсультирует о совместимости лекарственных средств. Но главное — терапевт может оперативно отреагировать и выписать направление на дополнительное обследование в экстренной ситуации.
Хирург
Хирург может быть первым специалистом, начавшим лечение панкреатита, если пациент поступает в приемный покой с острым приступом. От знаний и действий бригады хирургов и реаниматологов будет во многом зависеть дальнейшее течение болезни и качество жизни человека.
Хирург может быть первым специалистом, начавшим лечение панкреатита, если пациент поступает в приемный покой с острым приступом.
Если во время обследования обнаружатся, помимо воспалительного процесса, новообразования в железе (кисты, камни и пр.), повреждения тканей и клеток органа, то консультацией хирурга пренебрегать не стоит.
Когда может понадобиться консультация онколога?
Направление к онкологу пациентом может быть получено при обнаружении новообразований.
Иногда симптоматика воспаления при хроническом течении панкреатита схожа с симптоматикой рака поджелудочной (пожелтение склер, кожи).
Такое состояние называется псевдоопухолевым воспалением. Подтвердить или опровергнуть злокачественность процессов может только онколог.
Кто такой гастроэнтеролог
Главный врач по желчному пузырю – гастроэнтеролог. Этот специалист занимается диагностикой, подбором препаратов и составлением схемы лечения.
Врач, лечащий желчный пузырь и протоки, занимается устранением патологий и других органов ЖКТ:
- желудок и пищевод;
- все отделы кишечника;
- двенадцатиперстная, прямая кишка;
- поджелудочная железа и печень.
Существуют и узкие специализации – онколог-гастроэнтеролог занимается выявлением и терапией новообразований в ЖКТ, хирург-гастроэнтеролог лечит проблемы оперативными методами.
Вопрос-ответ
Какой врач должен лечить поджелудочную железу?
Лечением заболеваний поджелудочной железы занимается гастроэнтеролог. В наши дни выпускают ферментные препараты в виде таблеток и капсул. Наименование и дозировку лекарственных средств должен прописывать лечащий врач по результатам диагностики. Диетолог разработает программу правильного питания.
К кому обращаться, если проблемы с поджелудочной железой?
Если возникли симптомы болезней поджелудочной железы, следует обращаться к гастроэнтерологу.
Советы
СОВЕТ №1
Обратитесь к гастроэнтерологу. Этот специалист занимается диагностикой и лечением заболеваний органов пищеварительной системы, включая поджелудочную железу. Он сможет провести необходимые обследования и назначить адекватное лечение.
СОВЕТ №2
Не игнорируйте симптомы. Если вы испытываете боли в животе, нарушения пищеварения или другие тревожные симптомы, не откладывайте визит к врачу. Чем раньше будет поставлен диагноз, тем эффективнее будет лечение.
СОВЕТ №3
Проверьте уровень сахара в крови. Заболевания поджелудочной железы могут влиять на уровень глюкозы, поэтому регулярный контроль сахара поможет выявить возможные проблемы на ранней стадии.
СОВЕТ №4
Следите за своим питанием. Правильное питание играет ключевую роль в поддержании здоровья поджелудочной железы. Избегайте жирной и острой пищи, а также алкоголя, чтобы снизить риск обострения заболеваний.