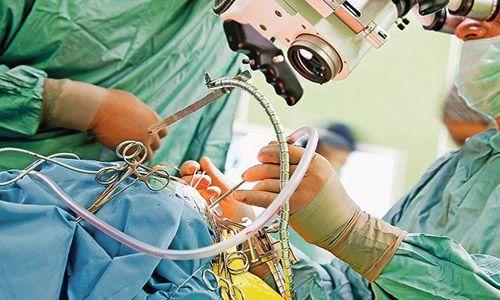
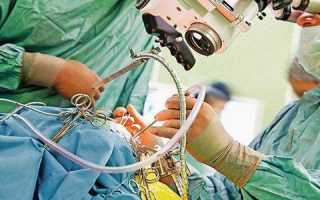
При отсутствии своевременного лечения под влиянием воспалительного процесса в тканях железы возникают некротические изменения и образуются гнойные полости. В этом случае требуются госпитализация и хирургическое вмешательство.
Операция при панкреатите – процесс сложный из-за анатомических особенностей строения органа.
Операция при панкреатите – процесс сложный из-за анатомических особенностей строения органа. Любое вмешательство может иметь негативные последствия.
Виды вмешательств
Выбор хирургического вмешательства зависит от показаний. Операции бывают:
- экстренными (например при перитоните);
- отсроченными (назначаются при отторжении омертвевших тканей железы);
- плановыми (после прекращения острого процесса).
Операции на поджелудочной железе проводят с использованием следующих методов:
- Ушивание. Применяется, если имеются незначительные повреждения краев, не нарушающие целостность органа.
- Цистоэнтеростомия. Показана при нагноившихся псевдокистах.
- Некрсеквестрэктомия. Используется при обширном гнойном воспалении, затрагивающем соседние органы.
- Марсуниализация. Применяется для удаления псевдокист с тонкими стенками и гнойным содержимым.
- Трансдуоденальная сфинктеровирсунгопластика используется при лечении стеноза.
- Вирсунгодуоденостомия. Назначается для устранения непроходимости протоков.
- Продольная панкреатоеюностомия. Проводится при хроническом ицдуративном панкреатите с нарушением проходимости протоков.
- Папиллотомия. Выполняется при удалении доброкачественных новообразований или злокачественных новообразований небольших размеров.
- Левосторонняя резекция. Проводится при очаговых поражениях тела (хвоста) железы с нарушением целостности.
- Тотальная дуоденопанкреатэктомия. Назначается при множественных разрывах и поразивших всю железу опухолях без метастазов.
- Панкреатодуоденальная резекция. Проводится при деструктивных патологиях, поражающих часть головки, и появлении опухолей.
- Левосторонняя спланхникэктомия с резекцией левого узла солнечного сплетения. Применяется при хронической форме панкреатита с сильным фиброзом и интенсивными болевыми ощущениями.
- Правосторонняя спланхникэктомия. Позволяет прекратить передачу импульсов боли от головки и желчных путей.
Врачи отмечают, что оперативное лечение острой формы панкреатита является важным этапом в терапии данного заболевания. При наличии осложнений, таких как некроз поджелудочной железы или абсцессы, хирургическое вмешательство может стать единственным способом спасения жизни пациента. Специалисты подчеркивают, что своевременная диагностика и оценка состояния пациента критически важны для выбора оптимальной тактики лечения.
Хирурги акцентируют внимание на том, что минимально инвазивные методы, такие как лапароскопия, позволяют снизить травматичность операции и ускорить восстановление. Однако в некоторых случаях открытая операция может быть необходима для полного удаления некротических тканей. Врачи также подчеркивают, что после операции важно проводить комплексное лечение, включая диету и медикаментозную терапию, чтобы предотвратить рецидивы и улучшить качество жизни пациента.
Клиническая картина острого панкреатита
Симптомы, которые описывают пациенты, зависят от множества факторов – формы панкреатита, периода его развития. Обычно болезнь проявляется сильными болями в области живота, которые отдают в спину. При этом может возникать довольно частая и многократная тошнота и рвота. Если заболевание вызвано чрезмерным употреблением спиртного, болевые ощущения могут появляться спустя некоторое время после опьянения. При холецистопанкреатите боль может появиться после употребления пищи. Острый панкреатит может протекать без боли, но при этом наблюдается резко выраженный синдром системной реакции.


https://youtube.com/watch?v=pOf8umCOSdA
Показания и противопоказания
Хирургическое вмешательство является крайней мерой, т. к. операция оказывает сильное влияние на внутренние органы. Показаниями для операции являются:
- острая форма деструктивного панкреатита;
- заболевание в форме панкреонекроза;
- хроническая форма панкреатита с частыми обострениями и минимальным сроками ремиссий;
- инфицированный панкреонекроз;
- тяжелое течение патологии;
- врожденные пороки развития;
- травмы мягких тканей железы, вызванные механическим воздействием;
- псевдокиста;
- перитонит;
- злокачественные новообразования.
Хирургическое вмешательство является крайней мерой, т. к. операция оказывает сильное влияние на внутренние органы.
В результате расплавления поджелудочной железы могут пострадать желудок, 12-перстная кишка, желчный пузырь.
Существуют противопоказания к хирургическому вмешательству:
- резкие перепады артериального давления;
- высокий уровень ферментов;
- шоковое состояние, с которым невозможно справиться;
- анурия (отсутствие мочи);
- высокий уровень сахара в моче;
- выраженные нарушения свертывания крови.
При любом из этих признаков запрещено оперативное вмешательство. Сначала нужно привести в норму показатели.
Существуют противопоказания к хирургическому вмешательству.
Мнения людей о хирургическом лечении острого панкреатита часто варьируются. Многие пациенты отмечают, что операция стала для них спасением, особенно в случаях, когда консервативные методы не дали результата. Хирургическое вмешательство позволяет устранить источники воспаления и предотвратить осложнения, такие как абсцессы или некроз тканей. Однако некоторые пациенты выражают опасения по поводу возможных рисков и длительного восстановления после операции.
Важным аспектом является то, что хирургия не всегда является единственным решением. Многие врачи подчеркивают необходимость индивидуального подхода к каждому случаю, учитывая общее состояние пациента и степень заболевания. В целом, пациенты, прошедшие через операцию, часто отмечают улучшение качества жизни и снижение болевого синдрома, что делает хирургическое лечение важным этапом в борьбе с этой серьезной болезнью.
Подготовка
Для предупреждения развития осложнений и с целью подготовки к оперативному вмешательству проводятся лабораторные и инструментальные исследования:
- Выполняется анализ крови (общий и развернутый). При подозрении на опухоль головки железы делают тесты на онкомаркеры.
- Инструментальная диагностика включает УЗИ поджелудочной железы и находящихся рядом органов.
- В зависимости от диагноза может потребоваться проведение компьютерной томографии. Часто требуется магнитно-резонансная холангиопанкреатография.
- Если предстоит удалить камни из протоков, проводится эндоскопическая ретроградная холангиопанкреатография. С помощью этого метода получают информацию о состоянии протоков железы.
- При подозрении на злокачественное новообразование проводят биопсию образца с помощью пункции (для определения характера опухоли).
При взятии биопсии могут возникнуть трудности: в процессе проведения процедуры возможно появление кровотечения, а после окончания забора материала – формирование свища.
Важным мероприятием при подготовке является голодание (вне зависимости от формы панкреатита). Отсутствие пищи в ЖКТ снижает риск осложнений во время операции и после нее.
В день операции больному делают очистительную клизму, затем – премедикацию (вводят медикаменты, подготавливающие пациента к анестезии и хирургическому вмешательству).
Послеоперационная терапия
Как таковой алгоритм лечения после операционного вмешательства на фоне панкреатита обуславливается определенными факторами. В целях назначения терапии доктор тщательно изучает историю болезни пациента наряду с конечным исходом вмешательства, степенью восстановления железы, результатами лабораторных анализов и инструментальной диагностикой.
При наличии недостаточной выработки инсулина поджелудочной железой может дополнительно назначаться лечение инсулином. Синтетический гормон способствует восстановлению и нормализации показателей глюкозы в человеческом организме.
Рекомендован прием медикаментов, помогающих выработке оптимального количества ферментов, либо уже их содержащих. Такие препараты налаживают функциональность пищеварительных органов. В том случае, если не включить в схему лечения данные лекарства, у больного могут развиться такие симптомы, как повышенное газообразование наряду со вздутием живота, поносом и изжогой.
Что еще предполагает оперативное лечение поджелудочной железы?

Как проходит
Хирургическое лечение острого панкреатита проводится в течение 2-х дней: в первый – предоперационная подготовка, во второй – проведение операции.
Существует 2 метода хирургического вмешательства:
- Открытый (делаются разрезы в брюшной полости и области поясницы для доступа к органу).
- Малоинвазивный (пункционно-дренирующие вмешательства) – манипуляции выполняются через проколы в стенке живота. Показанием к пункционно-дренирующему вмешательству под контролем ультразвука является наличие объемных жидкостных образований в брюшной полости.
Такой вид вмешательства применяется, если происходит поражение забрюшинного пространства или требуется дренирование для удаления инфицированной жидкости.
Операции выполняют по заданному алгоритму: после вскрытия образования (воспалительного или гнойного) удаляют часть органа (головку или хвост). В тяжелых случаях производят полную резекцию органа.
Существует 2 метода хирургического вмешательства: открытый и малоинвазивный.
Диета
Помимо этого, пациентам дополнительно рекомендуют мероприятия в виде диетического питания, лечебной гимнастики и физиотерапии. Сбалансированный тип диеты является доминирующим методом в рамках восстановительного периода. Соблюдение диеты после резекции органа предполагает двухдневное голодание, а уже на третьи сутки разрешается щадящая пища. При этом допустимо съедать следующие продукты:
- Чай без сахара с сухариками и протертый суп.
- Каша на молоке с рисом либо гречкой. Во время приготовления молоко нужно разбавлять водой.
- Омлет, сделанный на пару, причем только белки.
- Вчерашний подсушенный хлеб.
- До пятнадцати грамм сливочного масла в день.
- Нежирный творог.
Перед сном больным рекомендуют выпивать один стакан нежирного кефира, который иногда можно заменить стаканом теплой воды с добавлением меда. И лишь спустя десять суток пациенту разрешают включать в свое меню немного рыбных или мясных продуктов.
Осложнения
Опасные последствия может повлечь любое хирургическое вмешательство. Механическое воздействие на орган может вызвать осложнения в период реабилитации:
- кровотечения;
- гнойные воспаления;
- нарушение пищеварения;
- сахарный диабет;
- повреждение сосудов и нервов, вплотную прилегающих к оперируемому органу;
- послеоперационный панкреатит;
- перитонит;
- обострение хронических форм заболеваний.
В результате кардиотонизирующей терапии возможно развитие нарушения свертываемости крови.
Реабилитация больного
После операции пациента переводят в отделение интенсивной терапии, где осуществляется контроль его состояния. В течение первых суток выявить послеоперационные осложнения трудно.
Ведется контроль показателей АД, гематокрита и сахара в крови, физико-химических показателей мочи, других важных параметров, выполняется рентгенологическое исследование.
В послеоперационный период выполняют промывание (проточное или фракционное) зон деструкции антисептическими растворами. В первую неделю предусмотрен постельный режим.
Пациент находится в стационаре не менее 4-х недель. После истечения этого срока больного могут перевести на амбулаторное лечение.
Если состояние пациента продолжает оставаться стабильным, на второй день его переводят в хирургическое отделение. Больной получает назначенное врачом лечение. Уход осуществляется с учетом характера оперативного вмешательства, тяжести состояния, наличия осложнений.
Пациент находится в стационаре не менее 4-х недель. После истечения этого срока больного могут перевести на амбулаторное лечение. Требуется соблюдение покоя, режима питания, приема назначенных медикаментозных средств.
Разрешены кратковременные прогулки, противопоказаны любые физические нагрузки.
Диетотерапия
В послеоперационной реабилитации важная роль отводится лечебному питанию и соблюдению диеты. Первые 2-е суток показано голодание, начиная с 3-го дня – щадящее питание (сухарики, молочные каши, творог, полужидкая пища без соли, сахара и специй).
В течение первой недели после операции разрешено употреблять приготовленные на пару блюда, в дальнейшем в рацион рекомендуется включать продукты в отварном виде.
В течение первой недели после операции разрешено употреблять приготовленные на пару блюда, в дальнейшем в рацион рекомендуется включать продукты в отварном виде.
Со второй недели, если состояние пациента позволяет, разрешается употреблять в небольшом количестве рыбу и нежирное мясо. Необходимо отказаться от жирной, острой, жареной, копченой пищи. Исключаются сладости, мучные изделия, сдоба.
Лечебная физкультура
Обязательным пунктом восстановительной программы является ЛФК. В послеоперационный период она включает упражнения на дыхание и кардионагрузки. Гимнастика выполняется под наблюдением доктора.
По статистике, отказ пациентов от лечебной физкультуры увеличивает процесс восстановления и повышает риск рецидива после операции по поводу злокачественных новообразований.
Обязательным пунктом восстановительной программы является ЛФК.
Сложности оперативного лечения
Среди врачей поджелудочная железа заслужила репутацию нежного, непредсказуемого органа. Хирургия при панкреатите нередко заканчивается смертельным исходом, несмотря на современные методы лечения.
Накладывать операционные швы на поврежденную поджелудочную сложно. Поэтому в послеоперационный период в месте швов могут образоваться свищи, открыться внутреннее кровотечение.
Риск оперативного вмешательства обусловлен особенностями органа:
- строением;
- физиологией;
- расположением.
Железа находится в тесном соседстве с важными органами:
- желчным протоком;
- двенадцатиперстной кишкой (у органов общее кровообращение);
- брюшной и верхней брыжеечной аортой;
- верхней брыжеечной веной, полыми венами;
- почками.
Прогноз жизни
После тотальной резекции или удаления части поджелудочной железы пациент может жить долго при условии, что пройдет курс лечения и в дальнейшем будет до конца жизни правильно питаться и принимать назначенные врачом лекарственные средства.
Роль железы в жизнедеятельности организма велика: она синтезирует гормоны и вырабатывает пищеварительные ферменты. Компенсировать ферментную и гормональную функцию можно с помощью заместительной терапии.
Пациентам назначают ферментосодержащие препараты, больным следует контролировать в крови уровень сахара (из-за повышения риска развития сахарного диабета).
Вопрос-ответ
Какую операцию проводят при остром панкреатите?
В особых случаях выполняется хирургическое удаление мёртвых тканей поджелудочной железы (некрэктомия) или создание отверстия в сальниковой сумке (оментобурсостомия), удаление кист при их наличии. Острый панкреатит представляет собой воспаление и структурные изменения поджелудочной железы.
Какое хирургическое вмешательство применяется при остром панкреатите?
Острый панкреатит — опасное для жизни заболевание, при котором поджелудочная железа может фактически переваривать саму себя и иногда инфицироваться. В таких случаях часто требуется удаление поражённой ткани. Традиционным методом лечения является обширная открытая некрэктомия (очистка поджелудочной железы).
Почему панкреатит лечат в хирургическом отделении?
Показаниями к хирургическому лечению пациентов с хроническим панкреатитом являются: вирсунголитиаз (наличие конкрементов в главном панкреатическом протоке), нарушение проходимости и значительное расширение протока поджелудочной железы, возникновение обтурационной желтухи и холангита за счет сдавления общего желчного.
Какую операцию можно сделать при панкреатите?
Хирургическое лечение острого панкреатита: лапароскопическая, роботизированная и открытая холецистэктомия для удаления желчного пузыря и предотвращения развития панкреатита, связанного с желчнокаменной болезнью. Хирургическая некрэктомия и санация поджелудочной железы для удаления отмирающей или некротизированной ткани поджелудочной железы.
Советы
СОВЕТ №1
Перед операцией обязательно обсудите с врачом все возможные риски и преимущества хирургического вмешательства. Понимание процесса поможет вам лучше подготовиться и снизить уровень тревожности.
СОВЕТ №2
Следуйте всем предоперационным рекомендациям, включая ограничения в питании и прием медикаментов. Это поможет минимизировать осложнения и улучшить результаты операции.
СОВЕТ №3
После операции уделите внимание восстановлению: соблюдайте режим, правильно питайтесь и не забывайте о назначенной реабилитации. Это ускорит процесс заживления и поможет избежать рецидивов.
СОВЕТ №4
Обсудите с врачом возможность участия в группах поддержки или консультациях с психологом. Эмоциональная поддержка может быть важной частью вашего выздоровления после операции.