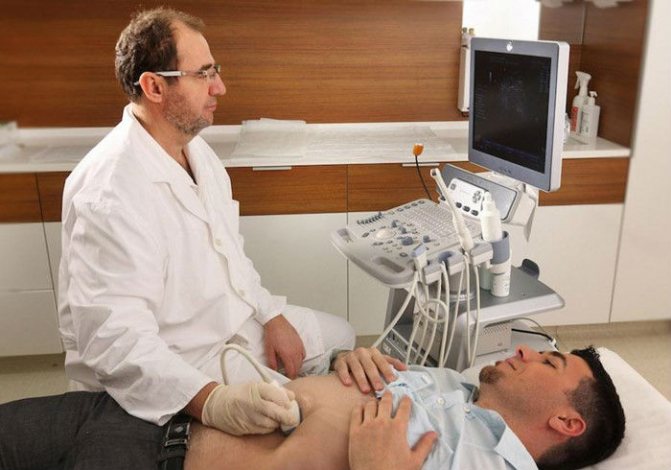
Что такое диффузные изменения?
Поскольку специалист УЗИ не ставит диагноз, в его терминологии есть названия для описания картины, которую он видит на мониторе. Эти данные затем расшифровывает лечащий врач и использует для постановки диагноза. Диффузией называется передача патологического процесса к соседним клеткам, благодаря чему он распространяется на определенные участок.
Диффузные изменения паренхимы печени, поджелудочной железы и других органов могут представлять собой:
- увеличение в размере;
- смазывание границ;
- изменение просвета сосудов или желчевыводящих путей.
Диффузные изменения печени и поджелудочной железы — это равномерное отклонение от одного из показателей нормы по всей поверхности органа. Они могут быть как незначительными, так и свидетельствовать об опасных заболеваниях. Все данные вносятся в бланк во время обследования. Информация на нем представлена не для пациента, а для его лечащего врача. Он сможет определить, что означают указания специалиста УЗИ, сопоставить их с данными анамнеза, лабораторных и инструментальных исследований, а затем поставить окончательный диагноз.
Врачи отмечают, что гепатоспленомегалия, сопровождающаяся диффузными изменениями печени и поджелудочной железы, является серьезным клиническим признаком, который требует внимательного обследования и диагностики. Такие изменения могут свидетельствовать о различных заболеваниях, включая вирусные гепатиты, алкогольную болезнь печени, а также метаболические расстройства. Специалисты подчеркивают важность комплексного подхода к лечению, который включает не только медикаментозную терапию, но и изменение образа жизни, диету и регулярные обследования. Раннее выявление и адекватное лечение заболеваний, приводящих к гепатоспленомегалии, могут значительно улучшить прогноз и качество жизни пациентов. Врачи настоятельно рекомендуют не игнорировать симптомы, такие как боль в правом подреберье, желтуха или общая слабость, и своевременно обращаться за медицинской помощью.

Как в домашних условиях выявить поражение печени при заболеваниях поджелудочной железы
Пальпация печени и перкуссия её границ – стандартный метод обследования, проводимый врачами в любом стационаре. При этом будет пальпироваться увеличенный, выходящий из-под рёберной дуги, край печени. А перкуторные границы расширены вниз и влево.
Осмотром у такого пациента может выявляться расширение вен на передней брюшной стенке («голова медузы»), сосудистые звёздочки и телеангиоэктазии, утолщение и блёклость ногтевых пластин («часовые стёкла»), утолщение дистальных фаланг пальцев («барабанные палочки»).
Кроме того, на нижних конечностях зачастую выявляются отёки или пастозность стоп и голеностопных суставов.
Если у больного наблюдаются все упомянутые симптомы и жалобы, врач выясняет, какие заболевания он имел раньше или имеет на сегодняшний день, и назначает лабораторные анализы для подтверждения диагноза и установления причины.
Важно! Панкреатит и желчнокаменная болезнь – наиболее частые причины диффузных изменений печени в сочетании с гепатомегалией. Поэтому диагностика как первую очередь должна быть направлена на выявление патологии в смежных органах: поджелудочной железе и желчном пузыре.

Как можно определить патологию на УЗИ — эхопризнаки
В норме печень не выступает за края реберной дуги и плохо видна при обследовании. Она имеет равномерную гипоэхогенную (с низкой плотностью) структуру и четкие края. Желчные протоки не должны быть отчетливо видны на УЗИ.
Поджелудочную железу условно делят на голову, тело и хвост. Этот орган локализуется позади желудка и частично выходит в левое подреберье. УЗ-диагностика железы затрудняется тем, что она закрыта желудком и кишечником, которые могут содержать газы. При обследовании учитывается размер и форма органа, четкость границ, наличие патологического содержимого. Это железа смешанной секреции. Она активно участвует в пищеварительном процессе и выработке желудочного сока, а также образует два важных для человека гормона (инсулин и глюкагон).
При обследовании органов брюшной полости методом УЗИ учитываются все эхо признаки. Они могут проявляться в следующих формах:
- повышение или снижение плотности паренхимы, что может быть признаком воспалительных или дегенеративных изменений в тканях;
- увеличение органов в объеме — симптом указывает на развитие острого воспаления;
- появление вкраплений жировой ткани, соединительнотканных рубцов или любых других патологических включений.
Одно из опасных изменений структуры печени и желчного пузыря — это гепатоспленомегалия, или увеличение печени и селезенки. Это может свидетельствовать о воспалительном процессе в паренхиме этих органов, их поражении патогенной микрофлорой или других опасных явлениях.
Патологические изменения структуры органов не зависят ни от пола, ни от возраста пациентов. У детей они чаще всего связаны с врожденными аномалиями развития, а у взрослых — с неправильным образом жизни и употреблением вредной пищи.
На УЗИ печень и поджелудочная железа видны не полностью — доступ к ним перекрывается реберной стенкой и внутренними органами
Повышение плотности (эхогенности) паренхимы органа — это признак его воспаления. Такие изменения характерны для гепатита или панкреатита, а также для воспалительных заболеваний других паренхиматозных органов. Ткани приобретают светлый оттенок, отчетливо просвечиваются на УЗИ. Размеры органа чаще всего увеличиваются, но могут и оставаться в пределах нормы.
В некоторых случаях в толще паренхимы можно обнаружить патологические вкрапления. Чаще всего они представляют собой жировую ткань, расположенную совместно с нормальными здоровыми клетками. В печени это явление носит название гепатоз (жировая дистрофия). В поджелудочной железе подобные изменения могут становиться признаком сахарного диабета, особенно в пожилом возрасте.
Гепатоспленомегалия и диффузные изменения печени и поджелудочной железы вызывают множество обсуждений среди пациентов и медицинских специалистов. Многие люди, столкнувшиеся с этой проблемой, отмечают, что симптомы могут быть неочевидными на ранних стадиях. Часто пациенты жалуются на общую слабость, усталость и дискомфорт в области живота. Важно понимать, что такие изменения могут быть связаны с различными заболеваниями, включая вирусные инфекции, алкогольную зависимость или метаболические расстройства. Люди делятся своим опытом, подчеркивая необходимость регулярных обследований и внимательного отношения к своему здоровью. Врачебные рекомендации часто включают изменения в образе жизни, такие как сбалансированное питание и отказ от вредных привычек, что также становится темой обсуждения в сообществах. Поддержка и информация от других пациентов помогают многим справляться с диагнозом и находить пути к восстановлению.
Что делать если увеличена поджелудочная железа у взрослого, увеличена головка и хвост
Увеличение поджелудочной железы может говорить об очень опасных изменениях в организме, но диагностировать эту патологию сразу практически нереально. Поджелудочная спрятана глубоко в брюшной полости, при пальпации выявить увеличение невозможно, а симптомы иногда не проявляются до последнего. Почему увеличивается железа, какие методы диагностики помогут распознать проблему и как подобрать правильное лечение?
Причины увеличения размеров поджелудочной железы
Важно понимать: увеличение железы – это не диагноз и не конкретная болезнь.
Здоровая и увеличенная железа
Такая проблема может быть врожденной особенностью, ее способны вызвать внутренняя инфекция, воспаление или дисфункция самой эндокринной железы. Когда она по какой-либо причине не справляется с работой, то ощутимо раздувается в попытках это компенсировать.
Увеличение поджелудочной может проявляться по-разному. Оно бывает тотальным (железа расширяется равномерно) или диффузным (распухает одна часть). Причины увеличения поджелудочной железы могут значительно различаться в зависимости от вида патологии.
Причины тотального увеличения
Острое воспаление поджелудочной железы
Такое явление обычно происходит при остром панкреатите (воспаление поджелудочной железы) или обострении хронического. При болезни железы нередко страдают и соседние органы: печень, селезенка и др. Спровоцировать тотальное увеличение органа могут:
- генетическая особенность (форма подковы или кольца и др.);
- муковисцидоз;
- воспаление (острое или хроническое);
- инфекционные заболевания (обычный или кишечный грипп, гепатит, любой сепсис);
- интоксикация из-за спиртного или лекарств (увеличивается и печень);
- травмы живота;
- язва и воспаление 12-перстной кишки;
- аутоиммунные процессы и др.
Причины локального увеличения поджелудочной железы
Поджелудочная железа состоит из трех частей: головка, тело и хвост. При локальном увеличении чаще всего расширяется головка и хвост поджелудочной. Причиной этой патологии нередко служит панкреатит, если он распространяется в одной конкретной зоне органа. Головка железы расположена рядом с 12-перстной кишкой, поэтому кишечные заболевания тоже могут вызвать проблемы с поджелудочной.
Причины увеличения хвоста поджелудочной
Опухоль в хвостовой части железы
- псевдокиста при остром панкреатите;
- абсцесс (скопление гноя в капсуле);
- кистозная аденома (доброкачественная опухоль);
- большие злокачественные опухоли;
- камень в главном протоке железы.
- псевдокиста (небольшая полость с жидкостью, образованная тканями головки);
- абсцесс;
- аденома или раковая опухоль;
- дуоденит (воспаление слизистой 12-перстной кишки) с поражением кишечного сосочка;
- опухоль или рубец сосочка 12-перстной кишки;
- камень в протоке.
Причины увеличения головки поджелудочной
Рак головки поджелудочной железы
- псевдокиста (небольшая полость с жидкостью, образованная тканями головки);
- абсцесс;
- аденома или раковая опухоль;
- дуоденит (воспаление слизистой 12-перстной кишки) с поражением кишечного сосочка;
- опухоль или рубец сосочка 12-перстной кишки;
- камень в протоке.
Симптомы увеличения поджелудочной железы
Признаки увеличения поджелудочной абсолютно индивидуальны и для взрослого, и для ребенка. Иногда заболевание развивается долго и бессимптомно, иногда явные симптомы поражения железы начинаются практически сразу.
Живот болит в верхней части
Обычно проблема заявляет о себе болями разной силы и локализации. Она может быть мучительной и ноющей или пекущей, напоминающей легкое жжение. Источник дискомфорта обычно – в верхней части живота, может отдавать в поясницу или левую руку. Нередко подскакивает температура, вплоть до высоких значений.
Если параллельно с заболеванием поджелудочной страдает и печень, человека мучают такие симптомы, как тошнота, регулярная рвота, горькая отрыжка, расстройства стула (диарея без примесей в кале). Когда увеличена головка, из-за соседства с 12-перстной кишкой могут начаться запоры и даже развиться кишечная непроходимость.
Основные признаки увеличения поджелудочной железы, которые помогут врачу поставить первоначальный диагноз и направить пациента на анализы и процедуры, — это боль вверху живота, тошнота, лихорадка и понос.
Диагностика и лечение
Если врач заподозрит, что у пациента увеличена поджелудочная, то в первую очередь выдаст направление на УЗИ брюшной полости. Также требуются общий и биохимический анализ крови, анализ мочи и другие исследования – по особым показаниям.
На основе заключения УЗИ и других результатов врач-гастроэнтеролог может поставить диагноз или отправить пациента к другим врачам. Так, когда налицо явные симптомы острого панкреатита или абсцесса, необходима срочная госпитализация. Определять, какое лечение нужно – консервативное или оперативное, будет врач-хирург. Если причиной проблемы стала псевдокиста, решать, что делать, тоже будет хирург.
Хроническое воспаление требует лечения в стационаре с последующим наблюдением у гастроэнтеролога. Иногда нужна эндоскопическая операция (например, при наличии камней в протоках). Когда есть признаки опухоли в поджелудочной, необходима консультация с онкологом.
Что делать, когда анализы показывают увеличение железы? Лечение может включать в себя несколько методов в зависимости от причины и стадии заболевания:
- Специальная строгая диета.
- Подавление секреторной активности поджелудочной (гормональные препараты или блокаторы гистаминовых рецепторов).
- Прием искусственных ферментов для нормализации работы пищеварительной системы.
- Хирургическое лечение (удаление пораженного очага).
Диета при увеличении поджелудочной
Соблюдение диеты обязательно
При увеличении поджелудочной железы лечение обязательно должно включать специальную диету. Если признаки основного заболевания не сопровождаются нарушениями работы ЖКТ, назначается диета №5 по Певзнеру.
Что нужно делать и как питаться при такой диете? Основные принципы диеты для лечения поджелудочной железы гласят:
- Дробное питание – это самое главное. Есть нужно 5-6 раз в день (3 полноценных приема пищи + 2-3 полезных перекуса).
- Процент белков и углеводов в меню должен быть стандартным, объем жиров – резко ограничить. В приоритете – клетчатка и пектин.
- Холодные и горячие блюда есть нельзя, чтобы не вызвать симптомы раздражения поджелудочной. Вся еда – только теплая.
- Твердую пищу тоже следует ограничивать. Блюда лучше готовить в протертом виде (кашки, супы-пюре, протертое мясо и т.д.).
- Овощи и фрукты стараться есть свежими, никакой пассеровки и зажарки.
Только натуральные сладости
При такой диета основа меню – это суп на нежирном бульоне. Разрешается нежирная свинина, курица, нежирная рыбка. Молочные продукты обезжиренные, около 200 гр в сутки. Можно кашки, хлеб подсушенный, мучные изделия – несдобные. На десерт – только натуральные сладости. Это варенье, зефир, пастила, мед, мармелад.
Под запретом все жареные, копченые и острые блюда, жирное мясо и рыба, консервы. Не рекомендуются бобовые и грибы. Щавель, лук, редиску и чеснок из меню придется вычеркнуть. Фабричные сладости, сдобу, газировку и алкоголь также нельзя.
Увеличение поджелудочной – проблема серьезная, но своевременное лечение поможет вылечить основную причину и снять неприятные симптомы. Поэтому очень важно прислушиваться к собственному организму и при малейших сигналах о неполадках в поджелудочной обращаться к врачу.
Поделитесь с друзьями:
healthyorgans.ru
Симптомы диффузных изменений органов
Признаки гепатомегалии, диффузных изменений печени и поджелудочной железы можно обнаружить во время ультразвукового обследования. Однако без наличия клинической картины болезни, которая ими сопровождается, пациенты не обращаются за помощью. На консультации обычно присутствуют больные с выраженными клиническими признаками нарушений работы печени и гепатобилиарного тракта, а также поджелудочной железы.
Симптомы, которые чаще всего становятся причиной обследования и выявления патологий этих органов:
Симптомы стеатоза печени
- болезненные ощущения, которые локализуются в правом или левом подреберье, могут отдавать в спину, лопатку либо шею;
- тошнота и рвота;
- общая слабость и повышение температуры тела;
- изжога;
- ощущение горечи во рту;
- расстройства стула;
- головные боли и головокружение.
Клетки паренхимы печени и поджелудочной железы вырабатывают секреты, необходимые для полноценного переваривания пищи. Из-за нарушений работы органов пищеварительный процесс усложняется, питательные вещества усваиваются хуже. Поэтому все признаки диффузных изменений чаще всего проявляются после нарушения диеты и употребления большого количества вредной пищи. Вскоре после приема жирных, жареных продуктов или алкоголя больной начинает ощущать резкую или тупую боль в животе, которая может быть свидетельством гепатита или холангита.
Возможные формы патологии Эхопризнаки диффузных изменений строения печени и поджелудочной железы могут отличаться по характеру и тяжести. В связи с этим разработана специальная классификация. Она позволяет врачу понять, насколько ярко проявляются симптомы болезни. Выделяют несколько форм поражения этих органов:
- незначительные — часто встречаются среди взрослого населения при неправильном питании, могут указывать на воспалительные заболевания на начальных этапах;
- умеренные диффузные изменения — проявляются при хроническом поражении печени и поджелудочной, вызванном вредной пищей или алкоголем, некоторыми заболеваниями желудочно-кишечного тракта;
- сильные изменения — являются симптомом сахарного диабета, гепатозов или гепатитов, ожирения или онкологических процессов.
Пациенты, у которых определяют диффузные изменения структуры органов, чаще всего обращаются с жалобами на боль в животе
По характеру диффузных изменений можно определить, какие патологические процессы происходят в паренхиме органа. Они проявляются схожими симптомами, но требуют разной схемы лечения. Так, для поджелудочной железы характерны:
- умеренное уплотнение ткани с увеличением органа в размере — признак острого панкреатита;
- уменьшение плотности тканей — симптом хронического воспаления железы;
- липоматоз — появление жировых вкраплений, жировая дистрофия органа.
Ультразвуковое исследование — это только один из методов диагностики. Не менее важным является клинический и биохимический анализы крови, а также дополнительные обследования. При подозрении на онкологию обязательно назначают КТ или МРТ. Эти методы позволят визуализировать внутренние органы даже в том случае, если доступ к ним при помощи УЗ-датчика затруднен. Окончательный диагноз можно поставить только на основании результатов всех возможных исследований.
Симптомы раковых заболеваний
При раке поджелудочной больной ощущает следующие симптомы:
- ухудшение пищеварения;
- снижение веса;
- нехватка сил для ведения привычного образа жизни;
- боли в эпигастрии и под ребрами, причем болезненные ощущения усиливаются в ночное время.
Рак печени в самом начале часто путают с другими болезнями, поскольку в этот период симптомы специфическим характером не обладают. По мере роста опухоли появляются следующие признаки:
- боль четко локализуется в правом подреберье;
- повышается газообразование;
- на фоне дефицита ферментов возникает диспепсия (недостаточное всасывание питательных веществ);
- пропадает аппетит;
- больного мучает рвота и жидкий стул, чувство «распирания»;
- появляются отеки;
- периодически возникают признаки механической желтухи;
- температура тела длительное время держится в пределах 37,1 – 380.
Причины диффузных патологий печени и поджелудочной
Несмотря на различие в диагнозах, причины патологий печени и поджелудочной железы могут быть схожими. Эти органы взаимосвязаны между собой как функционально, так и анатомически, поэтому их болезни часто проявляются в комплексе. Это могут быть панкреатиты, гепатиты, жировые дистрофии и другие отклонения от нормы.
Причины таких изменений могут врожденными или приобретенными. Самые распространенные из них:
- нарушение питания, злоупотребление жирной и жареной пищей;
- алкогольная зависимость — регулярное употребление даже незначительных доз алкоголя сказывается на состоянии печени и поджелудочной;
- любые интоксикации и отравления — пищевые, медикаментозные, парами химикатов, сюда же можно отнести и укусы ядовитых животных и насекомых;
- вирусные, бактериальные, паразитарные заболевания;
- формирование камней в гепатобилиарной и мочевыделительной системах.
Заболевания могут быть острыми и хроническими. Острое воспаление, которое сопровождает недавнее отравление, менее опасно, поскольку не успевает повредить большую поверхность функциональной ткани. При его переходе в хроническую стадию количество здоровых клеток уменьшается, поэтому можно заметить снижение плотности паренхимы органов. В первую очередь необходимо убедиться в отсутствии новообразований — для этого УЗ-диагностики может быть недостаточно.
Первое, что рекомендуется в качестве лечения, — полностью исключить жиры животного происхождения из рациона
Гепатомегалия печени у детей
Гепатомегалия у детей связана, прежде всего, с определенными видами аутоиммунных процессов, поствакционным состоянием или нарушением питания. Помимо этого, особое внимание нужно обратить на работу сердечно-сосудистой системы у малыша.
Диффузные изменения встречаются у людей вне зависимости от гендерной структуры и возрастных показателей. Подобная патология встречается и в детском возрасте, развивается при желтухе либо каких-либо других болезней.
Причины:
- Ненадлежащая экология;
- Плохое питание;
- Пагубные привычки провоцируют изменения внутри печени;
- Генетическая предрасположенность.
Выявить фактор, установить окончательный диагноз и утвердить эффективную терапию возможно лишь после всестороннего исследования ребенка.
При появлении данных симптомов рекомендовано немедленное обращение к соответствующим специалистам: педиатру, инфекционисту, гастроэнтерологу или гепатологу.
При возрастной физиологической гепатомегалии у детей, лечение не производится. В случаях патологической гепатомегалии, исходя из данных обследования ребёнка, лечащий педиатр назначает соответствующую терапию, направленную на устранение провоцирующего фактора данного заболевания.
Например, при паразитарных инфекциях назначаются противоглистные препараты, при аутоиммунных нарушениях – гормональные средства, при отравлениях и интоксикациях проводится выведение токсинов из организма, при врождённых аномалиях развития назначается оперативное вмешательство.
Также при увеличении печени у детей в качестве дополнительного мероприятия в комплексном лечении назначается диета «Стол №5», уменьшающая функциональную нагрузку на повреждённый орган.
Данная диета включает овощи, фрукты, нежирное мясо, рыбу, приготовленные на пару, соблюдение водного режима (компоты, морсы) и исключает употребление солёных, консервированных, острых, жареных блюд, газированных и кофейных напитков.
Другие методы диагностики при выявлении диффузных изменений
Печень и поджелудочная железа не полностью доступны для ультразвукового датчика. Они скрыты другими внутренними органами: печень — расположена за реберной стенкой, поджелудочная — за желудком и кишечником. Однако есть дополнительные способы их исследования, которые позволят получить более полную картину их состояния:
- общий анализ крови — укажет на наличие воспалительных процессов в организме;
- биохимический анализ крови — определит активность специфических ферментов, которые являются диагностическим критерием оценивания печени и поджелудочной;
- ренген — по необходимости;
- МРТ, КТ — в основном при подозрении на новообразования;
- исследование биоптата печени.
Лечение народными средствами
Чтобы заместить экзокринную недостаточность для лечения лечащим врачом прописывается Панкреатин. Рекомендованы также народные методы избавления от проблемы. Для этого используют разные настойки на травах, чистка печени проводится овсом, березовыми почками, мятой и плодами шиповника.
Рецепты для лечения диффузных нарушений.
- Мед в тыкве – берется овощ небольшого размера, достают семечки и наполняют медом. Затем его настаивают в темном месте около 20 дней. Пить жидкость 3 раза в сутки по небольшой ложке.
- Брусничная настойка – для лекарства берут листья, можно высушенные либо свежие. Для приготовления средства на литр воды бросают в кастрюлю пригоршню растения и кипятят около 20 минут. Охладив напиток пить в сутки по 250 мл.
Поскольку диффузные превращения поджелудочной и печени относят к серьезным признакам, требуется своевременная их коррекция либо лечение.
Заболевания поджелудочной затрагивают все функции пищеварительных органов, в том числе и печени. Наиболее часто в виде осложнений панкреатита (воспаление поджелудочной железы) на УЗИ выявляется гепатомегалия и диффузные изменения в печени. Давайте разберёмся, что это такое, и опасны ли эти состояния для здоровья человека.
Методы лечения и профилактики
Лечение диффузных изменений печени и поджелудочной железы назначается индивидуально. Курс терапии может включать диету и прием некоторых групп медикаментов, при серьезных диагнозах — оперативное вмешательство. В период лечения необходимо полностью отказаться от жирной и жареной пищи, алкоголя и других продуктов, которые могут спровоцировать очередное обострение. Также может понадобиться прием следующих групп препаратов:
- анальгетиков — при выраженном болевом синдроме;
- спазмолитиков — для устранения спазматической боли;
- антибиотиков — при подозрении на бактериальную инфекцию или для ее профилактики;
- противовоспалительных средств;
- специфических противовирусных препаратов — при вирусных гепатитах.
Диффузные изменения печени и поджелудочной железы — это комплекс отклонений от нормы, которые могут быть отмечены во время ультразвукового исследования. Эти данные используются для постановки диагноза совместно с результатами других исследований. Лечение будет отличаться в зависимости от типа поражения органа, его тяжести, возраста пациента и сопутствующих симптомов.
Диета при гепатомегалии печени
Для нормальной работы печени требуется, чтобы в организме содержалось достаточное количество сахара. И предпочтительнее фруктовый сахар.
В осеннюю пору нужно стараться в течение одного месяца ежедневно съедать 200 г винограда и более. В нем содержится калий, что укрепляет печень. Сладкие фрукты и овощи можно употреблять в любом виде – сырыми, вареными, тушеными. Крайне полезна тыква. Зимой предпочтительнее сухофрукты – инжир, чернослив, курага, изюм и т.п.
Чтобы улучшить работу печени можно воспользоваться конкретными видами комнатных растений, например, агавой. Листья среднего размера срезаются, ножом измельчаются, после чего полученную зеленую массу нужно залить стаканом кипяченой остывшей воды, настоять в течение 6 часов и процедить.
Употреблять следует трижды в день по одной столовой ложке. Алоэ, являющееся лекарством ото всех недугов, при заболеваниях печени и желчного пузыря противопоказано.
Когда диагностированы диффузные изменения следует изъять:
- Жирные сорта птицы, рыбы, мяса;
- Жареное мучное;
- Жареные, отварные яйца;
- Субпродукты;
- Бульоны на грибной, мясной, рыбной основе;
- Свежую выпечку;
- Окрошку;
- Молоко и молочнокислые продукты с большим процентом жирности;
- Острую, жареную, жирную, копченую пищу;
- Консервы;
- Пирожные из крема, конфеты из шоколада, мороженое;
- Зеленый лук, шпинат, редиску, грибы, чеснок, щавель;
- Колбасные изделия;
Еда должна быть теплой либо несколько горячей.

Утверждают «диету №5», которая должна восстановить функции печени, желчи, щадящим образом воздействует на ЖКТ. В диете предусмотрено нужное число белков, углеводов, ограниченное число жиров. От следования ей зависит состояние в целом и выздоровление.
Вопрос-ответ
Что значит диффузные изменения в печени и поджелудочной железе?
Диффузные изменения печени и поджелудочной железы, выявленные на УЗИ, — это сигнал, который нельзя игнорировать. Они могут указывать на жировой гепатоз печени или липоматоз поджелудочной железы — состояния, требующие своевременной диагностики и коррекции.
Как лечить гепатоспленомегалия?
Гепатоспленомегалия не требует специфической терапии. Пациенту подбирают программу лечения основного заболевания, которая в зависимости от этиологического фактора может включать противовирусные и противопаразитарные средства, желчегонные препараты, диуретики и кардиотропные лекарства, цитостатики и иммуносупрессоры.
Можно ли вылечить диффузные изменения печени?
Печень хорошо поддается лечению и в большинстве случаев полностью восстанавливает и структуру, и функции, при условии, что вовремя обнаружена проблема и начато лечение!
Нужно ли лечить диффузные изменения поджелудочной железы?
Важно понимать, что если такие изменения обнаружены, это не обязательно означает болезнь. Однако без должного внимания или лечения они станут основой для развития серьезных заболеваний органа.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям печени и поджелудочной железы. Это поможет выявить возможные проблемы на ранней стадии и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свой рацион. Употребление здоровой пищи, богатой витаминами и минералами, а также ограничение жирной и жареной пищи может значительно улучшить состояние печени и поджелудочной железы.
СОВЕТ №3
Избегайте злоупотребления алкоголем и контролируйте уровень стресса. Оба фактора могут негативно сказаться на здоровье органов пищеварения, поэтому важно находить способы расслабления и поддерживать умеренность в потреблении алкоголя.
СОВЕТ №4
Следите за уровнем физической активности. Регулярные физические нагрузки помогают поддерживать нормальный вес и улучшают обмен веществ, что положительно сказывается на состоянии печени и поджелудочной железы.