В клинической диагностике гастроскопия желудка считается одним из самых доступных и информативных видов исследований верхних отделов ЖКТ. Процедура ФГДС — это одна из разновидностей эндоскопического осмотра, которая расшифровывается как фиброгастродуоденоскопия.
С ее помощью проводится проверка желудка, а также осматривается полость двенадцатиперстной кишки с входящими в нее структурами гепатобилиарного тракта — большого сосочка или БСДК двенадцатиперстной кишки, который представляет собой устье панкреатического и желчного протока, открывающегося в кишечник.
ФГДС: что это такое
Под понятием ФГДС желудка гастроэнтерологи подразумевают комплексный осмотр слизистых оболочек верхних отделов пищеварительного такта, кроме пищевода. Хотя нередко в момент, когда проводится гастроскопия желудка, врач осматривает и его. Процедура ФГДС выполняется с помощью эндоскопического оборудования, которое содержит гибкие управляемые элементы. Благодаря им врач имеет больше возможностей, чтобы провести более полное и качественное обследование желудка на ФГДС.
В целом классическая ФГДС и гастроскопия — это одно и то же исследование. Для пациента нет никакой разницы в ощущениях и результате. Видимые отличия заметны только специалисту: он может задать направление концу трубки фиброгастроскопа, чтобы более детально осмотреть внутренние поверхности органов.
Современная гастроскопия предлагает пациентам разнообразные виды гастроскопии:
- обзорная диагностическая ФГДС с осмотром БДС (большого дуоденального сосочка) и желудка — назначается при подозрении на воспалительные процессы слизистых оболочек;
- диагностическая ФГДС с уреазным тестом — назначается при язвенной болезни, а также при гастрите;
- диагностическая ФГДС с измерением кислотности пищеварительного секрета — назначается при некоторых видах гастрита, язвенной болезни и рефлюксе;
- диагностическая процедура с забором частиц слизистых оболочек для проведения микроскопии или гистологии — используется при новообразованиях в желудке, подозрении на инфекционный гастрит и язву, спровоцированную хеликобактер;
- диагностическо-лечебная гастроскопия — назначается при необходимости установить источник кровотечения, и ликвидировать его, а также позволяет обнаружить инородные предметы и извлечь их.
Также направление на ФГДС получают пациенты, которых беспокоит 12-перстная кишка. Проблема может быть с желчевыводящей системой или поджелудочной железой, но единственным способом провести анализ выделяемого через БСДК секрета является именно гастроскопия.
Важно! Помимо состояния слизистых оболочек фиброгастродуоденоскопия позволяет оценить состояние и функционирование клапанов (сфинктеров) пищевода, желудка и 12-перстной кишки.
ФГДС желудка является важным диагностическим методом, который позволяет врачам оценить состояние слизистой оболочки желудка и выявить различные патологии. Врачи отмечают, что нормальные результаты исследования свидетельствуют о здоровом состоянии органа, без признаков воспаления, эрозий или опухолей. Однако при наличии таких симптомов, как боли в животе, изжога или тошнота, ФГДС становится незаменимым инструментом для диагностики заболеваний, таких как гастрит, язва или рак. Специалисты подчеркивают, что раннее выявление патологий значительно увеличивает шансы на успешное лечение. Важно, чтобы пациенты не игнорировали рекомендации врачей и проходили обследование при первых признаках дискомфорта.
Срок годности гастроскопии перед операцией
Срок действия анализов и обследований № n/n Список анализов и обследований Срок годности 1 Общий клинический анализ крови 14 дней 2 Общий клинический анализ мочи 14 дней 3 Анализ крови на время свертывания, длительность кровотечения 14 дней 4 Биохимический анализ крови: общий белок, общий билирубин, холестерин, АСТ, АЛТ, мочевина, креатинин, электролиты крови, глюкоза, гликозилированный гемоглобин, протромбиновый индекс 1 мес. 5 Электрокардиограмма 14 дней 6 Заключение специалистов (терапевт, эндокринолог, кардиолог, нефролог) 14 дней 7 Реакция Вассермана (RW), ВИЧ, маркеры гепатита (HCV, HbsAg) 3 мес. 8 Рентгенография (флюорография) органов грудной клетки, придаточных пазух носа, холтеровское мониторирование, эхокардиография 6 мес.


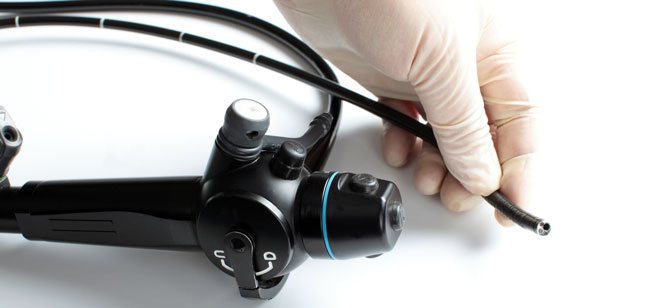
Как делают ФГДС
Пациенту проводят гастроскопию в условиях амбулатории, то есть госпитализация не требуется. Для этого используют эндоскопическое устройство фиброгастроскоп, состоящий из тонкой длинной трубки. На одном ее конце располагается камера и источник света. Сигнал с визуализирующего устройства передается по специальному волокну, расположенному внутри трубки. Там же находится канал для медицинских (хирургических) инструментов, посредством которых в ходе прохождения гастроскопии врач может устранить некоторые проблемы.
На другом конце трубки располагается оптические устройство (своеобразный глазок, в который может смотреть эндоскопист) и вращающаяся ручка, которую используют, чтобы задать направление конечной части фиброгастроскопа. Здесь же располагаются тонкие кабели, соединяющие эндоскопическое устройство с монитором. На него выводится увеличенное в несколько раз изображение, захваченное камерой.
Полезно знать! Из-за крупных размеров трубки фиброгастроскопа делают гастроскопию желудка через рот.
Перед началом ФГДС желудка врач проводит местное обезболивание корня языка и задней части глотки, чтобы пациент не чувствовал дискомфорта при введении устройства. После того, как препарат подействует, пациента укладывают на кушетку на левый бок и просят его зажать в зубах специальный загубник. Он предотвратит рефлекторное сжимание челюсти, пока будет проводиться исследование желудка. После этого врач начинает проведение гастроскопии в соответствии с составленным планом.
Последовательность действий будет зависеть от целей процедуры:
- Обзорная диагностическая ФГДС подразумевает медленное введение трубки гастроскопа сначала в желудок, а затем в 12-перстную кишку. Во время продвижения врач осматривает поверхности, фиксирует изменения (делает увеличенные фото) и завершает диагностику.
- Диагностическая ФГДС с забором биоматериала и замером важных показателей (кислотность, уреазный тест, биопсия) несколько отличается от того, как делают гастроскопию обзорную. По мере проникновения в полости желудка и 12-перстной кишки врач сначала осматривает слизистые оболочки, а затем отщипывает фрагмент слизистой, берет для анализа мазок или измеряет концентрацию кислоты или уреазы в пищеварительном секрете. После полного осмотра и взятия необходимых проб со всех или некоторых участков врач завершает процедуру.
- Лечебно-диагностическая ФГДС подразумевает не только обнаружение патологических участков на слизистой, но и устранение новообразований, ушивание отверстий, коагуляцию сосудов и раневых поверхностей, извлечение инородных тел. Это наиболее сложная и продолжительная процедура из всех разновидностей ФГДС.
В ходе исследования врач периодически нагнетает воздух, который растягивает стенки желудка и 12-перстной кишки. Это делается для того, чтобы можно было лучше рассмотреть слизистые оболочки. Без подачи воздуха стенки органов имеют довольно глубокие складки, в которых могут скрываться патологические новообразования: язвы, очаг эрозий, полипы и инородные предметы.
По окончании процедуры врач заполняет бланк, в котором указывает, какие изменения обнаружены. Этот документ передается гастроэнтерологу для постановки диагноза.


ФГДС желудка — это важный диагностический метод, который позволяет врачам оценить состояние слизистой оболочки и выявить возможные патологии. Многие пациенты отмечают, что процедура может вызывать дискомфорт, но ее информативность оправдывает временные неудобства. Нормальные результаты ФГДС свидетельствуют о здоровом состоянии желудка, тогда как наличие воспалений, эрозий или опухолей может указывать на серьезные заболевания. Люди часто делятся своими впечатлениями о том, как важно не игнорировать симптомы, такие как боли в животе или изжога, и проходить обследование вовремя. Обсуждая результаты, пациенты подчеркивают, что ранняя диагностика значительно увеличивает шансы на успешное лечение. Важно помнить, что только квалифицированный врач может правильно интерпретировать данные исследования и назначить необходимую терапию.
Подготовка к процедуре
После просмотра окончательного результата обследования происходит постановка диагноза, который может подтверждаться или опровергаться в ходе подробного изучения анализов. Особенно значимая роль отводится подготовительному этапу. К примеру, необходимо изучить особенности временного промежутка при переваривании пищи.
При ФГДС последний прием пищи должен быть не позднее 6 часов. Допускается отварное мясо, вода, молочные продукты. Перед проведением процедуры разрешено пить только воду, но только за пару часов до самой операции. Кроме того, допускается прием назначенных лекарственных препаратов, только предназначенных для рассасывания, можно проходить ультразвуковые исследования, пить сладкий чай.
Сам процесс исследования подразумевает 2 вида: через носовую или ротовую полость пациента. Необязательным является нахождение в момент операции под воздействием наркоза. От него можно отказаться. Весь процесс не занимает длительное время. При вмешательстве через ротовую полость длительность составит около 10 минут, а через носовую – намного меньше.
Эзофагогастродуоденоскопия предусматривает прием пищи накануне в вечернее время, не позднее 8 часов до операции. В рацион разрешается включать только легкие продукты, которые не затруднят переваривание. После 8 часов употребление молочных продуктов запрещено. Наутро можно лишь выпить небольшое количество воды.
После проведения процедуры можно принимать пищу и напитки только по истечении 10 минут и после избавления от чувства кома в горле. Но лучше всего это делать через 1-2 часа. При проведении биопсии, сразу после ее завершения можно употреблять внутрь относительно теплую еду, а от холодной и слишком горячей стоит отказаться.
Кроме того, данная процедура характеризуется некоторыми неприятными ощущениями, которые выражаются в сухости горла и першении. Амбулаторная форма заболевания предполагает, чтобы пациент находился на месте несколько минут, пока действует наркоз.
Перед проведением исследований органов ЖКТ с помощью эндоскопа больному следует подготовиться:
- за 2 дня до процедуры не следует принимать алкоголь, есть орехи, семечки, шоколадные кондитерские изделия, острые и копчёные блюда;
- в день проведения исследования не принимать медицинские препараты;
- за 10 – 12 часов перед осмотром нежелательно есть, но за пару часов до процедуры выпить некрепкий сладкий чай или негазированную воду;
- нежелательно также курение в день мероприятия.
Исследование желудка
Сколько по времени длится гастроскопия
Средняя длительность ФГДС зависит от нескольких факторов: правильной подготовки, квалификации и опыта врача эндоскописта, вида гастроскопии. Продолжительность обзорной процедуры гастроскопии желудка составляет не более 5 минут, но могут быть отклонения в большую или меньшую сторону. Например, при плохой подготовке у пациента могут возникнуть трудности при введении эндоскопического устройства: появится тошнота, которая замедлит продвижение фиброгастроскопа.
Также при проведении ФГДС с целью диагностики длительность процедуры может увеличиться из-за обнаружения очагов кровотечения или инородных предметов. Чаще всего специалист принимает решение устранить проблему в рамках одной процедуры, на что ему потребуется от 5 до 7 минут, а в целом обследование занимает 10-15 минут. Такая же продолжительность у ФГДС желудка с биопсией или тестами.
Дольше всего длится процедура лечебно-диагностической гастроскопии, особенно если врачу предстоит удалять доброкачественные новообразования или ушивать перфорации в стенках органов. Весь процесс может занять до 20 минут, а в особо тяжелых ситуациях до 45 минут.
Важно! О том, сколько будет длиться ФГДС, можно заранее узнать у врача. Однако в любом случае стоит настроиться, что обследование займет на несколько минут меньше, чем было озвучено врачом, так как специалисты склонны указывать максимально возможные показатели.
Как подготовиться к ЭГДС
Нужно понимать, что перед ЭГДС важна подготовка к исследованию, которая будет зависеть от её особенностей – от того, требуется ли биопсия, от выбора наркоза и других.
Подготовка к эзофагогастродуоденоскопии зависит и от времени, на которое назначили осмотр, образа жизни пациента. Иногда процедура приводит к негативным проявлениям, врач обязательно должен сообщить об этом больному.
Анализы
Свести вероятность возникновения осложнений после процедуры несложно, сдав заранее ряд анализов, к которым относятся:
- общий анализ крови;
- коагулограмма;
- ЭКГ (для больных с проблемами в работе сердца и сосудов).
Иногда может понадобиться определение группы крови и резус-фактора пациента. Необходимо также убедиться в том, что человек не болен гепатитами В или С, а также не инфицирован ВИЧ.
Что необходимо врачу знать о пациенте
Перед ЭГДС врач обязательно уточнит у пациента несколько важных моментов, связанных с его здоровьем, игнорировать которые нельзя, иначе не удастся избежать осложнений.
В первую очередь, больной должен сообщить доктору о приеме лекарств, как чувствует себя в целом. Специалистов особенно интересует наличие проблем в работе сердечно-сосудистой системы.
Режим питания перед обследованием
Для получения точных данных обследования, а также во избежание негативных последствий, за 3 суток до ЭГДС следует отказаться от продуктов, которые:
- перевариваются долго – жирные мясо и рыба, орехи, грибы;
- провоцируют метеоризм – молочная продукция, бобовые, свежие овощи и фрукты, чёрный хлеб;
- раздражают слизистую оболочку – колбасы, приправы, алкоголь.
На период подготовки к исследованию в рацион рекомендуется включить такие продукты, как:
- варёные и тушёные овощи;
- протёртые каши;
- лёгкие бульоны;
- нежирная рыба, мясо, приготовленные на пару.
Эзофагоскопия (подготовка к исследованию зависит и от времени его проведения) чаще всего назначается на утро. Пациенту завтракать нельзя, исключаются и напитки.
Если исследование будет проводиться в первой половине дня, то накануне разрешается лёгкий ужин, который может включать:
- запеканку из творога;
- овощи, приготовленные на пару или тушёные;
- протёртую кашу;
- куриное суфле.
Есть можно строго до 22:00. Затем разрешается только употребление жидкости. Медикаменты принимают вечером, утром этого делать нельзя. При необходимости нужное лекарство может быть введено инъекционно.
Когда диагностика предстоит во второй половине дня, завтракать можно. Важно, чтобы интервал между приёмом пищи и процедурой составил не меньше 8 часов.
Для удобства можно воспользоваться следующей памяткой.
| Время процедуры | Время последнего приёма пищи |
| После обеда | 6:00 |
| Конец рабочего дня | 8-9:00 |
| Вечер | 10-11:00 |
Можно ли пить воду и другие напитки
Напитки, которые можно употреблять перед ЭГДС:
- травяные настои;
- кисель;
- компот из сухофруктов.
За сутки до обследования следует пить подогретые напитки.
Категорически запрещено пить спиртное, газированную воду, ярко окрашенные соки. Лучше отказаться от крепкого чая и кофе. За три часа до начала осмотра пить нельзя.
Можно ли курить
Сигаретный дым раздражающе воздействует на пищеварительный тракт. Накануне диагностики курить запрещается, поскольку это усложняет проведение процедуры и может привести к ошибочным результатам.
Психологический настрой
Один из важнейших факторов, влияющий на ход процедуры, – психологический настрой обследуемого. Многие боятся глотать зонд, поэтому ищут поводы, чтобы отказаться от ЭГДС.
Врач должен убедить пациента, что проведение такой диагностики в его случае необходимо, поскольку поможет оценить состояние, поставить верный диагноз и подобрать метод лечения.
Больному будет проще, если ему подробно расскажут о ходе процедуры, тогда он сможет подготовить себя. Во время обследования нужно расслабиться и отвлечься, но внимательно слушать всё, что говорит врач.
Если страх перед процедурой непреодолим, специалист предлагает провести её под общим наркозом.
Что взять на процедуру
Для лечебно-диагностического осмотра нужно взять с собой:
- чистую пелёнку (можно одноразовую);
- бахилы или сменную обувь;
- полотенце;
- документы – направление на ЭГДС, результаты предыдущего обследования (при наличии), амбулаторную карту.

Непосредственно перед началом процедуры следует снять с шеи украшения, платок или галстук, очки. Изъять нужно также вставную челюсть или съёмные протезы.
Что показывает ФГДС или какие заболевания диагностируются
Диагностика методом ФГДС может выявить органические патологии, инфекции, воспалительные и деструктивные процессы, функциональные нарушения всех структур и тканей, находящихся внутри желудка и 12-перстной кишки. В диагностической практике гастроскопия желудка с легкостью определяет следующие патологии:
- недостаточность сфинктера кардии при эзофагите и рефлюксе;
- гастрит пилорического или дистального участка слизистой оболочки желудка;
- атрофия или гипертрофия слизистой оболочки желудка;
- эрозивные или язвенные поражения;
- прободение (разрыв стенки) желудка;
- доброкачественные наросты (полипы) в желудке.
Также в ходе ФГДС обследования врач осматривает 12-перстную кишку, в которой также видно малейшие изменения: гиперемированные участки, свидетельствующие о раздражении, воспалении или эрозивном процессе, язвы, инородные тела. Если цель диагностики состоит в выяснении причин изжоги, гастроскопия может показать недостаточность сфинктера, разделяющего желудок и 12-перстную кишку. Как правило, смотрят на ФГДС и на состояние большого дуоденального сосочка, по которому можно определить дисфункции гепатобилиарного тракта.
В перечень того, какие болезни выявляет ФГДС, входят анатомические аномалии: врожденный или приобретенный стеноз пищевода, одного или нескольких сфинктеров. Нередко с помощью этого вида диагностики определяют варикозное расширение вен пищевода, которое не проявляется какими-либо неприятными симптомами.
Важно! Даже если гастроскопия показала полное отсутствие патологических процессов в пищеварительном тракте, результат будет считаться полезным, так как некоторые гастроэнтерологические симптомы имеют исключительно психосоматическую составляющую. В этом случае лечением пациента будет заниматься невролог или психиатр, а не гастроэнтеролог.
Причины рака фатерова сосочка
Причины возникновения опухоли точно не выяснены. Специалисты отмечают, что определенное значение имеет наследственная предрасположенность – заболевание нередко диагностируется в семьях, члены которой страдают семейным полипозом. Кроме того, у некоторых пациентов выявляется генетическая мутация K-ras. Установлено, что неоплазия может развиться в результате малигнизации аденомы фатерова соска. В список факторов риска также включают хронический панкреатит и заболевания гепатобилиарной системы.
Источником рака большого дуоденального сосочка являются трансформировавшиеся клетки эпителия слизистой двенадцатиперстной кишки, панкреатического протока либо общего желчного протока. Для новообразования характерен медленный экзофитный рост. По внешнему виду неоплазия напоминает папиллому, разрастание грибовидной формы или в виде соцветья цветной капусты. Реже выявляются эндофитные формы. При экзофитных формах рака большого дуоденального сосочка желтуха чаще ремиттирующая, при эндофитных – постоянная. Диаметр узла при его хирургическом удалении в среднем составляет 3 мм.
При микроскопическом исследовании выявляются клеточные скопления и отдельно лежащие эндокринные клетки веретенообразной, треугольной и цилиндрической формы. Число эндокринных клеток уменьшается по мере снижения уровня дифференцировки неоплазии. Обычно рак большого дуоденального сосочка прорастает общий желчный проток, возможно также поражение поджелудочной железы и стенки двенадцатиперстной кишки, лимфогенное и отдаленное метастазирование. Лимфогенные метастазы обнаруживаются у 21-51% больных. Отдаленные вторичные очаги выявляются достаточно редко. Обычно поражается печень, реже – кости, головной мозг, легкие и надпочечники.
Рак большого дуоденального сосочка может полностью обтурировать просвет желчного протока, реже выявляется стеноз. Даже при частичном сдавлении из-за отечности слизистой возникают грубые расстройства оттока желчи, становящиеся причиной развития механической желтухи. Появляется билиарная гипертензия, сопровождающаяся дилатацией желчевыводящих путей и протоков поджелудочной железы. Кишечная непроходимость развивается очень редко. При распространении процесса возможно прорастание стенки кишечника и распад неоплазии с развитием внутреннего кровотечения.
Первым проявлением болезни часто становится механическая желтуха, возникшая на фоне соматического благополучия. Вначале желтуха обычно перемежающаяся, нормализация биохимических показателей крови обусловлена уменьшением отека в области стенозированного желчного протока. При прогрессировании рака большого дуоденального сосочка желтуха становится более стойкой, изменение цвета кожи выявляется после интенсивных болей, сопровождающихся ознобами и проливными потами. Пациенты жалуются на выраженный зуд. Интермиттирующий характер желтухи на поздних стадиях (выявляется в 51% случаев) обусловлен распадом рака большого дуоденального сосочка, сопровождающегося временным восстановлением проходимости желчного протока.
При пальпации определяется гепатомегалия. У 60% пациентов под нижним краем печени прощупывается увеличенный желчный пузырь (симптом Курвуазье). При продолжительной обтурации желчевыводящих путей возникают цирроз печени и хронический панкреатит. При инвазии рака большого дуоденального сосочка в стенку кишечника и последующем распаде опухоли возможны кровотечения (острые массивные либо повторяющиеся незначительные) с развитием анемии. При региональном метастазировании отмечается изменение болевого синдрома.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся стеноз либо обструкция панкреатических протоков, из-за которых в ЖКТ перестают поступать ферменты, необходимые для расщепления белков и жиров. Нарушение проходимости общего желчного протока еще больше усугубляет расстройства всасывания жиров и ухудшает всасываемость витаминов. Снижение веса и авитаминоз становятся причиной адинамии.
У больных раком большого дуоденального сосочка часто наблюдаются поносы, сопровождающиеся вздутием и болями в животе. Каловые массы зловонные, глинисто-серые. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается изменение характера болевого синдрома. На поздних стадиях определяются истощение и расстройства функций органов, пораженных отдаленными метастазами.
Постановка диагноза сопряжена с существенными затруднениями из-за неспецифичности симптоматики. В процессе диагностики онколог ориентируется на жалобы, данные объективного осмотра, рентгенографии, чреспеченочной или внутривенной холангиографии, дуоденального зондирования, фиброгастродуоденоскопии и других исследований. При желтухе определяется высокий уровень билирубина с преобладанием прямой фракции, стеркобилин в кале отсутствует. На поздних стадиях рака большого дуоденального сосочка выявляется анемия.
Достаточно достоверным исследованием является дуоденальное зондирование, при проведении которого часто удается обнаружить кровь в дуоденальном содержимом. Иногда в ходе этого исследования выявляются клетки неоплазии и ферменты поджелудочной железы. Рентгенографическими признаками рака большого дуоденального сосочка являются неровность контуров либо дефект наполнения в зоне внутренней стенки двенадцатиперстной кишки, а также отсутствие проходимости либо деформация желчного протока в зоне, приближенной к фатеровому соску.
При проведении фиброгастродуоденоскопии обнаруживают опухолевидное образование и выполняют эндоскопическую биопсию подозрительного участка. В некоторых случаях диагноз рака большого дуоденального сосочка не удается установить при помощи стандартных методик, для уточнения характера патологии приходится проводить лапаротомию, рассекать фатеров сосок, осуществлять забор ткани, а затем принимать решение об объеме операции на основании данных срочного гистологического исследования. Дифференциальный диагноз осуществляют с гепатитом, раком головки поджелудочной железы и раком желчных путей.
Основным способом лечения данной патологии является оперативное вмешательство, которое, в зависимости от распространенности процесса, может быть радикальным либо паллиативным. Группа паллиативных операций включает в себя около десяти различных вариантов анастомозов, позволяющих восстановить отток желчи в пищеварительный тракт либо (реже) предотвратить сдавление двенадцатиперстной кишки растущим раком большого дуоденального сосочка.
Радикальная операция является тяжелым и сложным вмешательством, поэтому проводится только после тщательного отбора пациентов в соответствии со стандартами, включающими в себя допустимую степень истощения, уровень белков в крови, определенные показатели пульса и жизненной емкости легких и т. д. Больным раком большого дуоденального сосочка проводят гастропанкреатодуоденальную резекцию. При наличии противопоказаний к радикальному вмешательству выполняют условно радикальные операции: папиллэктомию, дуоденэктомию либо экономную панкреатодуоденальную резекцию. Радиотерапия и химиопрепараты при раке большого дуоденального сосочка малоэффективны.
Клиническое течение рака большого дуоденального сосочка подразделяют на дожелтушный и желтушный периоды. Начало носит бессимптомный характер. Поскольку образование долго развивается и растет медленно, на ранних этапах явная симптоматика отсутствует. Его самые первые симптомы обнаруживаются тогда, когда опухоль увеличивается в размере или изъязвляется, развивается воспаление, отечность большого дуоденального соска. Такой предвестник, как болевой синдром в области правого подреберья, возникает позже.
Начальным видимым проявлением становится изменение цвета кожных покровов, что связано со сдавливанием пузырного протока и видно при первичном внешнем осмотре. Признаки желтухи на всем теле (в том числе коже и слизистых) заставляют заподозрить другие похожие патологии: холангит, холецистит (часто бывает у женщин). Чтобы отличить их, нужно тщательно изучить историю болезни.
Если желтушность появилась вследствие воспалительного процесса и отечности большого дуоденального сосочка, начинает болеть в правом подреберье, появляется температура. В области желчного пузыря пальпируется шишка (симптом Курвуазье), моча темнеет, а кал становится светлым. Обычно противовоспалительная терапия снимает отек, желтушность постепенно пропадает.
Если перекрывается вирсунгов проток поджелудочной железы, симптоматика напоминает панкреатит —- с характерными ощущениями жжения и сильной опоясывающей болью. Печень увеличивается, что определяется пальце-пальцевой перкуссией, болезненна при пальпации. В каловых массах обнаруживаются пятна жира, а при язвенных изменениях появляются следы крови.
К поздним жалобам больного относятся: слабость без физической нагрузки, интоксикация, которая выражается частым пульсом, субфебрилитетом, нарушением дыхания (одышкой), снижением веса, кахексией. Распад раковой опухоли большого сосочка приводит к кровотечению, которое смертельно опасно.
Этиология рака большого дуоденального сосочка изучена недостаточно. Есть предположение, что высокая онкопатогенность этой области связана с ее функциональными особенностями. Желчь и панкреатические ферменты, вызывающие появление онкологии, тут наиболее агрессивны.
К основным причинам возникновения онкообразования относят:
- • Возраст — болеют пожилые люди, редко образуется у подростков.
- • Наследственность. Заболевания, которые передаются по наследству и провоцируют малигнизацию (семейный полипоз), а также мутации гена, препятствующего нарушениям ДНК или способного запускать онкопроцесс (например, гена K-ras).
- • Вредные привычки (курение, алкоголь). Чаще новообразование обнаруживается у мужчин, но женский алкоголизм тоже создает предрасположенность к формированию рака большого дуоденального сосочка.
- • Нарушение питания. Голодание, диеты, которыми увлекаются девушки, приводят к авитаминозу и снижают естественную защиту слизистых и иммунитет.
- • Гельминтозы (лямблиоз, шистосомоз). Гельминты травмируют клетки слизистой, что способствует малигнизации. Ими нельзя заразиться воздушно-капельным путем, но заразны испражнения человека, попадающие в сточные воды и на предметы быта, если заразившийся не соблюдает гигиену. При лямблиозе заражение происходит при купании в прудах, через животных. Лямблии, возбудители недуга, проникают в слизистый эпителий, выстилающий большой сосочек, холедох и желчный пузырь.
- • Психосоматика — эмоциональные переживания, стрессы, переутомление.
- • Облучение.
- • Работа на химических производствах (воздействие асбеста, лакокрасочных материалов).
Больно ли делать гастроскопию
Большинство пациентов, которым назначают гастроскопию, первым делом интересуются — больно ли им будет во время процедуры ФГДС. Несмотря на то, что этот вид диагностики нельзя назвать приятным, боли как таковой во время манипуляций не будет, особенно если врач планирует обзорную процедуру. Во время нее пациент может почувствовать:
- неприятное давление на корень языка, из-за чего может возникнуть тошнота;
- распирание за грудиной во время подачи воздуха в пищеводе;
- распирание в подложечной области при подаче воздуха в желудке и 12-перстной кишке.
Единственный вид гастроскопии, когда пациенту может быть действительно больно — это ФГДС с целью удаления новообразований и взятия биопсии. К счастью, врач заранее предупреждает больного о необходимости проведения лечебных манипуляций, а затем подбирает оптимальный вариант обезболивания. В большинстве клиник такие процедуры проводят под наркозом, который полностью избавит от неприятных ощущений даже на этапе введения гастроскопа в пищевод.
Гастроскопия срок действия анализа
В дополнение к программе «Оптимум» (гинекологический стационар), данная программа содержит ультразвуковую диагностику органом мочевыделительной и половой системы, гастроскопию (ЭГДС) и колоноскопию. Срок действия результатов анализов, инструментальных методов диагностики и консультаций специалистов. Исследование Срок действия Клинический анализ крови + СОЭ 14 дней Коагулограмма 14 дней Биохимический анализ крови 14 дней Группа крови, резус-фактор пожизненно RW, HBsAg, HCV, ВИЧ 3 месяца Общий анализ мочи 14 дней ЭКГ 1 месяц УЗИ мочевыделительной системы 1 месяц УЗИ органов органов малого таза (у женщин) 1 месяц Дуплексное сканирование вен нижних конечностей 1 месяц Гастроскопия, колоноскопия 1 месяц Консультации терапевта, гинеколога 1 месяц 1. Порядок и условия оказания услуг: 1.1. Перечень исследований может быть коротким при операциях низкого риска, как например, биопсия молочной железы или операции небольших участков кожи (при удалении липомы, папилломы и пр.) и др. При таких манипуляциях очень низкий риск развития осложнений, если у пациента хорошее здоровье (нет проблем со свертываемостью крови и т. д.).
А потому о необходимости сдачи тех или иных анализов перед госпитализацией или операцией нужно проконсультироваться со специалистом. Чем регулируются сроки? Чем регулируются сроки годности анализов перед операцией? Приказ Министерства здравоохранения не оговаривает каких-либо точных периодов действия лабораторных исследований.
Но существуют общепринятые требования, которых следует придерживаться. Динамичность изменения состояния организма обязывает все результаты исследований проводить незадолго до операции или госпитализации.
Выданное после фгдс заключение в письменной форме подтверждает состояние органов пищеварения, обследованных в процессе данной процедуры. Нужно понимать, что срок действия любого анализа может быть ограничен. Так что не стоит затягивать, и как можно быстрее приступать к сбору бланков. Важно правильно растолковать его, чтобы не пребывать в заблуждении относительно состояния собственного здоровья. Лучше всего это сможет выполнить лечащий гастроэнртеролог, чтобы принять дальнейшие меры по лечению имеющихся патологий.
Многие пациенты в силу общего страха не решаются подолгу идти на обследование. Однако нужно понимать, насколько велика информативность данной процедуры ФГС, и что она дает знать все о состоянии желудка, пищевода, а также двенадцатиперстной кишки, если таковую необходимо обследовать.
Расшифровка ФГДС или какие параметры оцениваются
Стандартная расшифровка ФГДС содержит информацию обо всех исследуемых участках пищеварительного тракта:
- Пищевода — величину сужения просвета, состояние слизистой, степень рефлюкса, особенности функционирования сфинктеров. В норме в пищеводе есть три физиологических сужения, слизистая светло-розовая, однородная, стенки гладкие, без видимых впячиваний и выпуклых участков, покраснений и язв. Вены не просматриваются, сфинктеры смыкаются полностью.
- Желудка — состояние слизистых оболочек, равномерность распределения секрета по стенкам, рельеф стенок, сократительная способность. В норме внутренняя оболочка желудка бледно-розовая, без покраснений, язвочек и любых новообразований, складки равномерные, одинаковой высоты. Секрет распределен равномерно, прозрачный, имеет слизистую структуру.
- Двенадцатиперстной кишки — структуру слизистой и фактуру стенок, состояние БДС. В норме слизистая органа окрашена в серовато-розовый цвет, имеет бархатистую структуру и слегка бугристую поверхность. Большой дуоденальный сосочек ритмично раскрывается и полностью смыкается, не увеличен, без покраснений.

В случае, если ФГДС выявила любые отклонения от нормы, эндоскопист указывает их наименование (гиперемия, отечность, эрозия, язва, утолщение тканей и так далее), размер, локализацию и другие особенности. Это и есть расшифровка результатов гастроскопии. Для лучшего понимания гастроэнтерологом письменные результаты дополняются фотографиями или видеосъемкой, сделанными в ходе обследования. Они могут быть распечатаны или сохраняются на электронном носителе.
Возможные осложнения
В течение 1-2 дней после процедуры может беспокоить боль в горле, вызванная прохождением эндоскопа. Такая боль носит слабый характер и быстро проходит самостоятельно. В некоторых случаях прибор обрабатывают лекарственным гелем, улучшающим скольжение, что и вызывает в последующем кратковременную боль. Для облегчения боли можно полоскать горло отваром трав или водой с добавлением нескольких капель йода, а также подольше молчать.
При взятии материала для биопсии может возникнуть кровотечение, однако это видно сразу. Врач прижигает поврежденный сосуд, что просто удлиняет исследование.
На анестетик может возникнуть аллергическая реакция, хотя это и бывает очень редко, только в тех случаях, когда пациент с данным обезболивающим средством никогда ранее не контактировал. В кабинете гастроскопии всегда есть противошоковый набор медикаментов.
В народе живы «страшилки» о том, что зонд может проткнуть стенку пищевода или желудка. Это было на старой аппаратуре, а сейчас практически не встречается.
Некоторые пациенты жалуются на отрыжку и чувство вздутия живота. Это последствия заглатывания воздуха во время процедуры, проходит самостоятельно за пару суток.
Вопрос-ответ
Какие диагнозы ставят после ФГДС?
После проведения ФГДС (фиброгастродуоденоскопии) могут быть установлены различные диагнозы, такие как гастрит, язвенная болезнь желудка или двенадцатиперстной кишки, эзофагит, опухоли желудка, полипы, а также заболевания, связанные с рефлюксом. Кроме того, ФГДС позволяет выявить воспалительные процессы, кровотечения и другие патологии верхних отделов пищеварительного тракта.
Как расшифровать ФГДС?
ФГДС расшифровывается как “фиброгастродуоденоскопия” — это эндоскопическая процедура, позволяющая исследовать слизистую оболочку желудка и двенадцатиперстной кишки с помощью специального инструмента, называемого гастроскопом.
Советы
СОВЕТ №1
Перед проведением ФГДС желудка обязательно проконсультируйтесь с врачом. Он поможет вам понять, какие показания к исследованию у вас есть и какие результаты могут быть получены.
СОВЕТ №2
Не забывайте о подготовке к процедуре. Обычно требуется воздержаться от пищи и жидкости за 6-8 часов до исследования. Это поможет получить более точные результаты и снизить дискомфорт во время процедуры.
СОВЕТ №3
Обсудите с врачом возможные риски и осложнения, связанные с ФГДС. Это поможет вам быть более осведомленным и подготовленным к процедуре, а также снизит уровень тревожности.
СОВЕТ №4
После процедуры внимательно следите за своим состоянием. Если вы заметили необычные симптомы, такие как сильная боль или кровотечение, немедленно обратитесь к врачу для получения консультации.