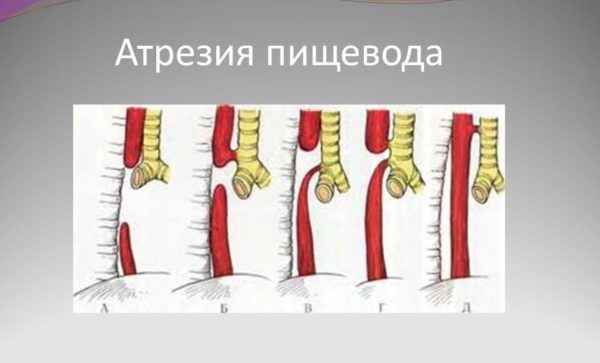
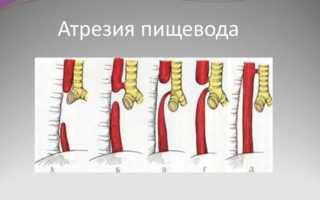
Под атрезией подразумевают врожденное отсутствие или приобретенное со временем заращение естественных каналов и отверстий в организме. Следовательно, атрезия пищевода у новорожденных — это порок (в подавляющем большинстве случаев врожденный), при котором выясняется, что пищевод сформирован не до конца, а слепо заканчивается на расстоянии приблизительно 8-12 см от его начала.
При развитии данной патологии пищевод не соединяется с желудком. Часто параллельно диагностируют трахеопищеводный свищ, пилоростеноз, врожденные сердечные пороки, аномалии почек, дефекты со стороны опорно-двигательной системы и др. Порок считается достаточно тяжелым и без раннего хирургического лечения он приводит к летальному исходу.
Описание
Атрезия пищевода является тяжелым пороком развития. При патологии нижний (проксимальный) участок пищевода полностью закрыт, а верхний (дистальный) соединяется с трахеей через свищевой канал. Возникает аномалия во время внутриутробного развития в первые три месяца беременности. Формируется атрезия при клеточной дистрофии. Часто скорость и направление роста трахеи не соответствует этим же параметрам развития пищевода, в результате чего формируется атрезия. Предрасполагающими факторами из анамнеза беременной являются многоводие и угроза выкидыша на ранних сроках.
Частота зафиксированных случаев — 1 из 5000 новорожденных. При несвоевременном обнаружении атрезии пищевода и без оперативного вмешательства наступает смерть. Заболевание часто сопровождается пороками со стороны других органов и систем, таких как сердце, ЖКТ, мочеполовая и опорно-двигательная системы, патологии черепно-лицевой части.
Атрезия пищеводного тракта с нижним трахеопищеводным свищом относится к самым частым патологиям этого типа.
Врачи подчеркивают, что расшифровка УЗИ желудка у плода на втором скрининге является важным этапом в оценке его здоровья. На этом сроке беременности специалисты обращают внимание на размер и форму желудка, а также на наличие или отсутствие патологий. Нормальные показатели свидетельствуют о правильном развитии пищеварительной системы, что является хорошим знаком для будущего малыша. В случае выявления аномалий, таких как увеличение или уменьшение объема желудка, врачи рекомендуют дополнительные исследования для уточнения диагноза. Это позволяет своевременно выявить возможные проблемы и разработать план дальнейшего наблюдения или лечения. Таким образом, УЗИ желудка на втором скрининге играет ключевую роль в мониторинге здоровья плода и помогает родителям быть более информированными о состоянии их ребенка.
Причины
Атрезия пищевода развивается по причине воздействия неблагоприятных внешних факторов в эмбриональный период, когда формируется пищеварительная система. Наиболее значимые причины возникновения атрезии:
- курение беременной матери;
- употребление наркотических веществ;
- облучение рентгеном в первые три месяца беременности;
- прием препаратов, отрицательно влияющих на развитие малыша в утробе матери;
- плохая экологическая ситуация;
- интоксикация ядохимикатами;
- возрастная категория женщины — старше 35 лет.



Симптомы
Атрезия пищевода у детей в новорожденный период обнаруживается в течение первых 60 минут после родоразрешения. Характерные симптомы патологии:
- интенсивное слюноотделение, сопровождающееся рвотой и выделением пены из носоглотки;
- затруднение дыхания с хрипами, одышкой, синюшностью кожных покровов, что объясняется засорением дыхательных путей трахеальной слизью;
- вздутие живота, что характерно при сформированном свищевом канале, через который происходит наполнение желудка воздухом при дыхании малыша (впалый живот наблюдается, если свищ не был сформирован);
- аспирационная пневмония;
- сильный кашель с удушьем;
- рвота при попытках кормления.
После отсасывания слизи состояние может улучшиться на некоторое время. Малыш не может правильно питаться и срыгивает каждый глоток материнского молока. Если образован свищ, питание попадает в дыхательные пути, вызывая приступы кашля, посинение и асфиксию. При атрезии пищевода в короткие сроки наступает полное истощение и обезвоживание организма, нарастает лихорадка, респираторная дисфункция, в результате чего наступает смерть.
Расшифровка УЗИ желудка у плода на втором скрининге вызывает множество обсуждений среди будущих родителей и медицинских специалистов. Многие мамы отмечают, что этот этап обследования помогает им лучше понять развитие малыша и его здоровье. Важно, что на этом сроке можно выявить возможные аномалии, что позволяет заранее подготовиться к родам и, при необходимости, к дальнейшему лечению.
Некоторые родители делятся своими переживаниями, связанными с ожиданием результатов. Они отмечают, что информация, полученная на УЗИ, может быть как обнадеживающей, так и вызывать тревогу. Врачебные рекомендации и объяснения помогают снизить уровень стресса, так как специалисты подробно рассказывают о каждом аспекте, связанном с развитием желудка плода.
Обсуждения на форумах и в социальных сетях показывают, что многие родители стремятся делиться своим опытом, что создает поддержку и понимание среди тех, кто проходит через аналогичные ситуации. В конечном итоге, расшифровка УЗИ становится важным шагом на пути к родительству, позволяя лучше подготовиться к встрече с малышом.
Стадии
Патология может возникнуть в любом возрасте: у маленьких детей, взрослых и пожилых людей. Заболевание имеет несколько стадий прохождения:
- человек чувствует несильный дискомфорт в момент глотания, возникают выраженные боли за грудиной;
- последующий этап развития проявляется в том, что большие кусочки еды трудно проходят, облегчить состояние поможет запивание жидкостью;
- сложно употребляются и перетертые продукты питания;
- чувство боли образуется при приеме воды;
- дальнейшая стадия – критическая, преграждается абсолютно весь просвет пищевода, не проглатывается даже жидкость.

Классификация
Основные виды патологии:
- изолированная аномалия без свищевого канала, сообщающего орган с трахеей;
- свищевой вид, когда сформирована трахеопищеводная фистула;
- нижний трахеопищеводный свищ без атрезии, то есть полная аплазия с отсутствием пищевого тракта.
Разновидности последней аномалии по месту расположения свища между трахеей и дистальным и/или проксимальным концом пищевода. Величина свищевых ходов при атрезии варьируется в широком диапазоне.
Диагностика
Важно, чтобы атрезия пищевода была определена до начала развития пневмонии из-за риска накопления свободной жидкости в легких и развития пневмонии. Для этого новорожденный направляется на обследование такими методами:
- Интраназальное зондирование. Осуществляется вводимой через рот резиновой трубкой. При атрезии трубка упирается в глухой конец, не достигая желудка. Она может завернуться и выйти обратно через рот или нос. Одновременно в пищевод подается воздух, который шумно выходит из носоглотки при атрезии.
- Эзофагоскопия с бронхоскопией. С помощью методов устанавливается вид атрезии, визуализируется расположение слепого конца, определяется протяженность пищеводного отдела, распознается фистула. Для диагностирования нижнего трахеопищеводного свища применяется метод инвазивной эзофагоскопии под контролем рентгена.
- Контрастная рентгенография. Метод позволяет подтвердить диагноз в сложных случаях. Запрещено при атрезии использование бариевой смеси в качестве контрастного вещества из-за высокого респираторного риска и смерти.
Дифференцирование атрезии производится:
- с целью разграничения бессвищевой от свищевой формы;
- для исключения эзофагоспазма, стеноза, изолированной трахеопищеводной фистулы, стридора гортани, врожденного пилоростеноза.

Диетотерапия
Диета основывается на индивидуальных особенностях организма, степени стеноза и провоцирующих причин. Широко используются три диетических стола:
- № 1, предполагающий полноценное меню с включением протертых блюд, приготовленных на пару или вареных. Исключаются горячие и холодные продукты. Питаться следует малыми порциями до 6 трапез.
- № 1а, предполагающий употребление теплых жидких и полужидких блюд до 6 раз в день с перерывами в 2,5 часа. Ограничивается количество соли, увеличивается литраж воды до 1,5 л. Дополнительно вводятся продукты с высоким содержанием витаминов: А, В6, В12, С. Не разрешается есть хлеб, сдобу, овощи, колбасы, копчености, жирное мясо, консервы, сладости, кислые фрукты с ягодами, кофе с крепким чаем, газировку.
- № 1б, предполагающий полноценное низкокалорийное меню с ограничением химически, термически, механически раздражающих слизистую продуктов. Пища должны быть перетертой в вареном виде. Консистенция — жидкая, кашеобразная. Питание дробное.
- № 1, предполагающий полноценное меню с включением протертых блюд, приготовленных на пару или вареных. Исключаются горячие и холодные продукты. Питаться следует малыми порциями до 6 трапез.
- № 1а, предполагающий употребление теплых жидких и полужидких блюд до 6 раз в день с перерывами в 2,5 часа. Ограничивается количество соли, увеличивается литраж воды до 1,5 л. Дополнительно вводятся продукты с высоким содержанием витаминов: А, В6, В12, С. Не разрешается есть хлеб, сдобу, овощи, колбасы, копчености, жирное мясо, консервы, сладости, кислые фрукты с ягодами, кофе с крепким чаем, газировку.
- № 1б, предполагающий полноценное низкокалорийное меню с ограничением химически, термически, механически раздражающих слизистую продуктов. Пища должны быть перетертой в вареном виде. Консистенция — жидкая, кашеобразная. Питание дробное.
Внутриутробная диагностика
Определение атрезии в период вынашивания малыша возможно с помощью УЗИ. Достоверность данных при этом составляет 50%. Характерные признаки патологии, выявленные ультразвуком такие:
- снижение скорости оборота околоплодной жидкости, что объясняется сниженной способностью плода заглатывать ее;
- отсутствие возможности визуализации желудка датчиком;
- низкая скорость увеличения объема желудка по мере роста плода при регулярном наблюдении.
С 16 недели беременности появляется возможность просветить датчиком слепой конец пищевода, но достоверность составляет 11—40%.
Профилактика
Профилактические мероприятия по предотвращению врожденных заболеваний пищевода направлены на устранение недуга еще в период беременности. Полностью исключить возникновение заболеваний не всегда удается, однако снизить риск формирования врожденных пороков вполне реально. Таким образом, профилактика заключается в приеме во время беременности йода, фолиевой кислоты и микронутриентов, а также в проведении вакцинации и необходимой дородовой помощи. Женщина в положении должна правильно и полноценно питаться, исключить употребление алкоголя и курение, а также внимательно отбирать лекарственные препараты, стабильно посещать гинеколога, проводить ультразвуковое исследование с необходимыми анализами.
Подготовка к оперативному вмешательству
Подготовительные мероприятия проводятся в стационаре:
- малыш укладывается на возвышение;
- обеспечивается постоянная откачка избытка слизи из пищевого тракта;
- полностью прекращается кормление;
- назначаются антибиотики, кровоостанавливающие, инфузионные растворы для поддержания стабильности состояния;
- при развитии гипоксии производятся кислородные ингаляции;
- при тяжелой дыхательной дисфункции осуществляется искусственная вентиляция легких через трахеальную трубку. Эта процедура невозможна из-за повышенного риска осложнений, если есть фистула. В этом случае трубка для вентиляции вводится ниже свищевого канала или осуществляется вентилирование одного легкого. В особо тяжелых случаях фистула перевязывается хирургическим путем с/без наложения гастростомы в экстренном порядке.
Операция назначается после подтверждения диагноза и при массе малыша более 2 кг. В противном случае производится стабилизация состояния ребенка, проводятся исследования на наличие дополнительных патологий. На время отсрочки операции на желудок накладывается временная гастростома.
Лечение
После того, как была выявлена атрезия пищевода, новорожденный должен быть доставлен из роддома в стационар для осуществления операции. Там ребенка кладут в приподнятом положении (под углом 40 градусов)и вводят катетер, который прикреплен к агрегату аспирации, в конец пищевода. Иногда обходятся тем, что проводят регулярное изъятие слизи из глотки.
Кормление отменяется, начинается терапия. Далее назначается курс широкоспектральных антибиотиков и иных препаратов. Гипоксия устраняется при помощи ингаляций влажного воздуха. Если гипоксия увеличивается, то проводится интубация трахеи и начинается ИВЛ.
Если ребенок весит более 2–х кг и не имеет сбоев в работе жизненно важных органов, то он считается готовым к операции сразу же после того, как только будут результаты нужных исследований. Если подобные проблемы выявляются, то период предоперационной подготовки продлеваются для того, чтобы их уладить. Основные операции по выявлению нарушений, которые проводятся, это:
- анализ крови (общий и биохимия);
- анализ мочи;
- анализ коагулограммы;
- электрокардиограмма;
- ультразвуковое исследование;
- нейросонография.
Подобного рода операции считаются операциями срочного порядка. Почти во всех случаях проводится выделение и перевязка свища. Во время операции через анастомоз опускается зонд.
Одной из самых сложных задач является его фиксация. Там оставляется дренаж, который присоединяется к механизму аспирации. Если форма болезни бессвищевая, то между концами пищевода могут наложить гастростому и эзофагостому. Есть вероятность нужды в торакоскопической операции. После стабилизации состояния пациента, требуется проведение еще одной операции – коррекция и закрытие свища.
Иногда требуется пластика (при помощи участка толстой кишки). Около недели после оперативного вмешательства следует следить за тем, чтобы шея ребенка не разгибалась, иначе наложенные швы могут разойтись. Также надо будет следить за тем, чтобы регулярно удалять назофарингеальное содержимое из введенного катетера, не вводя его дальше анастомоза. Оставленный внутри дренаж убирают примерно через неделю, а перед его удалением делают повторный рентген.
Малышу дают анальгетики, проводя курс обезболивания, а также совершают антибактериальную терапию. Кормление ребенка может производится только по истечению суток после операции. Питание проводится через зонд, через рот можно кормить не менее, чем через неделю. Питание этого в этот период это: антирефлюксные смеси (фрисовые, антирефлюксные, нутризон и другие) и прокинетики (например, домперидон).
Реабилитация
Тактика лечения малыша в послеоперационный период подбирается по определенным критериям:
- степени недоношенности;
- уровню дыхательной дисфункции;
- типу сочетанных патологий.
При отсутствии осложнений и вышеперечисленных параметров допускается экстубация, то есть вывод дыхательной трубки из трахеи ребенка. При сильной дыхательной нестабильности малыша подключают к аппарату принудительной вентиляции легких, который отключают только при возобновлении способности к самостоятельному дыханию.
Если наблюдается слабость стенок трахеи, что характерно при свищевом соединении трахеи и пищевода, малышу проводят трахеопексию или трахеостомию.
В послеоперационный период шея малыша надежно фиксируется на 3—7 суток с целью минимизирования риска натяжения анастомоза и расхождения швов. Для купирования боли назначаются анальгетики опиоидного типа, вводимые через капельницу. На 3—5 сутки возможен переход на инъекции. Производится антибактериальная терапия метронидазолом в количестве 15мг/(кг*сут). В дальнейшем назначение зависит от состояния малыша.
Прогноз
Так как непроходимость пищевода могут вызвать очень разные болезни с разной степенью тяжести, то прогноз совершенно вариабельный – от благоприятного до крайне сложного. Более удачно лечатся доброкачественные варианты пищеводной непроходимости. Прогноз при непроходимости ожоговой или опухолевой природы более сложный и зависит от своевременности лечения и от того, в полной ли мере оно проведено.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
9, всего, сегодня
(212 голос., средний: 4,58 из 5)
-
Нарыв на пальце: как лечить в домашних условиях
-
Что такое хилоторакс: причины, симптомы, лечение
Похожие записи
Кормление
В послеоперационный период питание ребенка осуществляется инфузионно. Объем должен быть достаточным для поддержания работоспособности органов и систем организма. В первый день после операции назначается раствор глюкозы с электролитами. При отсутствии отрицательной реакции малыша производится парентеральное питание через кратер, подведенный к 12-перстному отростку.
Если установлен эзофаго-эзофагоанастомоз, парентеральное питание разрешается на 5—7 сутки. Для этого используется введенный в желудок зонд. Кормить орально можно с 10 дня, если нет осложнений. Важно знать, что возможен обратный рефлюкс, то есть заброс содержимого из желудка в пищевод. Во избежание этого рекомендуется начинать кормление с лечебных смесей Humana AR, Nutrilon Антирефлюкс, Friso. Для стимулирования желудочной моторики параллельно назначаются прокинетики, к примеру, «Домперидон» в дозировке по 0,5 мл на каждый килограмм массы.
Как ставят зонд при непроходимости пищевода
Зондирование при непроходимости пищевода проводят, чтобы обеспечить питание больных, которые не могут принимать пищу обычны путем:
- больного усаживают в положение «полулежа» и определяют проходимость носовых ходов пациента;
- на зонде делают две пометки: одна – расстояние от мочки уха до кончика носа (это примерное расстояние до уровня гортани), вторая – от резцов до мечевидного отростка (это примерно соответствует расстоянию до желудка);
- спреем лидокаина проводят местную анестезию полости носа и глотки;
- через нос зонд вводят до уровня гортани (первая метка);
- затем пациента просят делать глотательные движения, что облегчает продвижение зонда в желудок (вторая метка);
- проводят контроль положения зонда (для чего шприцем аспирируют содержимое желудка);
- свободный конец зонда лейкопластырем прикрепляют к коже.
Последствия
Дети после операции по устранению атрезии пищевода становятся на учет. Это необходимо из-за риска развития в первые месяцы:
- дисфункции глотательной способности;
- непроходимости или несостоятельности области анастомоза;
- инфицирования места соединения.
Через длительный срок могут возникнуть такие последствия оперативного вмешательства, как:
- мышечная слабость, на фоне которой будет развиваться обратный рефлюкс с выбросом еды из желудка в пищевой тракт;
- сужение прохода, что приведет к затруднению заглатывания пищи.
Если у новорожденного появится одно перечисленное выше последствие, назначается срочная эзофагоскопия, проводимая с целью осмотра внутренней поверхности пищевода оптическим оборудованием.
Степени, формы непроходимости
Различают 2 формы недуга:
- Проход органа сужается вследствие поражения доброкачественной опухолью пищевода.
- А в случае рака пищевода выделяют злокачественные формы недуга.
Патология содержит 4 степени стеноза, каждая из которых имеет свой диаметр:
- I – 9-11 мм.
- II – 6-8 мм.
- III – 3-5 мм.
- IV – 1-2 мм.
Можно выделить две формы патологии:
- Отделы пищевода могут сужаться в результате доброкачественного поражения, например, химический ожог, употребление различных едких жидкостей, наличие язв в глубоких слоях.
- Непроходимость злокачественного происхождения развивается на фоне рака пищевода.
Заболевание также имеет степени:
- Первая степень представляет собой сужение 9-11 мм.
- 2-я – диаметр сужения 6-8 мм.
- Следующая степень 3-5 мм.
- 4-я степень 1-2 мм.
Вопрос-ответ
Как расшифровать УЗИ плода?
Расшифровка результатов УЗИ плода: BPD – бипариетальный диаметр, HC – окружность головы будущего малыша, CRL – длина малыша, определяемая расстоянием от темени до крестца, FL – длина кости бедренной.
Какой вес должен быть у ребенка на втором скрининге?
Пренатальный УЗИ-скрининг второго триместра – обязательное диагностическое исследование, которое проводится в течение 16-21 недель. К этому времени органы ребенка уже хорошо сформированы, их можно детально просмотреть, его рост 20-22 см, вес 250-400 г.
Советы
СОВЕТ №1
Перед проведением УЗИ желудка у плода на втором скрининге, убедитесь, что вы правильно подготовились к процедуре. Это может включать в себя соблюдение рекомендаций врача по поводу питания и питья, чтобы получить наиболее точные результаты.
СОВЕТ №2
Обратите внимание на то, что расшифровка результатов УЗИ может быть сложной. Не стесняйтесь задавать вопросы своему врачу или специалисту, чтобы полностью понять, что означают полученные данные и как они могут повлиять на здоровье вашего ребенка.
СОВЕТ №3
Записывайте все рекомендации и выводы, которые вам дает врач после расшифровки УЗИ. Это поможет вам лучше ориентироваться в дальнейшем наблюдении за состоянием плода и принимать обоснованные решения о возможных дополнительных обследованиях или процедурах.
СОВЕТ №4
Не забывайте, что УЗИ — это лишь один из методов оценки здоровья плода. Если у вас есть какие-либо опасения или вопросы, обсудите их с вашим врачом, чтобы получить полное представление о состоянии вашего ребенка и необходимых действиях.