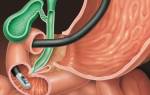
Киста кишечника представляет собой специфическое новообразование, которое может локализоваться в разны отдела. Это капсула, которая крепится на слизисты оболочка, и содержит жидкий экссудат. К появлению доброкачественной опуоли приводит неправильный образ жизни, употребление большого количества мучного и наследственная предрасположенность.
Виды кист
Медики различают истинные и ложные кисты: истинная выстлана эпителием, ложная нет. Киста может развиться внутриутробно (врожденная) или в процессе жизни (приобретенная).
По гистологическому строению кисты бывают:
- ретенционные – возникают вследствие закупорки протока железы;
- дупликационные – удвоение участка органа, на протяжении пищеварительного канала могут развиться в любом месте;
- паразитарные – начальная стадия развития ленточных червей;
- травматические – образуются при вдавливании эпителия в подлежащие ткани, характерно для кистей и стоп;
- дизонтогенетические – образуются, если вовремя не рассасываются эмбриональные каналы и щели, в кишечнике это остатки желточно-кишечного хода;
- опухолевые – возникают внутри злокачественных образований, часто многокамерные.
По количеству камер, образованных внутренними перегородками, кисты бывают одно-, двух-, трех – и многокамерными. До 80% кист кишечника имеют одну камеру.
Врачи отмечают, что киста кишечника может проявляться различными симптомами, включая боли в животе, нарушения стула и чувство дискомфорта. Важно помнить, что в некоторых случаях кисты могут быть бессимптомными, что затрудняет их диагностику. Для выявления кисты специалисты рекомендуют проводить ультразвуковое исследование или компьютерную томографию.
Осложнения, такие как перфорация или воспаление кисты, могут привести к серьезным последствиям, включая перитонит. Лечение зависит от размера и состояния кисты: в некоторых случаях достаточно наблюдения, в других может потребоваться хирургическое вмешательство.
Профилактика включает в себя здоровое питание, регулярные физические нагрузки и своевременное обращение к врачу при первых признаках дискомфорта в области живота. Врачи подчеркивают важность ранней диагностики и регулярных обследований для предотвращения осложнений.
Осложнения
После операции на запущенных кистах, велика вероятность развития свищевых каналов заднего прохода. Развиваться свищи могут внутреннего или наружного типа.
Все говорит о том, что затягивать с визитом к врачу при появлении дискомфорта в кишечнике не стоит, в противном случае даже после хирургического вмешательства могут возникать сложности.
Восстановление после свищей намного усложняется, а сам факт их образования требует повторной операции для удаления.
Свищи, после кисты, как правило, появляются множественные, а вероятность их прорыва в соседние органы очень велика.
Кроме того, они опасны развитием абсцесса тканей в области копчика и крестцового отдела позвоночника. Поэтому так важно своевременно лечить это заболевание.

Симптомы
Симптоматика полностью зависит от места расположения кисты. По неизвестным причинам излюбленная локализация – сигмовидная и прямая кишка, реже тонкая кишка и брыжейка или место прикрепления к задней стенке живота. Редко встречается поликистоз кишечника.
Киста кишечника — это полостное образование, которое может возникать в различных отделах кишечника. Люди часто отмечают, что симптомы могут быть неочевидными: это может быть боль в животе, вздутие, нарушения стула или даже отсутствие симптомов на ранних стадиях. Осложнения, такие как воспаление или перфорация кисты, могут привести к серьезным последствиям, включая перитонит. Диагностика обычно включает ультразвуковое исследование, КТ или МРТ, что позволяет точно определить размер и расположение образования. Лечение может варьироваться от наблюдения до хирургического вмешательства в зависимости от размера кисты и наличия осложнений. Профилактика включает в себя здоровое питание, регулярные медицинские осмотры и внимание к своему организму, что помогает выявить проблемы на ранних стадиях.
Местные проявления
Пока киста имеет небольшие размеры, она никак себя не проявляет. При увеличении могут появиться такие симптомы:
- нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
- метеоризм, недержание газов, в тяжелых случаях – кала;
- ощущение неполного опорожнения кишечника;
- при кисте большого размера в перианальной области и промежности можно прощупать плотный безболезненный эластичный узел, не спаянный с кожей;
- боли в промежности;
- чувство присутствия постороннего тела в кишечнике;
- частые и безрезультатные позывы к мочеиспусканию и дефекации;
- чередование запоров и поносов;
- примесь крови в кале;
- вздутие живота;
- изменение формы стула (кал тонкий, как карандаш).
Общие проявления
Возникают в случае воспаления или нагноения, характерны признаки интоксикации:
- пульсирующая боль в месте воспаления;
- тошнота;
- утомляемость, вялость и сонливость;
- головная боль и головокружение;
- повышение температуры тела до лихорадки;
- ломота в суставах и теле;
- вторичное малокровие (бывает не всегда).
Если киста самопроизвольно прорывается в полость кишечника и удаляется естественным образом, то общее состояние улучшается.
Прямая кишка является частью толстого кишечника
Прямая кишка находится в полости малого таза, располагаясь на задней его стенке, образованной крестцом, копчиком и задним отделом мышц тазового дна. Длина ее 14- 18 см.Прямая кишка представляет концевой отдел толстой кишки и пищеварительного тракта вообще. Диаметр ее на протяжении изменяется от 4 см (начало от сигмовидной кишки) до 7,5 см в средней части (ампула) и снова суживается до щели на уровне заднего прохода.
Задний проход
Задний проход — конечная часть прямой кишки — является наружным отверстием заднепроходного канала. В норме задний проход представляет собой щелевидное углубление, ведущее в заднепроходный канал.
Задний проход может располагаться глубоко, быть воронкообразным при хорошо развитых ягодичных мышцах, что чаще встречается у мужчин, или плоским, даже несколько выступать вперед, что наиболее характерно для женщин. Уплощению его у женщин способствуют расслабление мышц промежности после родов, выпадение прямой кишки, потеря сократительной способности мышц, поднимающих задний проход.
Кожа, окружающая задний проход, пигментирована и морщиниста, что обусловлено функцией подкожной порции наружного сфинктера и мышцы, сморщивающей кожу заднего прохода. Кожа перианальной области содержит обычные железистые элементы кожи и перианальные железы (апокринные и эккринные).Диаметр заднепроходного канала колеблется от 3 до 6 см. Эпителиальное покрытие стенок заднепроходного канала постепенно истончается и заканчивается у зубчатой линии, вдаваясь в слизистую оболочку прямой кишки.
Анодерма представляет собой ткань с гладкой поверхностью серого цвета, слабо васкуляризованную, но обладающую высокой чувствительностью, благодаря многочисленным свободным нервным окончаниям, обеспечивающим болевую, тактильную и температурную чувствительность. Импульсы от этих окончаний через волокна половых нервов и спинной мозг достигают коры головного мозга.
При пальцевом исследовании можно четко определить верхнюю границу внутреннего сфинктера (круговой мышцы). При пальпации задней стенки канала определяется и нижняя граница внутреннего сфинктера заднего прохода. При пальпации нижнего края заднепроходного отверстия удается определить подкожную порцию наружного сфинктера, имеющего форму эллипса, вытянутого в переднезаднем направлении.
Заднепроходной канал
Длина заднепроходного канала — 3 -5 см. Заднепроходный канал связан с расположенными рядом органами. По передней стенке он связан с мышечными и фиброзными образованиями перепончатой части и луковицы мочеиспускательного канала, вершиной предстательной железы, фасцией мочеполовой диафрагмы или влагалищем.В подслизистом слое канала обильно располагаются нервные окончания, лимфатическая система, а также сосудистая с пещеристыми телами.
Внутренний сфинктер
Внутренний сфинктер — следующий слой стенки заднепроходного канала, — представляет собой утолщение циркулярного гладкомышечного покрова прямой кишки и является его продолжением. Он заканчивается закругленным краем на 6—8 мм выше уровня наружного отверстия заднего прохода и на 8—12 мм ниже уровня заднепроходных клапанов. Толщина внутреннего сфинктера варьирует от 0,5 до 0,8 и даже 1,2 см, длина — от 3 до 3,6 см.Часть волокон внутреннего сфинктера соединяется с сухожильным центром промежности, а у мужчин с гладкими мышцами перепончатой части уретры. Доказано влияние симпатической иннервации на повышение тонуса внутреннего сфинктера с одновременным расслаблением мускулатуры прямой кишки.
Наружный сфинктер
Наружный сфинктер располагается снаружи, окружая внутренний сфинктер. Наружный сфинктер состоит из поперечно-полосатой мускулатуры. Он распространяется ниже внутреннего, фиксируясь к коже заднепроходного отверстия. Взаимоположение внутреннего и наружного сфинктеров напоминает выдвижные телескопические трубки.Составной частью запирательного аппарата прямой кишки являются мышцы диафрагмы таза и в первую очередь мышцы, поднимающие задний проход.Прямая кишка, активно участвуя в эвакуации кишечного содержимого, выполняет одновременно и резервуарную функцию. Удерживание кишечного содержимого обеспечивают все многочисленные компоненты, координирующие работу запирательного аппарата прямой кишки, в состав которого входят не только мышечный компонент, но и сенсорная и моторная деятельность заднепроходного канала и кожи перианальной области, прямой и сигмовидной кишки.
Причины
Трудно установить конкретную причину, но статистика утверждает, что имеют значение такие факторы риска:
- подтвержденный рак или доброкачественная опухоль у кровных родственников;
- злоупотребление алкоголем;
- курение, особенно несколько пачек крепких сигарет в день;
- низкая физическая активность, сидячий образ жизни;
- преобладание в пище красного мяса;
- поедание большого количества жира животного происхождения;
- употребление большого количества свежего белого хлеба и сдобы;
- частые запоры;
- неспецифический язвенный колит или хроническое воспаление слизистой толстой кишки;
- недостаточное содержание в пище витаминов и микроэлементов;
- дефицит овощей и фруктов в еде;
- избыточная масса тела.
Если имеются несколько факторов риска, то к различным изменениям здоровья нужно относиться настороженно, не откладывая обследование в долгий ящик.
Подведем итоги
Хотя киста кишечника считается довольно тяжелым недугом, при своевременном обнаружении проблемы больной имеет 80% шансов на выздоровление. Для этого следует пройти курс лечения и внести необходимые коррективы в образ жизни.

Двухкамерная киста яичника: симптоматика и лечение
Предыдущая статья
Киста сальной железы: симптоматика, причины и лечение
Следующая статья
Диагностика
Достаточно часто кисты прямой кишки образуют свищи или открытый ход между полостью и кожей. Свищи образуются в процессе нагноения, когда содержимое кисты прокладывает себе дорогу наружу. Ход свища обычно располагается рядом со сфинктером прямой кишки. Там же могут располагаться припухлости, болезненные при надавливании.
Если киста расположена выше, то обнаружить ее без обследования невозможно. Используется инструментальная диагностика:
- ректороманоскопия – осмотр при помощи ректоскопа (широкий зонд с освещением) прямой и начального отдела сигмовидной кишок, общая глубина осмотра не более 25 см;
- фиброколоноскопия – осмотр эндоскопом (зонд с освещением и видеокамерой, возможностью забора материала для биопсии) толстого и части тонкого кишечника, средняя длина колоноскопа до 145 см;
- КТ или компьютерная томография – хорошо виден размер кисты, можно предположить характер содержимого, определить опухоли, воспаления или метастазы;
- МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
- рентген кишечника с контрастом – используется редко;
- осмотр и зондаж свищевого хода – для уточнения локализации.
- исследование биоптата – если неясно, какими тканями киста образована или есть подозрение на злокачественное перерождение;
- общеклиническое обследование – анализы крови, мочи, флюорограмма, ЭКГ – определение общего уровня здоровья;
- кровь на онкомаркеры – определение вероятности рака.
Диагностирование
После того, как проявилась симптоматика, важно правильно поставить диагноз. Для этого больной должен отправиться на прием к проктологу или гастроэнтерологу.
Статьи по теме:
-
Опухоль возле заднего прохода: причины, симптомы и лечение -
Опухоль толстой кишки: причины, симптомы, диагностика и лечение -
Опухоль прямой кишки: причины, симптомы, диагностика и лечение -
Папилломы в заднем проходе: причины и симптомы, лечение -
Анальные кондиломы: причины и симптомы, диагностика, лечение
В первую очередь, доктор выпишет направление на лабораторный анализ каловых масс. Затем пациенту назначается колоноскопия кишечника. При помощи данной процедуры специалисты могут изнутри обследовать просвет кишечной трубки, и точно поставить диагноз.
Дополнительно врач выписывает направления на:
- ультразвуковое исследование (УЗИ);
- компьютерную томографию брюшины (КТ);
- контрастный рентген заднего прохода.
Полученные дополнительные сведения важны для назначения правильного лечения.
Помимо всего, потребуются пройти лабораторные исследования:
- анализ крови (на наличие раковых клеток);
- анализ крови (на работу почек и печени);
- общий анализ плазмы крови.
При обследовании пациента с кистой, доктора обязательно проводят все необходимые исследования для определения характера новообразования. От того, доброкачественная киста или злокачественная зависят дальнейшие методы лечения.
Лечение
Зависит от размера и места расположения кисты. Если образование обнаружено случайно при профилактическом осмотре или во время обследования по другому поводу и никак себя не проявляет, то первое время наблюдают за ее ростом и «поведением». Раз в полгода или чаще – как назначит врач – нужно проходить повторное обследование.
Киста не может рассосаться или исчезнуть самостоятельно. Уменьшаются в размере только гормонозависимые образования, но это совсем другая история. Однажды возникшая киста сопровождает человека до конца дней. Если она не увеличивается в размерах и не беспокоит, то можно ее не удалять. Однако требуется хотя бы раз в год контролировать ее состояние.
Хирургическая терапия
Это единственный радикальный способ вылечиться от кисты. Удаление необходимо, если образование увеличивается в размере и мешает прохождению пищевого комка. Кисты больших размеров могут стать причиной непроходимости, при которой требуется срочная операция.
Опасны воспаления и нагноения, когда в брюшной полости образуется очаг инфекции. Нагноившаяся киста может прорваться в брюшину, спаять между собой кишечные петли, распространить воспаление на пищеварительные железы и органы, расположенные рядом.
В ходе операции часть кишечника вместе с кистой удаляют, восстанавливая проходимость. Однако могут возникнуть осложнения, особенно если было нагноение. Возбудители из гнойного очага проникают в ткани, несмотря на все меры предосторожности. Воспаление тканей может принять хронический характер или стать часто повторяющимся (рецидивирующим).
Кисты на ножке удается удалить при помощи эндоскопической техники без вскрытия брюшной полости, но это возможно не всегда. Киста должна быть маленького размера, без признаков перерождения, с хорошо выраженной тонкой ножкой, единичная и находиться на расстоянии, доступном медицинской аппаратуре. Такие эндоскопические операции выполняются людям, не имеющим противопоказаний.
Самое неприятное осложнение – абсцедирование (частое нагноение) крестцово-копчиковой области, из-за чего анальный сфинктер становится несостоятельным (недостаточно смыкается). В этом случае дело может закончиться инвалидностью.
При обнаружении кисты больших размеров ее лучше удалить до того, как она нагноилась.
Медикаментозная терапия
Проводится только в ходе подготовки к плановому хирургическому лечению, если нужно снять воспаление. Это не относится к срочным (ургентным) вмешательствам.
При плановой операции принимаются все меры для того, чтобы уменьшить возможное воспаление. Назначаются антибактериальные средства широкого спектра, при необходимости противовоспалительные, витамины, общеукрепляющие. Если есть сопутствующие болезни, назначаются консультации профильных специалистов.
Питание
После операции можно есть только то, что разрешил врач. Диета зависит от того, была ли удалена часть кишечника и какая именно.
Для профилактики желательно придерживаться принципов щадящего питания:
- отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
- отказаться от готовых мясных блюд – колбас, копченостей, консервов, содержат много химических добавок;
- уменьшить или убрать овощи, вызывающие повышенное образование газов – бобовые, капуста, редис, грибы;
- не использовать или максимально ограничить острые специи – горчицу, уксус, перец;
- отказаться от приготовления блюд в большом количестве жареного жира;
- уменьшить крепость чая и кофе.
Заболевание геморрой
В настоящее время геморрой считается самой распространенной болезнью прямой кишки. Геморроидальные шишки приносят не только дискомфорт в жизнь человека, но и риск развития серьезных осложнений.
В зависимости от расположения геморроидальных узлов заболевание может быть внутренним, внешним и комбинированным. В первом случае шишки располагаются в просвете прямой кишки. На ранних стадиях патологии симптомы практически не заметны. Со временем сосудистые сплетения расширяются и выпячиваются.
Внешний геморрой обнаружить намного проще. Геморроидальные шишки локализуются в сфинктере. Такая форма патологии имеет ярко выраженные симптомы и приносит больному массу неприятных ощущений и неудобств.
Комбинированная форма считается самой тяжелой и диагностируется реже всего. Такая патология происходит в результате пренебрежения рекомендациями врача или при полном отсутствии лечения.
Причинами развития геморроя могут быть проблемы с органами пищеварения, постоянные запоры, склонность к тромбозам, малоподвижный образ жизни.
В зоне риска также находятся беременные.
Развитие геморроя можно разделить на четыре этапа. С каждым этапом признаки все более выражены. Как правило, на начальной стадии геморрой проявляется ощущением тяжести в области анального отверстия. В процессе дефекации это чувство обостряется. Патология прогрессирует, и симптомы со временем усиливаются. Пациент может жаловаться на сильную и острую боль во время опорожнения кишечника или при физических нагрузках. При внутренней форме патологии узлы могут выпадать наружу и к симптомам добавляется высокая температура и кровяные выделения.
На первых стадиях геморрой лечится с минимальным вмешательством. Очень эффективны препараты местного действия: кремы, свечи и мази. Кроме этого врач назначает нестероидные противовоспалительные препараты. На запущенных стадиях патология устраняется оперативным вмешательством. Во время операции врач удаляет геморроидальные узлы с помощью скальпеля, лазера или эклектрокоагуляции.

Прогноз и профилактика
Прогноз благоприятный, если не доводить дело до нагноения. Реабилитационный период после удаления – если нет осложнений – занимает около месяца, дальше нужно на время ограничить физическую нагрузку. Через полгода или в сроки, обозначенные врачом, можно возвращаться к привычному образу жизни.
При кистах маленького размера раз в год нужно проходить профилактическое обследование.
Профилактика простая – размеренное питание качественными продуктами, умеренная физическая нагрузка, низкий уровень стресса и отказ от вредных привычек.
Основные рекомендации по терапии
Независимо от характера, локализации и причины заболевания прямой кишки, его лечение является комплексным. Оно включает несколько направлений терапевтических мероприятий:
- этиотропная терапия;
- патогенетическая терапия;
- симптоматическую терапию.
Этиотропная терапия. Направлена на устранение причинного фактора и может включать такие мероприятия:
- Назначение антибиотиков при бактериальном воспалительном процессе (проктит, парапроктит, осложненное течение геморроя).
- Применение медикаментов, предотвращающих внутрисосудистое образование тромбов, а также укрепляющих стенки венозных сосудов. Они назначаются для консервативного лечения геморроидальных узлов.
- Удаление полипа, геморроидальных узлов при помощи современных методик физического или химического воздействия (склеротерапия, электрокоагуляция, лазерная терапия, криодеструкция).
- Хирургическое вмешательство, которое направлено на удаление крупных образований (полипы, геморроидальные узлы) или злокачественной опухоли (рак), а также пластику тканей при язве, эрозии или выпадении прямой кишки.
Патогенетическая терапия. Подразумевает медикаментозное снижение выраженности воспалительного процесса, а также улучшение функционального состояния нижних отделов желудочно-кишечного тракта.
Симптоматическая терапия. Назначается с целью улучшения состояния пациента и уменьшения дискомфорта.
Профилактика заболеваний прямой кишки направлена на исключение или ограничение воздействия провоцирующих факторов: малоподвижный образ жизни, вредные привычки, нерациональное питание.
https://www.youtube-nocookie.com/embed/riA076NsiH4?iv_load_policy=3&modestbranding=1&rel=0&autohide=1&playsinline=1&autoplay=0
Типы
Шишки могут развиться внутри заднего прохода (внутренний геморрой) или непосредственно вблизи анального отверстия (внешний геморрой).
Внутренние узлы лежат внутри заднего прохода. Обычно варикозно расширенные вены не болят, но могут периодически кровоточить (во время дефекации).
Когда расширенные вены находятся внутри кишки, то могут периодически пролапсировать (выступать вне ануса) и становиться очень болезненными и отечными. Небольшие выпавшие узлы иногда выглядят как наросты около ануса. Их можно без особого труда пальцем возвращать в анальный канал.
Внутренний геморрой классифицируется:
- 1степень: узлыеще не выходят за пределы ануса;
- 2 степень: вены периодически выпадают, но затем возвращаются обратно;
- 3 степень: выпадение вен происходит во время физического напряжения, но они могут быть возвращены вручную;
- 4 степень: узлы всегда находятся вне ануса и уже не могут быть возвращены в анальный канал.
Наружный геморрой — это массы или скопления расширенных вен и узлов. Они расположены под кожей у заднего прохода. При внутреннем типе этой болезни небольшой шарик в заднем проходе можно самостоятельно пропальпировать.
Клиническая картина
Внутренние узлы очень редко вызывают какие-либо клинические симптомы, если в какой-то момент жизни не возникает их тромбоз. Наружные узлы как правило могут вызвать зуд, жжение и раздражение в области ануса.
Наружный геморрой
Если при внешнем типе геморроя в просвете варикозной вены образуется сгусток крови,то кожа вокруг ануса сильно воспаляется и возникает очень болезненная шишка. В очень редких случаях этот сгусток может кровоточить в течение нескольких дней, оставляя кровь на нижнем белье.
Шишка внутри ануса сопровождается следующими симптомами:
- Зуд в анусе.
- Боль в заднем проходе.
- Кровь на туалетной бумаге.
- Боль при дефекации.
- Появление одного или нескольких твердых комков вблизи ануса.
Варикозно расширенная вена выглядит как небольшой отросток возле ануса.
Вопрос-ответ
Как лечится киста кишечника?
Киста прямой кишки удаляется через брюшную или влагалищную стенку с последующей установкой дренажной системы. Сложная операция предстоит пациентам с запущенной формой кисты прямой кишки, с наличием гнойных осложнений. В этом случае образуются сложные свищевые ходы — это не позволяет полностью удалить кисту.
Что является причиной образования кисты в кишечнике?
Единой причины образования кист в желудочно-кишечном тракте не существует. Однако, поскольку это врожденное заболевание, считается, что оно связано с семейным анамнезом желудочно-кишечных кист. Другими причинами могут быть возраст, пол или травмы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям кишечника или вы замечаете необычные симптомы, такие как боли в животе или изменения в стуле, не откладывайте визит к врачу.
СОВЕТ №2
Обратите внимание на свое питание. Употребление богатой клетчаткой пищи, такой как фрукты, овощи и цельнозерновые продукты, может помочь поддерживать здоровье кишечника и снизить риск образования кист.
СОВЕТ №3
Следите за своим уровнем стресса. Хронический стресс может негативно влиять на здоровье кишечника, поэтому важно находить время для релаксации и занятий, которые приносят вам удовольствие.
СОВЕТ №4
Не игнорируйте симптомы. Если вы заметили изменения в пищеварении, такие как постоянные боли, вздутие или запоры, обратитесь к врачу для диагностики и исключения серьезных заболеваний, включая кисты кишечника.